黄芪水煎剂对SD大鼠非酒精性脂肪肝的干预作用
2019-01-16娄新睿廖康朱明君彭雅婷王杨芦孟丹牛美兰
娄新睿 廖康 朱明君 彭雅婷 王杨 芦孟丹 牛美兰


【摘要】 目的:对黄芪水煎剂干预非酒精性脂肪肝(Nonalcoholic Fatty Liver Disease,NAFLD)Sprague-Dawley(SD)大鼠的作用进行探讨。方法:选择健康的雄性SD大鼠60只,随机分为6组,每组各10只:空白组、模型组、黄芪水煎剂(Membranaceus Decoction,MD)低、中、高剂量组和西药(洛伐他汀)组,利用高脂膳食法建立NAFLD模型。灌胃干预5周,结束后空白组和模型组各随机抽出2只确认建模成功,测定大鼠血清血脂水平、肝功能、肝指数和血清丙二醛(Malondialdehyde,MDA)。结果:NAFLD大鼠模型建立成功,黄芪水煎剂能够改善造模组大鼠的肝脏脂肪变程度,与模型组比较,黄芪水煎剂高剂量组的血脂水平显著下降(P<0.05),中、高剂量组肝功能显著升高(P<0.05),其中黄芪高剂量组的肝指数显著降低(P<0.01),黄芪水煎剂组的MDA显著降低(P<0.01);与空白组比较,模型组血脂水平显著升高(P<0.05),肝功能均显著降低(P<0.05),肝指数显著增高(P<0.05),MDA含量极显著增高(P<0.01)。结论:黄芪水煎剂能有效干预非酒精性脂肪肝大鼠血脂水平、肝功能和脂质过氧化水平。
【关键词】 黄芪水煎剂; 非酒精性脂肪肝; 肝功能; 肝指数; MDA
Effect of Membranaceus Decoction Intervebtion for Non-alcoholic Fatty Liver Disease in SD Rats/LOU Xinrui,LIAO Kang,ZHU Mingjun,et al.//Medical Innovation of China,2019,16(25):0-016
【Abstract】 Objective:To study the effect of membranaceus decoction for non-alacoholic fatty liver disease in SD rats.Method:60 healthy male SD rats were selected and randomly divided into 6 groups,10 rats in each group,blank group,model group,low-dose Membranaceus Decoction group,medium-dose Membranaceus Decoction group,high-dose Membranaceus Decoction group and western medicine(Lovastatin) group, establishment of non-alacoholic fatty liver model by high fat dietary method.5 weeks of administration of gastric lavage,after that,2 rats were randomly selected from blank and model groups to confirm the success of modeling and to determine liquid level,hepatic function,liver index,serum MDA content.Result:Non-alacoholic fatty liver model was established successfully.Membranaceus Decoction can improve the degree of fatty liver in module group.Compared with the model group,blood lipid level in high group reduced(P<0.05),hepatic function in medium and high groups increased(P<0.05),liver index in high groups reduced(P<0.01),MDA in Membranaceus Decoction group reduced(P<0.01).Compared with the blank group,blood lipid level in model group increased(P<0.05),hepatic function reduced(P<0.05),liver index increased(P<0.05)and MDA increased(P<0.01).Conclusion:Membranaceus Decoction can interfere effectively in blood lipid,hepatic function and lipide oxidation level.
【Key words】 Membranaceus; Non-alacoholic fatty liver; Hepatic function; Liver index; MDA
First-authors address:Huanghe S&T University,Zhengzhou 450000,China
doi:10.3969/j.issn.1674-4985.2019.25.004
非酒精性脂肪性肝病(non-alcoholic fatty liver disease,NAFLD)是一类常见的肝脏脂肪变性综合征。近年来,由于人们的饮食习惯和生活方式的改变,以我国发达城市成人NAFLD和西方的发达国家NAFLD的发病率为例,NAFLD的发病率呈指数增长[1]。目前,吡格列酮、罗格列酮等噻唑烷二酮类胰岛素增敏剂作为临床NAFLD经典用药,但该类药物具有潜在的不良反应:如增加患心血管病的风险,停药后肝酶的反弹等逐渐成了许多患者停药的主要原因[2]。然而国内对于NAFLD的预防和治疗仅限于生活方式的干预和调脂药物,并无有效的药物来干预治疗[3],因此寻求新型有效的治疗方法变得日益迫切。现代医学研究黄芪具有多种功效,增强机体免疫功能、保护肝脏、利尿和抗氧化等作用[4-6]。作者依據NAFLD的病理特点及黄芪的功效,以NAFLD大鼠模型进行研究,现将实验结果报告如下。
1 材料与方法
1.1 实验动物 清洁级5~8周龄的雄性Sprague-Dawley(SD)大鼠60只,体重160~220 g,购自山西医科大学动物实验中心,许可证编号(SCXK20150001),存放于黄河科技学院动物房,光照10~12 h/d,温度10~18℃,相对湿度40%~60%,自由饮水及摄食。
1.2 饲料 普通饲料,高脂饲料配比(以下均为质量分数):0.2%胆盐、20%猪油、2%胆固醇、16%白糖及高蛋白质营养基础饲料(批号:201833,南京盛民科研动物养殖场)。
1.3 实验试剂及药品 血清TC、TG试剂盒(批号:20181225)、高密度脂蛋白胆固醇(high density lipoprotein cholesterol,HDL-C)试剂盒(批号:20181109)、低密度脂蛋白胆固醇(low densitylipoprotein cholesterin,LDL-C)试剂盒(批号:20181201)、丙氨酸氨基转移酶(alanine aminotransferase,ALT)试剂盒、天冬氨酸氨基转移酶(aspartate aminotransferase,AST)试剂盒(批号:20181228)、丙二醛(Malondialdehyde,MDA)试剂盒(批号:20181222),均购自南京建成生物工程研究所。黄芪购自河南张仲景大药房股份有限公司,洛伐他丁胶囊(批号:18063016,扬子江药业集团有限公司)。
1.4 实验仪器及设备 电子天平(PTY-C5200,杭州朗固金属制品有限公司)、分光光度计(UV-1902,上海奥析科学仪器有限公司)、离心机(TG16,上海卢湘离心机仪器有限公司)、恒温水浴箱(HHW600,太原市晋冀通实验仪器设备有限公司)、旋涡混匀(RH-18,河北润联机械有限公司)。
1.5 方法
1.5.1 实验大鼠建模及分组方法 用普通饲料适应性喂养实验大鼠一周,适应环境后,将实验大鼠随机分为6组:空白组,模型组,MD低、中、高剂量组和西药(洛伐他丁)组,每组各10只,空白组以普通饲料喂养,剩余5组以高脂饲料喂养,每日添加一次饲料,自由摄食饮水,观察并记录各组大鼠的基本状况。在造模期间,每周对所有实验大鼠测量一次体质量。实验9周后,从空白组和模型组各随机抽出2只,腹腔静脉采血测血脂水平,肝功能及脂质过氧化水平指标。
1.5.2 给药方法 在建立高血脂模型4周后,按照大鼠与人等效剂量换算表计算各给药剂量继续高脂饲料喂养[7]。MD高、中、低剂量组分别给予黄芪水煎剂6、4、2 g/(kg·d)灌胃;西药组给予洛伐他丁胶囊颗粒,用生理盐水制备浓度为93%的混悬液按照大鼠体重8 mg/(kg·d)灌胃,模型组灌胃同体积的生理盐水,连续干预5周[8]。
1.5.3 样品采集与指标测定 在上述条件下将各组实验大鼠饲养至第10周,禁食24 h后测量体质量,10%乌拉坦(2~3 mL/kg)腹腔注射麻醉,固定四肢后打开腹腔,用促凝管取腹腔静脉血,以3 500 r/min离心10 min,分离出血清后,放置在-5 ℃冰箱保存按照试剂盒说明测其血清中TC、TG、LDL-C、HDL-C、ALT、AST和丙二醛(Malondialdehyde,MDA)的含量,对比分析结果数据。对大鼠体质量、肝湿质量和肝指数的测定:实验大鼠在腹腔静脉取血后,取出整叶肝脏后立刻分别放置于电子天平上测量肝脏湿重,然后计算肝指数。公式:肝指数(%)=肝湿质量/大鼠体质量×100%[9]。
1.6 统计学处理 使用SPSS 17.0统计学软件进行分析,计量资料以(x±s)表示,多组间比较采用单因素方差分析(One-way ANOVA),若方差齐性则采用SNK和LSD法,若方差不齐则采用Tamhanes T2和Dunnetts T3法,以P<0.05为差异有统计学意义。
2 结果
2.1 实验大鼠一般情况的观察 空白组大鼠体型均匀,皮毛有光泽且整齐,活跃好动,喜啃食,进食量较大。而造模组大鼠体型肥胖,皮毛无光泽且凌乱,嗜睡少动,精神状态不佳,不喜啃食,进食量较小。经灌胃治疗5周后,MD组大鼠一般情况明显改善,另外灌胃时发现,黄芪水煎剂高剂量组的大鼠较其他组大鼠挣扎更加剧烈,反抗力量明显增大。死亡情况:空白组死亡1只,模型组死亡2只,低剂量组大鼠死亡3只,中剂量组死亡2只,高剂量组死亡4只,西药组大鼠死亡3只。
2.2 黄芪对造模大鼠血脂水平的影响 和空白组比较,模型组大鼠血清的TC、TG和LDL-C的含量显著增加(P<0.01),HDL-C的含量显著减少(P<0.01),各给药大鼠血清的TG含量显著高于空白组(P<0.01),MD低、中、高给药组及西药组大鼠的TC含量均显著增高(P<0.05),中高剂量组大鼠的HDL-C、LDL-C含量比较差异均无统计学意义(P>0.05)。和模型组比较,各给药组大鼠血清的TG、LDL-C的含量显著减少(P<0.01),MD中剂量组和高剂量组HDL-C的含量显著增加(P<0.01),西药组大鼠的HDL-C含量显著增加(P<0.05)。见表1。
2.3 黄芪对造模大鼠肝功能的影响 和空白组比较,模型组大鼠的AST和ALT含量显著增加(P<0.01),MD组的AST和ALT含量高于健康组(P<0.01),西药组的AST含量高于空白组(P<0.01);和模型组比较,MD各组的AST依次显著减少(P<0.05),MD中、高剂量组的ALT含量依次显著减少(P<0.05或P<0.01),西药组大鼠ALT含量极显著减少(P<0.01),AST含量未显著减少,见表2。
2.4 大鼠体质量、肝湿重及肝指数的变化 和空白组比较,模型组大鼠的体质量、肝湿重及肝指数均显著增加(P<0.01)。各给药组大鼠的体质量、肝质量和肝指数均高于空白组大鼠,其中MD低、中、高剂量组和西药组大鼠的体质量和肝湿重显著增加(P<0.01),MD低剂量组大鼠肝指数显著增加(P<0.01)。与模型组比较,MD高剂量组大鼠的体质量、肝湿重及肝指数均显著减少(P<0.01),西藥组大鼠的体质量和肝质量显著减少(P<0.05或P<0.01)。见表3。
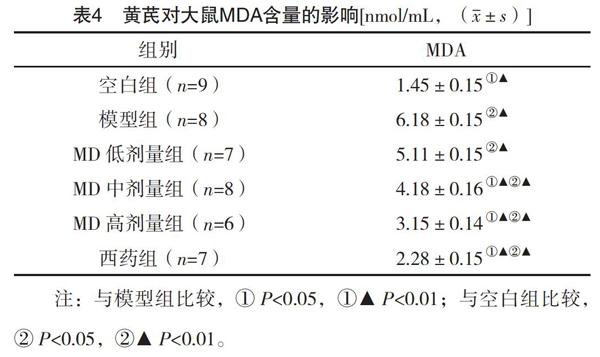
2.5 各组大鼠肝组织MDA的含量比较 与空白组比较,模型组大鼠的MDA含量显著增加(P<0.01),各给药组大鼠MDA含量显著增加(P<0.01)。与模型组比较,西药组、MD中、高剂量组大鼠MDA含量显著减少(P<0.01)。见表4。
3 讨论
流行病学的研究表明,目前非酒精性脂肪肝是全球最危害健康的疾病之一[10-12],随着静坐方式的流行、高热量食物摄入的增加和体育锻炼的减少,其发病率呈快速增长趋势[13]。近些年来,对于NAFLD防治方法的研究成了众多学者的研究方向,祖国中药材在慢性疾病的防治方面占有独特的优势,《五十二病方》中记载,黄芪性温味甘,能够补益元气、壮脾健胃、排脓止痛和活血生血[14]。经现代医学研究,证明黄芪可以提高免疫力,治疗糖尿病。据文献[15]报道,黄芪甲苷能够通过增加脂肪组织瘦素的敏感性,并调节能量代谢,最终促进肥胖小鼠的脂质代谢。
过去对非酒精性脂肪肝病机制的研究多以“二次打击”学说为核心开展研究[16],根据文献[17]研究证明,非酒精性脂肪肝病是一种多种组织和器官参与的系统代谢紊乱疾病。非酒精性脂肪肝包括从单纯性脂肪变性到合并或者不合并纤维化的脂肪性肝炎的一系列肝脏损伤,单纯的肝脏脂肪变也可以进展为脂肪性肝炎,脂肪性肝炎除了肝脏甘油三酯的蓄积外,还包括小叶炎症和肝脏损伤为特征的改变,这最终将导致肝纤维化、肝硬化甚至演变为肝癌[18]。发生脂毒性的肝细胞以积聚大量的游离脂肪酸为特征,产生有毒的脂质代谢产物从而使肝细胞受损,最终导致NAFLD的发生。随着现代高热量饮食习惯的流行,饮食摄入的脂肪增多,血中的游离脂肪酸增多,积聚的甘油三酯也逐渐增多,一旦甘油三酯超过了肝脏储存的阈值,就会产生有毒的脂质代谢产物,这些有毒脂质代谢产物又会进一步加重肝损伤[19],故本实验检测血脂指标TC、TG、LDL、HDL来探究NAFLD大鼠肝脏受损情况和脂肪积聚程度。
在形成NAFLD的过程中,由于肝大量沉积甘油三酯和游离脂肪酸,细胞的氧化呼吸链会产生过多的反应活性氧(ROS),引发细胞膜不饱和脂肪酸花生四烯酸会在ROS的作用下发生过氧化,从而形成氧化脂质(LOP),MDA是LOP的产物,细胞线粒体能够被它刺激,阻止线粒体的呼吸链电子传递,进而促进炎症反应,因此肝内MDA的含量可以反映肝损伤的程度[20]。肝指数是肝脏湿重占大鼠体重的百分比,其值的大小直接反映了肝脏脂肪积累和受损程度;AST和ALT是存在于细胞内的转氨酶,当肝细胞脂肪变性时,生成的氧化应激产物会损伤肝细胞,当肝细胞受损破裂后,AST和ALT就被释放在血液中,其值会上升,因此AST和ALT的值是衡量肝细胞受损的重要指标[21]。本研究显示:与空白组比较,模型组的MDA含量显著增加(P<0.01);与模型组比较,MD高剂量组大鼠MDA含量极显著减少(P<0.01)。与空白组比较,模型组大鼠的肝指数极显著增加(P<0.01);与模型组比较,黄芪水煎剂中、高剂量组大鼠肝指数极显著减少(P<0.01);和模型组比较,MD各组的AST含量依次显著减少(P<0.05),MD中、高剂量组的ALT含量显著减少(P<0.05或P<0.01),表明黄芪水煎剂具有保护肝脏的作用。
本研究结果表明:经过MD的治疗,MD各组大鼠的肝脏脂肪变性程度明显降低,大鼠肝功能明显增强,脂质过氧化水平亦明显降低,其中以黄芪水煎剂高剂量组最为显著。西药组虽能降低NAFLD大鼠的TG和LDL-C水平,但未能显著增强肝功能并降低肝指数。与模型组比较,MD各剂量组大鼠血脂水平依次改善,另外MD高剂量组大鼠体质量、肝质量和肝指数均极显著减少(P<0.01),考虑到高脂饲料饲养和给药治疗时间较短,后续的实验应延长高脂饲料饲养和给药治疗时间,以便给出更加准确的阳性对照组。
综上所述,黄芪水煎剂能够有效降低NAFLD大鼠血脂水平,提高肝功能,降低肝指数和MDA含量,其中以水煎剂高剂量组的疗效最显著,其机制可能与调节脂肪代谢,增强肝功能,降低脂质过氧化水平带来的毒性反应有关,为今后NAFLD动物实验相关研究提供新思路。
参考文献
[1]王允亮.葛根芩连汤及其有效组分干预非酒精性脂肪肝炎PPARγ的作用机制研究[D].北京:北京中医药大学,2014:15.
[2]陈锦珊,陈尚瑜,杨建锋,等,噻唑烷二酮类降糖药的研究进展及临床评价[J].中国医药用药评价与分析,2014,14(6):493-494.
[3]吴红莉,汪龙德,毛兰芳,等.脂肪肝的研究进展[J].中医研究,2018,31(11):70-72.
[4]沈莹,柳湘洁,雷超,等,黄芪总苷对H2O2诱导的衰老心肌细胞氧化应激P13K/AKT通路的影响[J].广州中医药大学学报,2019,36(3):391.
[5]王允亮.葛根芩连汤及其有效组分干预非酒精性脂肪肝炎PPARγ的作用机制研究[D].北京:北京中医药大学,2014:1.
[6]师豪,黄世龙.原黄青素联合维生素E对动脉粥样硬化大鼠血脂及抗氧化的影响[J].中国老年医学杂志,2019,39(4):889-890.
[7]刑蓉,屈彪,宋佳伟,等.黄芪注射液多剂量给药对雷替曲塞在大鼠体内药动学行为影响[J].中国中药杂志,2014,39(11):2140-2142.
[8]许永杰,卢志顺,罗浩.大豆异黄酮减轻大鼠非酒精性脂肪肝变的作用研究[J].现代医药卫生,2019,25(2):188-189.
[9]帖彦清,张明明,高伟,等.阿托伐他汀联合黄芪多糖对非酒精性脂肪肝病大鼠炎症及应激指标的影响及意义[J].医学动物防制,2019,35(3):245-251.
[10]张莉敏,刘源,冯阳,等.健脾消积法对非酒精性脂肪肝病模型大鼠的抗氧化作用[J].广州中医药大学学报,2018,35(5):855-858.
[11]王潘,刘凤莉,卜理琳,等.加味芩桂术甘汤对非酒精性脂肪肝模型大鼠肝功,血脂,血糖的影响[J].陕西中医药大学学报,2018,41(6):101-108.
[12]尚红光,卫俊峰,陈秋生,等.2015年河北省某国有煤矿企业职工非酒精性脂肪肝的流行病学调查[J].职业与健康,2018,34(2):196-204.
[13]余挺.非酒精性脂肪肝患者体质分型、营养状态与代谢因子的相关性分析[D].广州:广州中医药大学,2018:1-39.
[14]王翔羽,黄芪现代药理及临床研究进展[J].科技风,2017(2):182.
[15]楊小颖,胡芳,等,黄芪甲苷Ⅳ对非酒精性脂肪肝小鼠肝脏脂质代谢的作用[J],实用医学杂志,2018,34(24):4064-4071.
[16]吴哈达,哈斯巴根·齐根全,白福贵,等.蒙药德都红花七味散对非酒精性脂肪肝模型大鼠的治疗效果[J].世界最新医学信息文摘,2019,19(13):110.
[17]汪江波,袁旭,张瑞.非酒精性脂肪肝病发病机制的研究进展[J].现代医药卫生,2017,33(15):2284-2287.
[18]刘晓林,信丰智,杨蕊旭,等.茵栀黄口服液治疗非酒精性脂肪肝炎大鼠的机制研究[J].中国中西医结合杂志,2018,38(11):1356-1362.
[19]穆杰,王雪茜,王庆国,等.中医药从双层面治疗非酒精性脂肪肝的机制研究进展[J].辽宁中医杂志,2018,45(12):2681-2682.
[20]张聪,盛磊,杨恬,等.鞣花酸对AKT基因转染诱导小鼠脂肪性肝病炎症及氧化应激的影响[J].中国中药杂志,2019(9):1869-1875.
[21]范译丹,陈玉,饶春梅,等.T2DM患者合并非酒精性脂肪肝与胰岛β细胞功能和胰岛素抵抗的关系[J].昆明医科大学学报,2019,39(11):62-66.
(收稿日期:2019-05-21) (本文编辑:周亚杰)
