神经内镜结合脑立体定位膜在高血压脑出血手术中的应用
2019-01-14廖佳奇许金仙涂勇温小华刘翰文康天保
廖佳奇 许金仙 涂勇 温小华 刘翰文 康天保
(1赣州市立医院神经外科,江西 赣州 341000;2赣南医学院护理学院)
高血压脑出血是中老年人常见疾病之一,具有很高的致死率和致残率。随着微侵袭神经外科技术的发展,利用神经内镜治疗高血压脑内血肿已成为脑出血外科治疗的重要手段〔1~3〕。然而,不同患者脑内血肿的部位、形状、大小及深度有所不同,神经内镜微创手术的骨孔位置和手术入路也不同。因此,如何精准地找到骨孔位置和选择合适的手术入路是微创治疗脑内血肿的关键。
1 资料与方法
1.1一般资料 赣州市立医院2015年1月至2017年1月利用神经内镜结合脑立体定位膜行高血压脑出血脑内血肿清除术的患者30例,均有高血压病史多年,入院后均通过CT确诊为脑出血,诊断符合中华医学会全国脑血管病学术会议制定的脑血管疾病高血压脑出血的诊断要点。纳入标准:经头颅CT检查脑内血肿量幕上>30 ml,幕下>10 ml;患者发病距手术时间4~24 h;有完整的诊治及随访资料。排除标准:排除伴有严重的全身系统疾病(如心、肝、肺、肾严重功能不全)及凝血功能异常的患者,排除伴有肿瘤、血管畸形及动脉瘤的患者及出现脑疝症状的患者。男16例,女14例,平均年龄(63.3±7.5)岁,平均血肿体积(40.56±9.74)cm3;术前格拉斯哥昏迷评分(GCS):10~15分11例,7~9分12例,5~6分7例;其中11例为基底节区脑出血,6例为丘脑出血,10例为额颞顶枕叶脑出血,3例为小脑出血。同期单纯使用神经内镜治疗高血压脑出血28例(对照组),男15例,女13例,平均年龄(62.8±9.1)岁,平均血肿体积(41.18±8.52)cm3;术前GCS评分:10~15分10例,7~9分11例,5~6分7例;其中11例为基底节区脑出血,5例为丘脑出血,9例为额颞顶枕叶脑出血,3例为小脑出血。两组术前一般情况比较差异无统计学意义(P>0.05),具有可比性。本研究经过赣州市立医院伦理委员会批准并征得患者或其家属知情同意签字。
1.2脑立体定位膜的制作 (1)将金属暗扣的子扣(直径为8 mm)咬去突出部分并整齐地固定于13 cm×8 cm的长方形胶布上。(2)将无放射伪影的Marker整齐地排放于13 cm×8 cm的长方形胶布上,该脑立体定位膜是我科自行研制并获得国家专利的产品(专利号:ZL032762089),见图1,列距2 cm,行距1 cm。本研究使用脑立体定位膜成品。
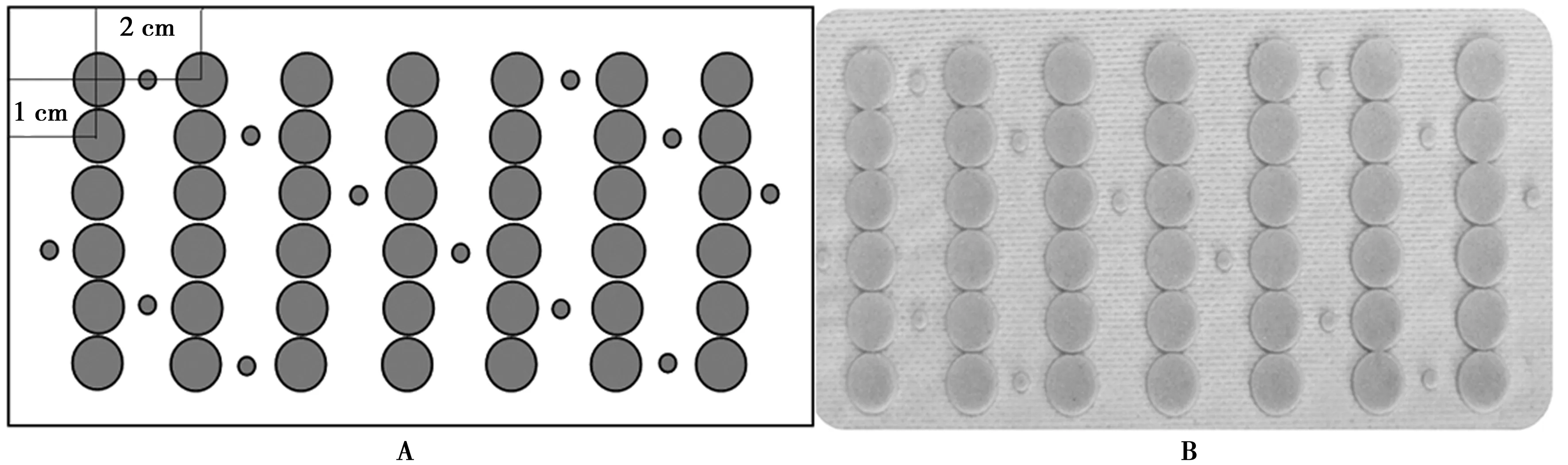
A:脑立体定位膜的设计(大圆圈内贴放金属暗扣的子扣或Marker);B:脑立体定位膜成品〔已批量生产,医疗器械注册号:赣市药械(准)字2010第1000003号〕图1 脑立体定位膜
1.3手术方法 实验组(图2):术前剃头后将脑立体定位膜贴于血肿侧头皮上,行螺旋CT定位扫描后Marker和血肿同时在CT胶片上显影,根据血肿量最多的CT层面和血肿中心距颅骨内板最近处并兼顾血肿纵轴方向作为颅骨钻孔的位置。标记骨孔的同时,尽量避开皮层的重要功能区。手术中以骨孔为中心作4 cm的头皮切口,用撑开器撑开头皮,颅钻钻孔一枚,扩大骨孔至2 cm,“十字”切开硬脑膜,用脑针穿刺明确血肿位置,将直径为12 mm的一次性使用咽拭子管剪去头端保留合适的长度(自制套管)并放入导尿管球囊至头端充气,然后沿穿刺方向将制作好的一次性使用咽拭子管插入血肿腔,到达血肿腔后放气并将导尿管抽出,助手辅助固定一次性使用咽拭子管,术者持直径为4 mm的0度或30度观察镜(STORZ)及显微吸引器通过自制套管进入血肿腔,并在内镜良好照明和清晰的图像下清除血肿。在手术过程中,自制套管的方向与深度可做一定范围内的调整以便清除各个角落的血肿。如遇活动性出血,助手持内镜,术者左手持吸引器,右手持双极电凝或单极电凝进行“双手”操作止血。血肿清除后一边退出自制套管,一边在血肿腔四周敷上止血纱块,直到自制套管完全退出。观察血肿腔无出血、冲洗液清亮后血肿腔放置引流管,缝合硬脑膜,分层缝合头皮切口。
对照组:术前对患者行CT检查,根据CT图像定位线及颅骨标志,找出最大血肿层面的体表投影面,根据经验取该层面标记好的血肿中心点距颅骨内板最近处并兼顾血肿纵轴方向为颅骨钻孔的位置。在设计骨孔时,应避开皮质重要功能区。余手术过程同实验组。
1.4术后处理 手术后立即复查CT,严密观察意识、瞳孔及生命体征的变化,并严格控制血压,予适度脱水、预防应激性溃疡、维持水电解质和酸碱平衡及营养支持等综合治疗。手术72 h再次复查颅脑CT,血肿量不增加者拔除血肿腔引流管。手术后3个月随访。
1.5观察指标和疗效评价 包括手术时间(从切开皮肤到皮肤缝合完毕的时间),术中失血量(吸引器吸出量减去冲洗液量),术后血肿清除率(手术后第一次复查CT时计算)。根据Barthel指数评分评价日常生活能力:正常总分100分,60~99分为轻度功能障碍,生活基本自理;59~40分为中度功能障碍,生活需要帮助;39~20分为重度功能障碍,生活依赖明显;<20分为完全残疾,生活完全依赖。Barthel指数评分≥40分为预后良好,<40分为预后不良。
1.6统计学方法 应用SPSS17.0软件,计量资料比较采用t检验,计数资料采用χ2检验,等级资料比较采用秩和检验。
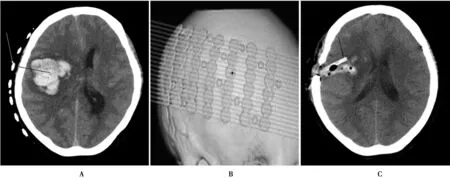
A.手术前CT的最大层面,白色箭头为手术路径(额部数起的第三个大Marker位置为颅骨钻孔的头皮位置);B.手术前螺旋CT定位片,找到血肿最大层面定位线,额部数起的第三个大Marker位置为颅骨钻孔位置(黑点位置);C.手术完成后复查CT(黑色箭头为引流管)图2 手术前后头颅CT
2 结 果
实验组手术时间为(78.4±22.2)min,对照组为(83.0±23.8)min,两组比较差异无统计学意义(t=-0.76,P>0.05)。实验组术中出血量为(88.4±27.0)ml,对照组为(94.0±31.5)ml,两组比较差异无统计学意义(t=-0.73,P>0.05)。实验组血肿清除率为(87.6±7.8)%,对照组为(79.6±13.0)%,实验组明显优于对照组(t=-2.30,P<0.05)。术后3个月随访,实验组死亡1例,对照组死亡2例,死亡患者均为高龄患者且术前GCS评分均低,术后合并肺部感染及消化道应激性溃疡出血导致多脏器衰竭死亡。存活者3个月时日常生活能力Barthel指数评分:实验组轻度功能障碍14例,中度功能障碍9例,重度功能障碍6例;对照组轻度功能障碍8例,中度功能障碍6例,重度功能障碍12例;实验组预后良好率为76.6%(23/30),对照组为50.0%(14/28),差异有统计学意义(χ2=-2.09,P<0.05)。
3 讨 论
随着微侵袭神经外科技术的发展,神经内镜技术因其创伤小且可视化已成为神经外科的重要手术方法〔4〕。Auer等〔5〕在1985年报道首次应用6 mm神经内镜清除脑内血肿,取得满意疗效。经过30年的发展,越来越多的神经中心开始应用内镜清除脑内血肿。然而,不同患者脑内血肿的部位、形状、大小及深度有所不同,并且使用神经内镜手术时导管鞘一般是垂直脑组织进入血肿腔,所以每个患者所需神经内镜微创手术的骨孔位置也不尽相同。因此,准确定位手术的骨孔位置是内镜微创手术成功及减少手术并发症的前提〔6〕。神经内镜手术结合神经影像导航系统或立体定向技术可对病灶精确定位并设计最佳手术入路〔7~9〕。然而神经导航系统和立体定向架安装操作繁琐、费时费力;另外,我国医疗资源不均衡,基层医院甚至中西部部分中型医院缺乏必要的设备。因此,寻找一种既精确可靠又费用低廉的定位方法已成为神经内镜微创治疗高血压脑出血手术需要探索的重要课题。
神经内镜治疗高血压脑出血具有开颅方式微创、手术照明良好、工作通道内清除血肿方便并能直视下止血等特性。在对照组,术者主要根据脑出血CT扫描结果,凭借医师解剖学基础和经验确定脑内血肿的大概位置及其与周围结构的关系,存在一定的定位偏差;进入血肿腔后,内镜不能完全到达血肿中心而影响手术操作;当血肿量较大或血肿形状不规则时,随着血肿逐渐被吸除,术者需要改变更大的通道方向以达到血肿的边缘,因而加重了脑组织的损伤或部分血肿死角不能被完全清除。在实验组,行CT定位扫描后Marker和血肿同时在CT胶片上显影,术者根据血肿中心位置和Marker的标志定位骨孔,定位偏差一般不超过5 mm,且无安装立体定向架和进行导航注册步骤,定位更加准确且简单方便,避免了更多的脑组织损伤并增加血肿清除率。
使用神经内镜结合脑立体定位膜行高血压脑出血微创清除术手术时间短,术中出血量少。然而本组研究仍有少量病例首次血肿清除率不是很满意,且为早期的手术患者,我们认为主要原因是手术入路的选择欠佳及CT检查过程中头皮的移位所致,为提高定位精度及血肿清除率并减少并发症,我们总结的经验是:(1) 血肿量偏大病例因更换导管鞘及内镜方向后仍难以达到部分血肿边缘,手术时可稍扩大骨窗以利于工作通道方向的改变。(2)当血肿呈长条形时,宜选择血肿的纵轴方向与颅骨的交点作为颅骨钻孔的位置,这样可以尽量少改变工作通道的方向,从而减少脑组织的损伤并增加血肿清除率。(3)体位变化或脑立体定位膜受压会导致头皮移动而影响定位的准确性,尤其是头皮较厚的枕部,故CT检查时患者的体位尽量和手术体位一致,检查后使用螺旋CT重建正位图像,检查和手术时都要避免脑立体定位膜与周围接触。(4)没有脑立体定位膜的单位可使用金属暗扣的子扣和长方形胶布制作,因金属暗扣小而薄,CT上的伪影小,不会影响血肿观察和定位,咬去暗扣中间的突出部分效果会更好。(5)可根据血肿的深度制作一次性使用咽拭子管,尽量缩短其长度,以利于内镜、吸引器及止血设备操作。
高血压脑出血诊治主要在基层医院,如甘肃省主要分布在县级及地区级医院〔10〕。神经内镜虽然已经成为高血压脑出血外科治疗的重要手段,但这种治疗手段仍没有在国内医院广泛推广,究其原因作者认为是许多基层医院甚至中西部部分中型医院缺乏必要的设备(如神经内镜设备及精确定位设施)。本组病例使用的神经内镜观察镜可以用耳内镜、鼻内镜或骨关节镜替换,脑定位膜及导管鞘可以自己制作,故神经内镜结合脑立体定位膜行高血压脑出血手术可在基层医院使用。
神经内镜下清除脑内血肿创伤小、手术时间短,脑立体定位膜定位精确可靠,使用方便,神经内镜结合脑立体定位膜为高血压脑出血微创手术治疗提供了安全有效的方法。
