综合管理模式在妊娠期代谢综合征患者中的应用效果
2019-01-08冯玲何志秀邱玉琴杨晓冬张琼
冯玲 何志秀 邱玉琴 杨晓冬 张琼

[摘要]目的 探討综合管理模式在妊娠期代谢综合征患者中的应用效果。方法 选取2017年4月~2018年12月我院收治的60例妊娠期代谢综合征患者作为研究对象,按照随机数字表法分为对照组和研究组,每组各30例。对照组接受常规健康教育,研究组采用综合管理的方法。比较两组的干预后产前妊娠期增重、妊娠体重指数(BMI)增长、代谢指标水平及妊娠结局。结果 研究组干预后产前的妊娠期增重、妊娠体重指数(BMI)增长、三酰甘油(TG)、总胆固醇(TC)水平均低于对照组,差异有统计学意义(P<0.05);两组的高密度脂蛋白胆固醇(HDL-C)水平比较,差异无统计学意义(P>0.05)。研究组的胎膜早破发生率低于对照组,差异有统计学意义(P<0.05);两组的会阴裂伤、剖宫产、羊水过少、胎儿窘迫、胎位/产程/脐带异常、产后出血、巨大儿及合并感染发生率比较,差异无统计学意义(P>0.05)。结论 综合管理模式能有效改善妊娠期代谢综合征患者的代谢指标水平,控制其孕期体质量增长,维持脂代谢的稳定,降低胎膜早破的发生风险,值得临床推广应用。
[关键词]综合干预;妊娠;妊娠期代谢综合征;妊娠结局
[中图分类号] R714.2 [文献标识码] A [文章编号] 1674-4721(2019)11(a)-0143-03
Application effect of comprehensive management mode in patients with metabolic syndrome during pregnancy
FENG Ling HE Zhi-xiu QIU Yu-qin YANG Xiao-dong ZHANG Qiong
Department of Obstetrics and Gynecology, Xinfeng County People′s Hospital, Jiangxi Province, Xinfeng 341600, China
[Abstract] Objective To explore the effect of comprehensive management model in the patients with metabolic syndrome during pregnancy. Methods A total of 60 patients with metabolic syndrome during pregnancy from April 2017 to December 2018 were selected as the study objects, they were divided into control group and study group according to the random number table method, 30 cases in each group. The control group received routine health education, the study group adopted the method of comprehensive management. Prenatal gestational weight gain, pregnancy body mass index (BMI) growth, metabolic index levels, and pregnancy outcomes were compared between the two groups. Results After intervention, the pregnant weight gain, BMI increase, TG and TC levels in the study group were lower than those in the control group, the differences were statistically significant (P<0.05). There was no significant difference in HDL-C between the two groups (P>0.05). The incidence of prom in the study group was lower than that in the control group, the difference was statistically significant (P<0.05). There were no significant differences in the incidence of perineum laceration, cesarean section, oligohydramnios, fetal distress, fetal position/birth process/umbilical cord abnormality, postpartum hemorrhage, macrosomia and co infection between the two groups (P>0.05). Conclusion The comprehensive management mode can effectively improve the metabolic index level of patients with metabolic syndrome during pregnancy, control the growth of body mass during pregnancy, maintain the stability of lipid metabolism, and reduce the risk of premature rupture of membranes, which is worthy of clinical application.
[Key words] Comprehensive management; Pregnancy; Metabolic syndrome of pregnancy; Pregnancy outcome
妊娠期代谢综合征(GMS)是指糖代谢、血脂、肥胖、高血压等致病因素持续异常引发的临床症候群,目前随着人们生活方式的转变,GMS的发生率呈大幅上升趋势[1]。GMS在妊娠期糖尿病人群中的患病率高达13.6%,代谢紊乱可增加母婴并发症的发生率[2]。本研究旨在探讨综合管理模式在妊娠期代谢综合征患者中的应用效果,现报道如下。
1资料与方法
1.1一般资料
选取2017年4月~2018年12月我院收治的60例妊娠期代谢综合征患者作为研究对象,按照随机数字表法分为对照组和研究组,每组各30例。研究组中,平均分娩年龄(26.33±3.28)岁;平均体重指数(BMI)(26.77±2.30)kg/m2;三酰甘油(TG)(2.07±1.07)mmol/L;高密度脂蛋白胆固醇(HDL-C)(1.23±0.27)mmol/L;总胆固醇(TC)(6.14±1.60)mmol/L。对照组中,平均分娩年龄(26.57±1.43)岁;平均BMI值(27.13±2.29)kg/m2;TG(2.37±0.93)mmol/L;HDL-C(1.24±0.28)mmol/L;TC(6.39±1.23)mmol/L。两组患者的年龄、BMI、TG、HDL-C、TC等一般资料比较,差异无统计学意义(P>0.05),具有可比性。
纳入标准:①GMS[3]需满足以下全部或任意3项者,具体如下。TG≥3.2 mmol/L;血压≥140/90 mmHg;确诊为妊娠期糖尿病(GDM);产妇孕前BMI>25 kg/m2。②本研究经医院医学伦理委员会审核批准。③所有患者及其家属均签署知情同意书。排除标准:①妊娠前血液病、心血管疾病、代谢系统疾病者;②甲状腺疾病、高血压、糖尿病、妊娠合并其他代谢疾病者。
1.2方法
对照组患者行常规孕检。
研究组患者在常规孕检的基础上给予综合干预。①健康教育及疾病知识培训:对已确诊的GMS患者及家属进行小组培训;②饮食控制干预:针对孕期不同的代谢性疾病,制定合理的饮食方案;③行为、运动指导干预:对贪食、少动、贪睡等不良生活习惯患者进行干预,选择符合个人兴趣且能长期坚持的运动方式;④定期随访(产检时)患者的相关情况,记录患者自我管理过程中存在的问题并提出修改建议,进行有效督促。
1.3观察指标及评价标准
比较两组的干预后产前妊娠期增重、妊娠BMI增长、代谢指标水平及妊娠结局。①代谢指标包括TG、HDL-C、TC。BMI=体重(kg)/身高2(m2)。②妊娠结局包括会阴裂伤、剖宫产、羊水过少、胎膜早破、胎儿窘迫、胎位/产程/脐带异常、产后出血、巨大儿及合并感染。
1.4统计学方法
采用统计学软件SPSS 22.0分析数据,计量资料以均数±标准差(x±s)表示,采用t检验;计数资料以率表示,采用χ2检验,以P<0.05为差异有统计学意义。
2结果
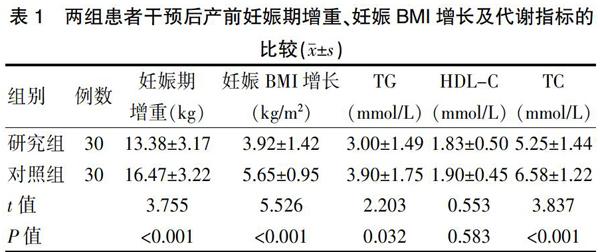
2.1两组患者干预后产前妊娠期增重、妊娠BMI增长及代谢指标的比较
研究组干预后产前的妊娠期增重、妊娠BMI增長、TG、TC水平均低于对照组,差异有统计学意义(P<0.05),两组的干预后产前HDL-C水平比较,差异无统计学意义(P>0.05)(表1)。
2.2两组患者妊娠结局的比较
研究组患者的胎膜早破发生率低于对照组,差异有统计学意义(P<0.05);两组患者的会阴裂伤、剖宫产、羊水过少、胎儿窘迫、胎位/产程/脐带异常、产后出血、巨大儿及合并感染发生率比较,差异无统计学意义(P>0.05)(表2)。
3讨论
GMS发病的中心环节是胰岛素抵抗,其胰岛素抵抗增强、正常胰岛素分泌减少等可导致糖代谢异常[4-5],进而引发GMS的症候群:如体重、糖代谢、脂代谢、基础血压变化等多种代谢指标的异常现象[6-7]。
本研究的两组患者入组时均符合GMS的诊断指标,结果显示,两组的平均分娩年龄、平均BMI、TG、HDL-C及TC比较,差异无统计学意义(P>0.05),入组时匹配性相对较好。进行不同的孕期干预后,研究组的干预后产前妊娠期增重、妊娠BMI增长均低于对照组,差异有统计学意义(P<0.05),提示与普通孕期指导相比,综合管理模式对GMS患者的体质量控制效果更佳,与黄燕飞[8]的研究结果一致,突显出对特殊孕产人群,如GDM、GMS等,进行早期筛查和规范化综合管理的必要性。
正常孕妇随孕龄增加不同血脂指标存在不同的变化,TC先上升后下降;TG水平上升;HDL-C下降[9]。Yang等[10]研究的类似代谢异常的GDM患者与正常孕妇的血脂变化趋势相比,孕晚期TG异常增高,HDL-C降低。GMS患者体内载脂蛋白E、瘦素水平高于正常孕妇,脂联素水平低于正常孕妇[11]。本研究结果显示,研究组干预后产前的TG和TC均低于对照组,差异有统计学意义(P<0.05),两组的干预后产前HDL-C水平比较,差异无统计学意义(P>0.05)。相比于普通孕期指导,综合干预措施对HDL-C的改善差异性并未达到显著水平,但能显著改善其产前TG、产前TC指标,从而改善此类患者的脂代谢水平。
研究显示,妊娠前代谢紊乱和GMS均可对孕产妇及新生儿产生诸多不良影响,包括胎盘功能异常及胎儿异常、产后即时出血、剖宫产、会阴裂伤、胎膜早破、羊水异常等表现[12-15]。本研究结果显示,研究组患者的胎膜早破发生率低于对照组,差异有统计学意义(P<0.05);两组患者的会阴裂伤、剖宫产、羊水过少、胎儿窘迫、胎位/产程/脐带异常、产后出血、巨大儿及合并感染发生率比较,差异无统计学意义(P>0.05)。提示应加强对此类患者的相关指标进行早期检查、早期诊断及早期干预,相比于普通孕期指导,综合干预措施能降低GMS患者部分妊娠不良结局的发生风险。
综上所述,综合管理模式能有效改善妊娠期代谢综合征患者的代谢指标水平,控制其孕期体重增长,维持脂代谢的稳定,降低胎膜早破的发生风险,值得临床推广应用。
[参考文献]
[1]乐杰.主编妇产科学[M].7版.北京:人民卫生出版社,2009:150.
[2]张弛,史艳明,游一平,等.妊娠期代谢综合征对母亲及胎儿的影响[A]//中华医学会第十次全国内分泌学学术会议论文汇编[C].2011:68-70.
[3]Niu JM,Lei Q,Lü LJ,et al.Evaluation of the diagnostic criteria of gestational metabolic syndrome and analysis of the risk factors[J].Zhonghua Fu Chan Ke Za Zhi,2013,48(2):92-97.
[4]苏娜,王光亚,付冬霞,等.妊娠期糖尿病患者产后代谢指标变化及影响因素研究[J].中国全科医学,2014,17(8):898-902.
[5]刘桂萍,张林,张国领.妊娠合并糖尿病的临床研究现状[J].中国当代医药,2018,25(26):52-55.
[6]李祥.代谢综合征与血清胰岛素样生长因子-1和高敏C反应蛋白之间的关系[J].中国医药科学,2013,3(1):77-78,84.
[7]赵乃蕊,张弛,游一平,等.妊娠期糖代谢异常孕妇不同血清甘油三脂水平对母亲及胎儿的影响[A]//中华医学会第十次全国内分泌学学术会议论文汇编[C].2011:168-170.
[8]黄燕飞.内脏脂肪联合孕前体重指数预测妊娠期代谢综合征[J].医学研究杂志,2017,46(12):78-80.
[9]张铭,王慧艳,张一鸣,等.正常妊娠中晚期血脂系列指标变化的探讨[J].南京医科大学学报(自然科学版),2013, 33(10):1455-1457.
[10]Yang HX,Dong Y,Li P,et al.A study on lipid metabolism in women with gestational diabetes[J].Chin J Perinat Med,1998,1(1):19-21.
[11]李秀明,季加芬,刘长云,等.妊娠期代谢综合征对母儿脂代谢的影響研究[J].中国当代医药,2018,25(17):87-89.
[12]Ray JG,Vermeulen MJ,Schull MJ,et al.Metabolic syndrome and ther isk of placental dysfunction[J].J Obstet Gynaecol Can,2005,27(12):1095-1101.
[13]郭坚,黄慧芳.妊娠早中期代谢综合征对母儿的影响[J].广州医药,2008,39(5):30-32.
[14]鲁琳琳.妊娠合并糖代谢异常孕妇妊娠结局的临床观察[J].中国当代医药,2017,24(7):139-141.
[15]邹穗怡.妊娠期糖尿病孕妇孕期体重增幅与母婴结局的关系[J].中国当代医药,2017,24(23):95-97.
(收稿日期:2019-05-05 本文编辑:刘克明)
