超声与MRI辅助诊断足底筋膜炎的价值分析
2019-01-07杨燕华
杨燕华
足底筋膜炎是足底的筋膜或腱膜发生的无菌性炎症。临床常表现为足跟或足底的疼痛与行动障碍,该病患者可在晨起活动时骤然出现疼痛,后因筋膜拉伸舒展疼痛减弱,在过度运动或负重后疼痛可再次加剧[1]。足底筋膜炎的病因尚不完全明确,普遍认为是对足部超负荷压力的长期作用,对足底筋膜造成急慢性损伤,此外,其与患者年龄、鞋型、肥胖也有一定关系。目前足底筋膜炎的临床诊断主要依据临床表现结合影像学检查。既往由于超声检查经济、无创等优势,其在足底筋膜炎的诊断上占有重要位置,近年来,有研究发现MRI对于足底筋膜炎的诊断亦有良好效果[2],然而国内鲜有此类研究,本文通过对比超声与MRI对于足底筋膜炎诊断评估,研究二者对于该病的临床应用价值,以期为临床工作提供参考。现报告如下。
1 资料与方法
1.1 一般资料
选取我院2016年11月—2017年11月的46例因足底疼痛就诊患者作为研究对象,纳入标准[3]:①符合晨起活动疼痛,活动后减轻,运动过度后加重;②经保守治疗3个月后无明显效果;③视觉模拟量表(VAS)评分>5分;④患者及家属同意本次研究的实施,并了解其研究目的,自愿签署知情同意书。排除标准[4]:①合并有严重精神障碍,无自理能力;②合并恶性肿瘤及严重感染未控制;③合并心血管、内分泌系统疾病等或肝肾等脏官功能障碍;④未排除足部外伤、感染、坐骨神经痛等疾病。据检查方式的不同将研究对象分为对照组及观察组,每组23例。对照组男13例,女10例;年龄20~63岁,平均(33.60±3.12)岁;VAS疼痛评分为6.39~8.24分,平均(7.60±0.62)分。观察组男14例,女9例;年龄21~62岁,平均(32.94±3.29)岁;VAS疼痛评分为6.85~8.69分,平均(7.25±0.70)分。两组性别、年龄等一般资料均差异不具有统计意义(P>0.05),具有可比性。
1.2 方法
两组患者均予以相同基础内科治疗。对照组患者行超声检查,采用日立公司生产的超声仪,将探头频率调至3~14 Hz,使患者呈俯卧位,使其踝关节置于中立位,来回扫描患者跟骨及其与足底筋膜结合部位,并测量其足底筋膜厚度,共扫描2次,每次间隔2~3 d,每次测量取3张成像,记录后取平均值。观察组行MRI检查,采用GE公司的1.5 T超导磁共振仪进行扫描,使用踝关节相控阵线圈,使患者呈仰卧位,膝部屈曲使足触于床面,于横轴位、冠状位及矢状位行扫描,成像序列为T2WI、T1WI及T2WI+脂肪抑制,矩阵为256×256,扫描层厚3 mm,层距为1 mm。
1.3 观察指标
①比较两组患者使用不同检测方式测量患侧、健侧足底筋膜的厚度;②比较两组患者检查的组间相关系数(Interclass Correlation Coefficient,ICC)。
1.4 统计学方法
2 结果
2.1 两组患者检测患、健侧足底筋膜厚度比较
使用超声检查的对照组健、患侧足底筋膜厚度皆低于使用MRI测量的观察组,两组比较差异具有统计学意义(P<0.05)。见表1。

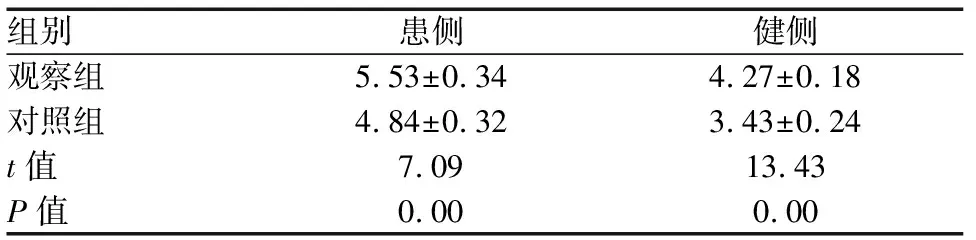
组别 患侧健侧观察组5.53±0.344.27±0.18对照组4.84±0.323.43±0.24t值7.0913.43P值0.000.00
2.2 两组患者检查方式的ICC比较
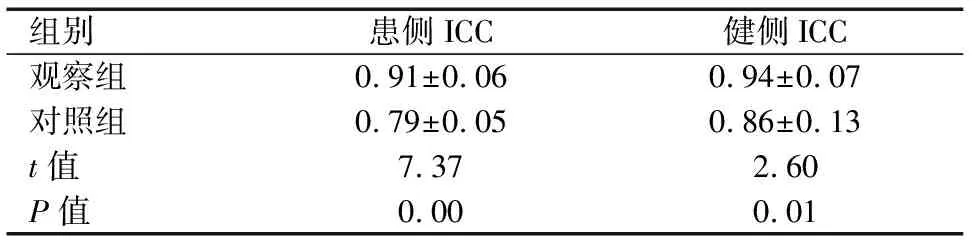
使用超声检查的对照组患侧、健侧ICC皆明显高于使用超声检查的观察组患侧ICC,两组比较差异具有统计学意义(P<0.05)。见表2。

2.3 单侧足底筋膜炎的MR图
见图1,图2。
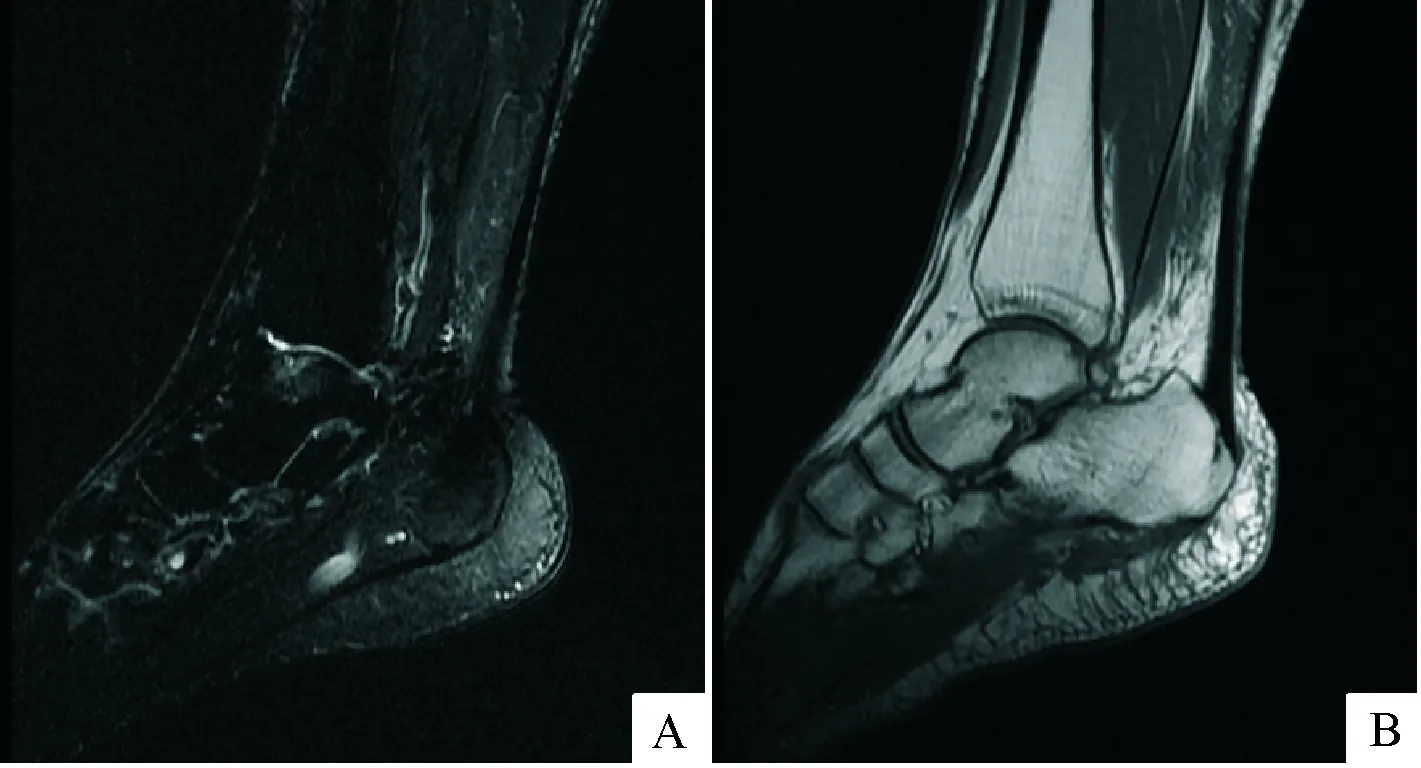
注:A:T2WI+ FS;B:T1WI。患者,男,48 岁,左足底疼痛2周,加重2 d。MR示:左侧足底筋膜增厚,T1WI可见增厚足底筋膜斑片状信号影
图1单侧足底筋膜炎的MR图
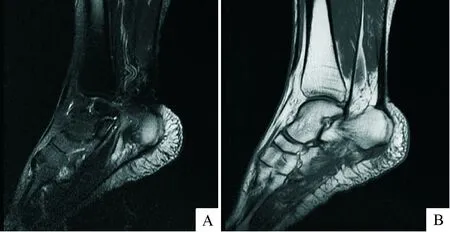
注:A:T2WI+FS;B:T1WI。患者,男,45 岁,右足底疼痛3周,加重1 d。MR示:右侧足底筋膜增厚,增厚足底筋膜可见稍短 T1 长 T2 信号灶
图2单侧足底筋膜炎的MR图
3 讨论
足底筋膜是位于足底脂肪层深面的带状结缔组织,横跨足底的内侧与趾骨之间,起到辅助支撑内侧足弓的功能。由于过度劳累、鞋型不适合等因素,足底筋膜可发生慢性炎症,患者多集中在35~65岁,典型临床症状为晨起下床或久坐休息后活动时骤然出现足底疼痛,稍事活动后疼痛减轻,长时间活动或过重负荷后疼痛再次加重[5-6]。临床体格检查时叩击足底筋膜起止点可引出疼痛,足部背屈运动时疼痛加重。足底筋膜炎长期不愈可使得患者无法长久站立、行走,严重影响其生活质量。目前为止,理疗、矫形鞋垫、抗炎药物治疗注射等治疗方式均可对缓解足底筋膜炎起到显著疗效,但其最佳早期诊疗方式仍未有一致结论,超声检查及MRI检查是目前临床辅助诊断足底筋膜炎的两种重要方法,超声能够准确测量足底筋膜厚度,但对疾病早期诊断不敏感,且无明确的统一诊断标准。而MRI价格相对较高,但具有参数多、成像平面广、软组织分辨率高等优点,可对患者足踝部骨骼及肌腱组织进行更为全面精确的评价[7-8]。本研究就超声及MRI在临床诊断评估足底筋膜炎中的应用价值展开探究,以期为相关临床工作提供理论依据。
两组患者检测患、健侧足底筋膜厚度比较,使用超声检查的对照组健、患侧足底筋膜厚度皆低于使用MRI测量的观察组(P<0.05)。说明MRI诊断较超声能够对足底筋膜炎提供更为精确的诊断。有文献报道,虽然超声可以通过对足底炎症病变及低回声区进行检测,从而对足底筋膜炎患者提供有效的诊断、评估及监测,但由于超声图像的显像限制,在疾病早期病变不明显时,超声检测可能会对患者造成漏诊[9]。ICC能够准确反应足底筋膜炎患者的病情程度,是评估患者预后的重要依据,同时也可为患者的康复、治疗提供有效参考。本研究表2显示,使用超声检查的对照组患侧、健侧ICC皆明显高于使用超声检查的观察组患侧ICC,两组比较差异具有统计学意义(P<0.05)。这可能是因为MRI可以对组织进行分层显示,可精确测量足底筋膜的厚度,并通过信号改变判断足底筋膜的炎症情况。足底筋膜炎在MRI显像下典型表现为足底筋膜呈斑片状纺锤样增厚,周围组织水肿,增厚处呈T1W1低信号或稍高信号及T2W1高信号,可合并或不合并跟骨骨刺及骨髓水肿。MRI不仅可以准确评估足底筋膜炎炎症程度、范围,对于合并有跟骨骨刺及骨髓水肿者,只有在T2W1信号上才能进行有效检测[10]。以上特点使得MRI较超声诊断拥有更为显著的优势及可信度。
综上所述,MRI较超声检查更能敏感、准确地反应出足底筋膜炎的病情,可信度亦更高,故可作为临床辅助诊断该病的首选方法。
