吲哚菁绿标记全荧光腹腔镜根治性远端胃切除术(毕Ⅱ式吻合)1例报告
——“第二十五届全国腹腔镜手术演示研讨会”首次使用Stryker Pinpoint荧光腹腔镜在全国范围内进行手术直播
2018-12-29山东大学齐鲁医院
山东大学齐鲁医院
魏 猛*,李 真*,陈 成,王立梅,刘少壮,刘 腾,何庆泗,于文滨,胡三元
近年,随着腹腔镜设备的飞速发展、外科医师技术水平的不断提升、微创理念不断的深入人心及加速康复外科的推广,腹腔镜手术具有创伤小、切口小、手术视野好、对肿瘤挤压少、术后康复快等优势,更加符合目前的医疗环境,已逐渐成为广大患者的首选。然而,与传统开腹手术相比,腹腔镜手术时术者无法用手直接感知病灶,使得术中对病灶的定位不够精确,这一直是腹腔镜手术的不足,加之近年外科手术均以恶性肿瘤根治性切除、淋巴结清扫为主,对于肿瘤的精准定位显得尤为关键。随着科技的进步,尤其胃肠肿瘤,术前或术中胃肠镜注射肿瘤定位标记物(纳米炭、吲哚菁绿等),术中通过腹腔镜观察标记物的范围定位肿瘤及肿瘤淋巴引流范围,使得腹腔镜手术能更加精准的切除肿瘤,并廓清引流区域淋巴结,这不得不说是腹腔镜手术的一次革新。我中心胃肠外科亦对肿瘤定位标记物进行了尝试与应用,尤其近期对于20多例吲哚菁绿标记的尝试,取得了一定的体会,于2018年11月9~11日举办的“第二十五届全国腹腔镜手术演示研讨会”上首次在全国范围内使用Stryker Pinpoint荧光腹腔镜实现了“吲哚菁绿标记全腹腔镜根治性远端胃切除术”的手术直播,并取得了成功。现将体会报道如下。患者男,47岁,BMI:23.4 kg/m2。因“上腹部隐痛4年,加重5月余”入院。术前上消化道造影:胃窦部占位;术前CT:胃角、胃窦处胃壁增厚,不均匀强化;术前胃镜:胃窦、胃角小弯侧见黏膜隆起,表面可见溃疡形成,病灶四周予以黏膜下吲哚菁绿标记。胃镜病理:腺癌。术前其他辅助检查、实验室检查未见异常,无明显手术禁忌证。术前准备:(1)标记物注射:术前24 h由消化内科医师在胃镜下完成吲哚菁绿标记。吲哚菁绿配制浓度为:0.25 mg/mL,现用现配;标记物注射于肿瘤边缘四个象限,采用“三明治法”进行注射,即先在注射部位黏膜下注射0.5 mL生理盐水将黏膜隆起,然后在相同部位黏膜下注射0.5 mL配制好的吲哚菁绿溶液,最后注射0.5 mL生理盐水。(2)常规术前准备:术前12 h患者口服泻药进行胃肠道准备、备皮、合血及术中备血;术前0.5 h留置胃管及空肠营养管,注射阿托品等。采用全麻,应用Stryker Pinpoint荧光腹腔镜及常规腹腔镜手术器械施术。常规建立气腹,采用五孔法置入手术器械。荧光腹腔镜常规模式下探查,见腹盆腔内无腹水,腹壁、盆壁、大网膜及肠系膜未见明显转移结节,肝脏形态颜色质地正常,表面无结节。可见吲哚菁绿绿色荧光标记部位,位于胃角部,肿瘤已侵透浆膜,标记范围约4 cm×3 cm,幽门下区可见明显绿染淋巴结(图1)。结合术前胃镜检查结果及术中探查情况决定行全腹腔镜根治性远端胃切除术+毕Ⅱ式吻合。向右打开胃结肠韧带至结肠肝曲,剥离横结肠系膜,显露幽门下区,寻找胃网膜右血管,打开荧光模式,荧光绿染部位为吲哚菁绿标记的引流淋巴结(见图2A),根据绿染范围不断转换荧光与常规模式,彻底清扫引流的第4d、6组淋巴结,并解剖裸化胃网膜右血管,于根部结扎切断(图2B~图2E);切换荧光模式,继续向胰腺下后方清扫被绿染的14v组淋巴结并裸化肠系膜上静脉(图2F);裸化十二指肠球部,并于幽门下3 cm处切割闭合器断十二指肠(图3)。将近端十二指肠连同胃及大网膜向头侧翻起,解剖胰腺上区,连同胰腺被膜一并剥离。于胃胰皱襞处探查出腹腔干、肝总动脉、胃左动脉,脾动脉、肝固有动脉及胃右动脉,切换荧光与常规模式,根据荧光绿染范围清扫第5、7、8a、9及12a组淋巴结,分别解剖并裸化胃右动脉(图4A)、胃冠状静脉(图4B)及胃左动脉(图4C、4E),分别予以结扎切断;继续向左探查解剖脾动脉近段,切换荧光与常规模式,根据绿染范围清扫第11p组淋巴结并裸化脾动脉近段(图5)。常规模式下向左打开胃结肠韧带至结肠脾曲,于胰尾部探查出胃网膜左血管,切换荧光与常规模式,根据绿染范围清扫第4sb组淋巴结,裸化胃网膜左血管,并于根部结扎切断。根据切除胃的范围结扎切断2根胃短血管(图6)。切除远端胃及消化道重建:根据荧光绿染范围,距肿瘤近端约5 cm断胃,将标本置入标本袋,并暂时移至右下腹,十二指肠残端及胃残端均用可吸收缝线连续缝合加固止血,荧光模式下探查有无绿染淋巴组织残留。距Treitz韧带20 cm处于结肠前上提空肠,分别于胃壁大弯后壁、空肠对系膜缘做1 cm切口,置入切割闭合器行胃后壁与空肠壁的侧侧吻合,共同开口由可吸收缝线间断缝合关闭。距胃空肠吻合口远端10 cm处同法行输入输出袢空肠空肠侧侧吻合(Braun吻合),共同开口由可吸收缝线连续缝合关闭,检查上述两吻合口通畅,无出血、渗液(图7)。上腹正中做5 cm切口,置入切口保护器,取出标本,标本剖开并分拣淋巴结。将胃管调整入输出袢,空肠营养管调整入输出袢Braun吻合口远端20 cm处,并固定。丝线间断缝合加固胃空肠吻合口、Braun吻合口,检查吻合口通畅无张力。仔细止血,冲洗腹腔,检查无活动性出血后,分别于文氏孔、左侧脾门前方放置腹腔引流管。逐层关腹,结束手术,术后患者安返病房。

图1 术中探查情况
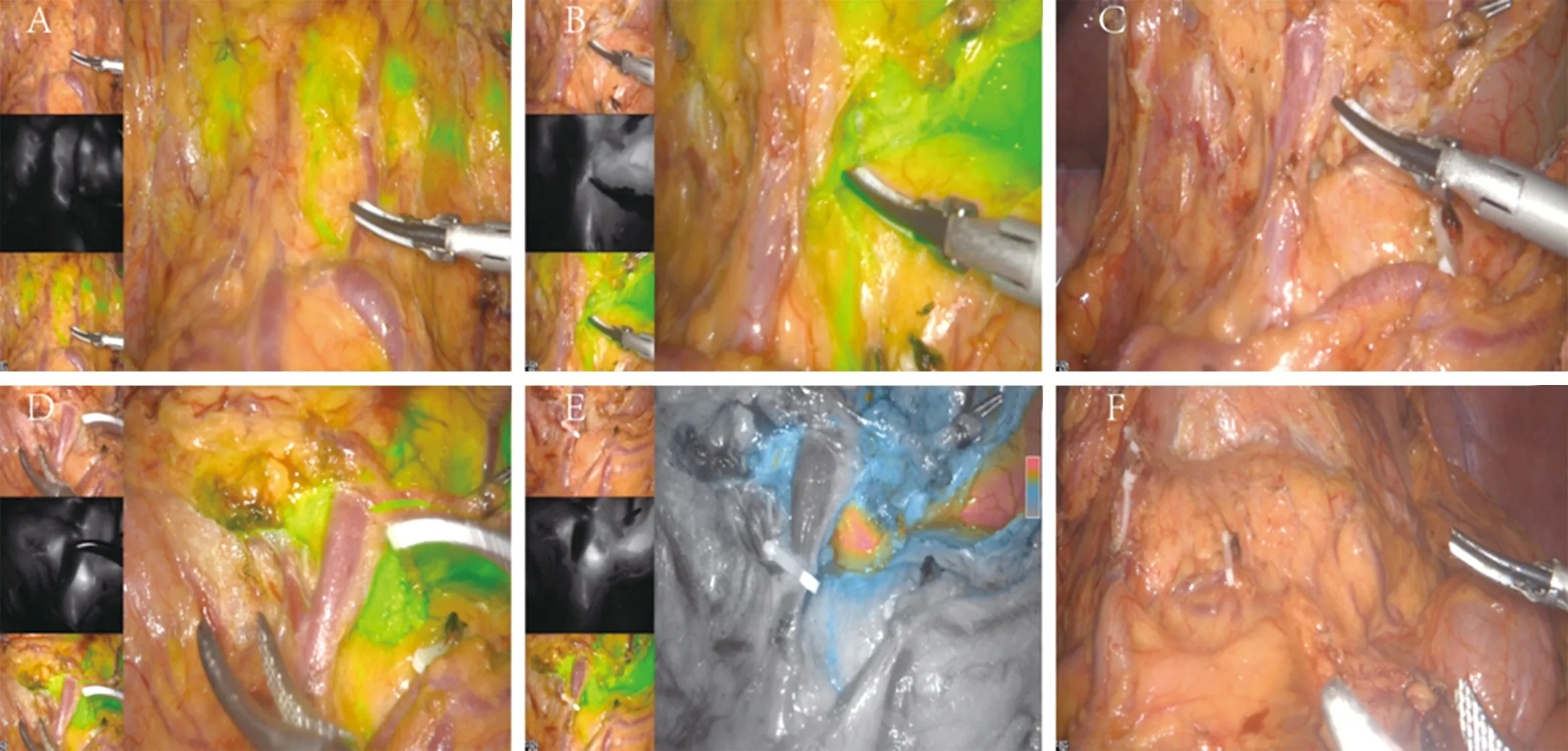
图2 解剖裸化胃网膜右血管,清扫第4d、6组淋巴结,清扫第14v组淋巴结

图3 裸化并离断十二指肠

图4 A~C:解剖并裸化胃右动脉、胃冠状静脉、胃左动脉,清扫第5、7、8a及9组淋巴结;D、E:清理第12a组淋巴结

图5 裸化脾动脉近段,并清扫第11p组淋巴结

图6 解剖并离断胃网膜左血管及2支胃短血管
讨 论 随着近年微创外科对于肿瘤精准治疗要求的不断提高,肿瘤定位标记物/淋巴示踪剂,如纳米炭、吲哚菁绿的出现很好地解决了这一问题。我中心胃肠外科也在腹腔镜胃癌根治术中对纳米炭、吲哚菁绿进行了尝试与应用,发现其不仅可示踪肿瘤的淋巴引流范围,还可精准定位肿瘤,帮助术者更好地寻找手术层次;与文献报道相同,我们亦发现通过术前或术中标记[1-3],术后胃周淋巴结清除数量明显增加。但根据标记范围清扫淋巴结的有效性及确定性尚未见报道,标记淋巴结的假阴性率亦未见报道,这些对于淋巴示踪剂的临床推广都是至关重要的,尚需进一步研究。

图7 消化道重建
虽然纳米炭、吲哚菁绿具有很好的肿瘤标记与淋巴示踪效果,但胃肠镜下注射标记物对消化内科医师要求很高,既要保证标记的完整性还应保证不刺穿浆膜,以免导致标记失败。为解决这一问题,我中心消化内镜医师采用“三明治法”注射定位标记物,在纳米炭标记的30余例胃癌患者中,仅4例失败;在吲哚菁绿标记的20余例患者中,仅2例因刺穿浆膜失败,这种注射方法使标记成功率大大提高。
近年,纳米炭标记腹腔镜手术已在临床逐渐推广[1-4],然而其不足也随之显现。纳米炭标记对于胃肠镜医师的要求极高,一旦注射标记物时刺穿胃肠道浆膜层会使腹腔镜下看到整段胃壁或肠管均被蓝染,这不仅达不到精准定位的效果,还会使得整个手术视野被标记物填满,严重增加了手术操作的难度,更遑论精准切除。为避免这一问题,除提高内镜医师的注射技术外,我们尝试了吲哚菁绿标记,其已在肝脏、乳腺、甲状腺及子宫等手术中取得较好的应用效果[5-9]。吲哚菁绿标记不存在因标记失败而增加手术难度的问题,即使刺穿浆膜,荧光腹腔镜荧光模式下手术视野被绿染,而在荧光镜常规模式不打开荧光的情况下,胃肠道的结构仍可正常显示,使手术视野不被标记所干扰。此外,吲哚菁绿的价格远远低于纳米炭。鉴于我们中心的手术经验,吲哚菁绿对于肿瘤示踪、淋巴示踪的效果与纳米炭相当,对于肿瘤的完整精准切除、淋巴结的清扫范围与数量,两者无明显差异,加之吲哚菁绿标记失败不增加手术难度,且价格更易被患者接受,我们更倾向于使用吲哚菁绿对肿瘤进行标记。
