青春期安氏Ⅱ1错功能矫形治疗后下颌骨旋转研究*
2018-12-23任小华韩红娟吴浩
任小华 韩红娟 吴浩
(四川省医学科学院·四川省人民医院口腔科,四川 成都 610072)

1 资料与方法

1.2 方法 治疗组(G1组):采用肌激动矫治器治疗12个月;对照组:观察12个月,不作治疗。于研究开始(T1期)和结束(T2)期经同一名口腔放射人员使用KODAK9000C数码X光机拍摄数码头侧位片,并使用KODAK9000C数码机自带测量软件对颌骨相关指标进行测量,T1与T2期间隔12个月。颌骨旋转及髁突生长量相关指标在下列图形重叠完成后以dicom模式导入前述测量软件进行测量。每一测量值同一研究者测量3次取平均值。
1.2.1 测量方法 采用绘图软件Coreldraw 9.0绘出T1期,T2期患者头侧位片重要解剖标志,并定点;采用Pancherz测量法在T1 期轮廓图上建坐标,采用Bjork等的前颅底重叠法和下颌稳定结构重叠法,校正放大率后,将T1期坐标转移到T2 期的图上,并将T1期图上下颌体体轴的标志点(Ip点、Pm点)转移到T2 期的图上。
1.2.2 测量项目 实验采用13个颌骨标志点和5个参考平面,7个角度测量,12个线距测量,见图1、2、3。
1.2.2.1 参考点与参考平面 参考点:蝶鞍中心点(S)鼻根点(N)髁突顶点(Co)前鼻棘点(ANS) 上齿槽座点(A) 下齿槽座点(B) 上颌第一磨牙远中颊尖点(U6) 上颌中切牙切缘点(U1) 下颌角点(Go) 颏顶点(Gn) 颏下点(Me) 颏隆突点(Pm: B点到颏前点间,由凹至凸的移行交界点, 下颌结构重叠法前部重叠点);参考平面:X轴(上颌中切牙切点-上颌第一磨牙远中颊尖平面),Y轴(经S点作X轴的垂直线 ),RP平面(下颌升支后缘切线所 ),MP平面(下颌下缘的切线 ),SN平面(前颅底平面),见图1、图3。
1.2.2.2 角度测量 (向后为正(+),向前为(-) 单位:o)∠SNA ,∠SNB ,∠ANB ,∠SN-Pm Ip(体轴Pm Ip与SN 夹角:下颌 总旋转 total rotation),∠SN-MP( 表示下颌基质旋转-matrix rotation),∠MP-Pm Ip( 该角的变化:下颌的基质内旋转--intramatrix rotation),∠Co Co'-RP( T1期下颌升支后缘切线RP 交角与治疗前后前后髁顶点的连线Co Co':髁突生长方向-condylar growth direction见,见图1、图3。
1.2.2.3 线距测量 N-Ans(上前面高);2:Ans-Me(下前面高);3:N-Me(前面高);4:S-Go(后面高);5:CoGo(下颌升支的长度);6:Go-Gn(下颌体的长度);7:Co-Gn(下颌综合长度);8:Co-x(髁顶点在X轴上投影点距原点o的距离);9:Co-y(髁顶点在Y轴上距原点o的距离);10:Overjet(上下前牙覆盖);11:Overbite(上下前牙覆);12:Condylar Amount(髁突生长量,治疗前后重叠图上髁顶点的连线长度(Co-Co’),见图2、3。
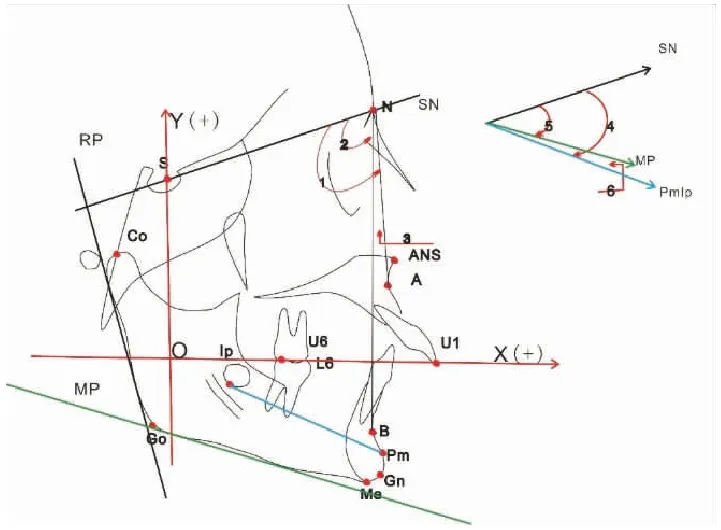
图1 头影测量参考点及参考平面,测量角度 Figure 1 Landmark, reference plane and angle of the cephalometry
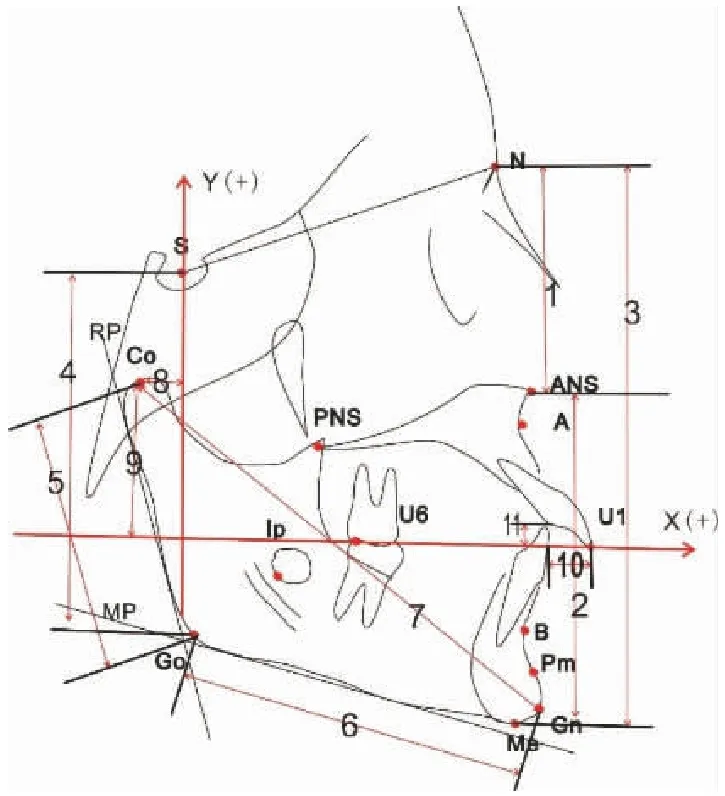
图2 线距测量项目 Figure 2 Stitch gauge projects
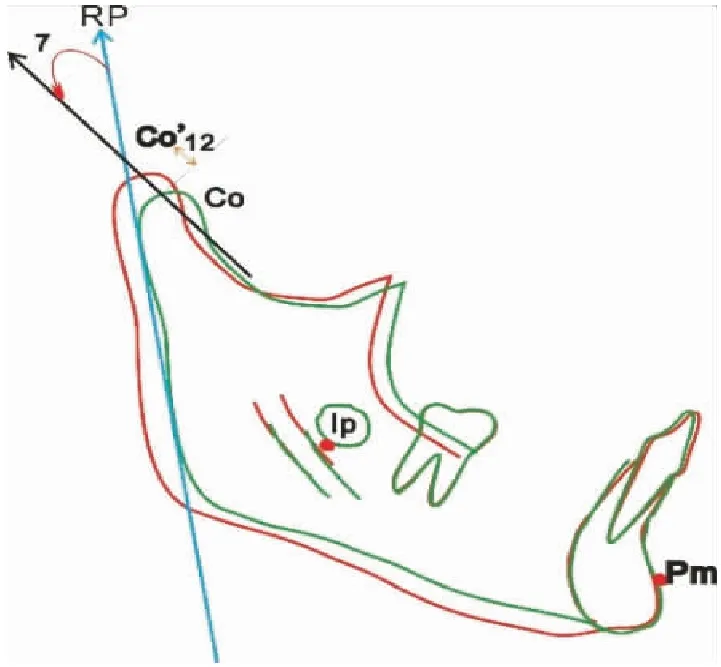
图3下颌重叠图:髁突生长方向(CoCo'-RP的夹角)与髁突生长量(Co-Co’)
Figure3Mandibularoverlap:condylargrowthdirection(∠CoCo'-RP),condylargrowthmount(Co-Co’)
1.3 统计学分析 采用SPSS 19统计软件包对两组观测指标变化进行秩和检验(Mann-Whitney Test),下颌旋转和髁突生长的数据采用Pearson相关分析,以P<0.05为差异有统计学意义。
2 结果
2.1 两组测量项目的变化值比较 治疗组下齿槽座角,上下齿槽角,覆合与覆盖 较对照组改善明显,差异有统计学意义(P<0.05);治疗组下颌综合长度明显增加, 差异有统计学意义(P<0.05);两组下颌升支、体的长度变化的差异无统计学意义(P>0.05),说明治疗组下颌综合长度增加来自向后的髁突生长方向,加大了Co与Gn间的距离,而非来自下颌体与下颌支的长度增加;功能矫治的治疗组下面高比值较空白对照组明显增大(P<0.05),说明功能矫形治疗增加了患者下面高度;治疗组与对照组间髁突生长方向显示差异有统计学意义(P<0.05),治疗组髁突生长方向显示明显向后向上(17.97±45.70 o)。同时其生长量差异有统计学差异(P<0.05),治疗组髁突生长量(7.26±3.94)。以上结果显示功能矫治器有刺激髁突的生长向后向上。实验中两组垂直向髁突位移有统计学差异,髁顶点在治疗组垂直向下移位,与王艳民等[7]结果一致。下颌旋转在两组间无差异(P>0.05),见表1。

表1 两组患者测量项目的变化值的比较 Table1 Result of Mann-Whitney Test between treatment group (G1) and that of control group (G0)
注:①P<0.05;②P<0.01;③P<0.001
2.2 治疗组中髁突生长与下颌旋转的Pearson相关分析 下颌总旋转与基质内旋转、髁突的生长方向、全面高呈正相关,与髁突的生长方向相关更密切,相关系数0.79(P<0.001);与下颌总旋转成负相关者有SNA、SNB。下颌的基质旋转与基质内旋转成负相关,相关系数-0.63(P<0.001),总旋转与基质旋转无相关性。下颌总旋转与髁突生长方向,基质内旋转,全面高正相关,差异有统计学意义(P<0.05),其中相关最密切的是髁突生长方向(P<0.001);SNA、SNB与总旋转呈负相关。基质旋转与基质内旋转也呈明显负相关(P<0.001)。而总旋转与基质旋转没表现出相关性。髁突生长方向与下颌体长、下颌综合长度、上前面高、前面高、颌的总旋转、基质内旋转均有统计差别的正相关性,而与SNA、SNB、后前面高比负相关性;髁突的生长量:治疗组髁突生长量与下颌综合长度及升支长呈正相关(P<0.001),与下面、全面、后面高均呈正相关。同时,下颌旋转与髁突生长量无相关关系。
3 讨论

Urban Hagg等的研究[15]显示安氏II1Herbst矫治器矫治后患者的MP,本研究中治疗组治疗后下颌的基质旋转顺时针增加了0.91°较对照组的增大,提示功能矫形治疗中下颌平面角加大。在SSRO手术的下颌前突的患者有研究[11]认为术后较少量复发于下颌骨的近心段(髁突)顺时针旋转有关系。还有动物实验[16]认为,上颌骨移位通过促进下颌前部的旋转而改变下颌骨的形状。上颌手术的患者其髁突旋[17]转中心位于髁突外侧,上颌上提量,下颌骨长度及下颌平面角与下颌旋转中心呈正相关。
基质内旋转在治疗组中(-1.1±3.48°)与对照组(0.1±2.25°)相比,其范围增加,提示治疗组下颌骨的基质内旋转对另外两个旋转间差异的代偿作用加大,下颌骨下缘有可能出现了活跃的改建。治疗组的基质内旋转表现出逆时针趋势,下颌下缘前部出现骨沉积,下颌角部出现骨吸收,基质旋转出现顺时针旋转趋势。

安氏II1患者功能矫治治疗后髁突生长的相关性分析 研究中治疗组 髁突生长方向(17.97±45.72°)较对照组髁突生长方向(5.74±28.3°)更明显的向后生长。多数学者的动物学实验[20-21]和Hagg等临床的大量研究结果相同,出现这种现象的原因可能是由于继发性软骨来源的髁突软骨其前成软骨细胞的特点是为不同的生长刺激可能使其产生多样性适应性的生长改建,前伸下颌的功能矫治器的矫治作用下,来自于髁突软骨分化的细胞主要分布在髁突后缘。该变化被Bjrk称为髁突向后生长旋转。而Pancherz[22]的研究则认为功能矫形中髁突这种改变的生长方向仅为暂时表现,当矫治结束,随着时间延长,髁突有恢复原有生长方向的趋势。
本研究显示功能矫形治疗组的髁突生长量较对照组增加明显,表明功能矫形治疗对髁突生长有促进作用,治疗组的髁突的生长更加向后,其水平向增长量增加显著,下颌综合长度的增加,也进一步说明了两组间下颌升支、体长度变化无差异,但下颌的综合长度改变却有统计学差别。在Christine M Mill[23]等双板矫治器的研究中,治疗组与对照组的下颌体,升支,下颌综合长度均未见有统计学意义的差异。目前有研究者[25]采用Meta分析认为目前大多功能矫形治疗效果中于牙-牙槽效应小于骨效应。关于类似问题的研究还需要更多样本的对照研究,和更可靠的可准确重叠的重叠标志物的使用。
4 结论

【参考文献】
[1]曾祥龙. 现代口腔正畸学诊疗手册[M]. 第一版. 北京: 人民卫生出版社,2000:55.
[2]McNamara JA, Jr. Components of Class II malocclusion in children 8-10 years of age[J]. Angle Orthod,1981,51(3):177-180.
[3]Bjrk A. A discussion on the significance of growth changes in facial pattern and their relationship to changes in occlusion[J]. Dental Record, 1951,71(5):197-208.
[4]Bj?rk A,Vibeke Skieller. Normal and abnomal growth of the mandible. A synthesis of longitudinal cephalometric implant studies over a period of 25 years[J]. Eur J Orthod, 1983,5(1):1-46.
[5]Ruf S, Baltromejus S, Pancherz H. Effective condylar growth and chin position changes in activator treatment: a cephalometric roentgenographic study[J]. Angle Orthod, 2001, 71(1): 4-11.
[6]Araujo AM, Buschang PH, Melo AC. Adaptive condylar growth and mandibular remodelling changes with bionator therapy--an implant study[J]. Eur J Orthod, 2004, 26(5): 515-522.

[8]Ueno, H. Mandibular rotation during the transitional dentition[J]. Angle Orthod, 2013,83(1): 29-35.
[9]Bayirli, B, J.L. Vaden, L.E. Johnston. Long-term mandibular skeletal and dental effects of standard edgewise treatment[J]. Am J Orthod Dentofacial Orthop, 2013, 144(5): 682-690.
[10] Esteves, L.S. Assessment of skeletal stability after counterclockwise rotation of the maxillomandibular complex in patients with long-face pattern subjected to orthognathic surgery[J]. J Craniofac Surg, 2014. 25(2): 432-436.
[11] Hagensli, N., A. Stenvik, L. Espeland.Asymmetric mandibular prognathism: outcome, stability and patient satisfaction after BSSO surgery. A retrospective study[J]. J Craniomaxillofac Surg, 2014.,42(8): 1735-1741.
[12] Kor, H.S, H.J. Yang, S J Hwang. Relapse of skeletal class III with anterior open bite after bimaxillary orthognathic surgery depending on maxillary posterior impaction and mandibular counterclockwise rotation[J]. J Craniomaxillofac Surg, 2014, 42(5): 230-238.
[13] Nihara. Postoperative changes in mandibular prognathism surgically treated by intraoral vertical ramus osteotomy[J]. Int J Oral Maxillofac Surg, 2013. 42(1): 62-70.
[14] Yang, H.J, S.J Hwang. Contributing factors to intraoperative clockwise rotation of the proximal segment as a relapse factor after mandibular setback with sagittal split ramus osteotomy[J]. J Craniomaxillofac Surg, 2014, 42(4): 57-63.

[16] Holton, N.E. The effects of altered maxillary growth on patterns of mandibular rotation in a pig model[J]. Arch Oral Biol, 2015, 60(6): 933-940.
[17] Lou, X.T. Inter-relationship between mandibular rotation center and maxillary Le Fort I impaction osteotomies[J]. Shanghai Kou Qiang Yi Xue, 2014. 23(6): 704-707.
[18] Ye,Rl.Occlusal plane canting reduction accompanies mandibular counterclockwise rotation in camouflaging treatment of hyperdivergent skeletal Class II malocclusion[J]. Angle Orthod, 2013,83(5): 758-765.
[19] Stutzmann JJ, Petrovic AG. Auxologic categorization,turnover of the alveolar bone and orthodotic or functional treatment[J]. Acta Med Tom, 1994,32(3):264-278.
[20] Petrovic A G,Stuzman J,Oudet C. Control of postnatal growth of secondary condylar cartiages of the mandible by mechanisms regulating occlusion[J]. Trans Eur Orthod Soc,1974,50(1):69-73.
[21] Pancherz H, Hagg U. Dentofacial orthopedics in relation to somatic maturation. An analysis of 70 consecutive cases treated with the Herbst appliance[J]. Am J Orthod,1985,88(1):273-287.
[22] Christine M.Mill, Kara J McCulloch. Treatment effects of the twinblock appliance:A cephlometric study[J]. Am J Orthod Dentofacial Orthop, 1998,114(1):15-24.
[23] JF Camilla Tulloch, William R Proffit, Ceib Phillips. Outcomes in a 2-phase randomized clinical trial of early Class II treatment[J]. Am J Orthod Dentofacial Orthop, 2004, 125(2):657-667.
[24] Hans Pancherz, FCDSHK, Chrysoula Michailidou. Temporomandibular joint2 growth changes in hyperdivergent and hyppdivergent Herbst subjects. A long-term roetgenographic cephalometric study[J]. Am J Orthod Dentofacial Orthop,2004,126(2):153-161.
