未成年男性左心房黏液瘤致脑栓塞患者一例报道及早期康复体会
2018-12-20朱海颖卞海波朱怡琳李向荣
朱海颖,何 俊,卞海波,朱怡琳,李向荣,朱 洁
心房黏液瘤是临床上最常见的原发性心脏肿瘤,好发于青年女性,主要累及左心房,占83%~88%,其主要临床表现为血流动力学改变、全身表现和周围血管栓塞,20%~45%的患者首发症状为栓塞,其中脑栓塞发生率为50%[1]。本文报道1例未成年男性左心房黏液瘤致脑栓塞患者,病例罕见,且患者在行开颅去骨瓣减压术及在体外循环下行左心房黏液瘤切除术后因存在运动、认知、吞咽、言语及平衡功能障碍,遂在常州市德安医院进行康复治疗,患者短期内各功能均得到改善,且生活基本自理,现将其病历资料报道如下,旨在提高临床医生对左心房黏液瘤致脑栓塞的认识。
1 病历资料
1.1 临床资料 患者,男,17岁,主因“右侧肢体活动不利20 d”于2018-03-12就诊于常州市德安医院。患者入院前20 d在学校跑步时突发晕厥并伴有口吐白沫、四肢抽搐、小便失禁,送当地医院行颅脑CT检查显示双侧额颞顶枕叶脑实质密度减低,心脏B超检查显示左心房占位(黏液瘤可能)。门诊拟“脑栓塞、左心房黏液瘤”收入院,予以促醒、抗癫痫、抗自由基氧化、抑酸、抗凝等对症治疗,入院第2天患者突发双侧瞳孔不等大,左侧对光反射迟钝,复查颅脑CT显示脑疝形成,遂予以左侧开颅去骨瓣减压术,术后转至ICU;患者住院期间因发热、咳嗽咳痰、呼吸不畅而予以气管切开、抗感染、补液等对症支持治疗。10 d后患者意识恢复、生命体征平稳,遂转至心胸外科于体外循环下行左心房黏液瘤切除术。术后患者病情稳定,为进一步治疗转至常州市德安医院。
1.2 临床诊断 脑栓塞(见图1);左心房黏液瘤切除术后;肺部感染(见图2);气管切开状态;营养不良。
1.3 康复评定 气管切开状态,气管通畅;留置鼻肠管;体形消瘦,身高170 cm,体质量38 kg,肩胛下角皮质厚度8.9 mm〔参考范围9.1~14.3 mm(男性)〕,上臂围20 cm,小腿围26 cm;心肺腹部查体未见明显异常;言语不清,声音低,可简单复述,无自发语;复述可,记忆力、计算力、定向力欠佳,听理解障碍,主要表现为长句及复杂词语理解不能;双耳听力正常,眼球运动可,未见眼球震颤,双侧瞳孔等大等圆,约3 mm,对光反射灵敏,双侧皱额及面纹对称,下颌居中,右侧鼻唇沟变浅,伸舌右偏,无舌肌萎缩及肌纤维颤动,双侧软腭上抬有力,悬雍垂居中,咽反射可诱发;肌张力未见异常;被动关节活动度未见明显异常;徒手肌力检查(MMT)结果显示右侧肢体肌力1级,右侧肢体深浅感觉减退,右侧腱反射(++++),右侧霍夫曼征(+),右侧巴氏征(+),右侧踝阵挛(+)。右上肢、右手、右下肢Brunnstrom分期均为Ⅰ期;Fugl-Meyer运动功能量表评分13分;功能独立性评定量表(FIM)评分36分,其中运动功能24分、认知功能12分;简易精神状态检查量表(MMSE)评分13分(其中复述、时间定向、空间定向、注意力、记忆力存在问题)。进食评估问卷调查工具10(EAT-10)评分23分;洼田饮水试验2级(一口量25 ml);吞咽功能评估结果:伸舌右偏,咳嗽反射↓。语言筛查量表评分3分;汉语标准失语症检查:经皮质混合性失语;波士顿诊断性失语检查法(BDAE)失语症严重程度分级0~1级。平衡能力评定:坐位、站位平衡不能;Berg平衡量表评分0分。改良Barthel指数(mBI)20分(见表1)。
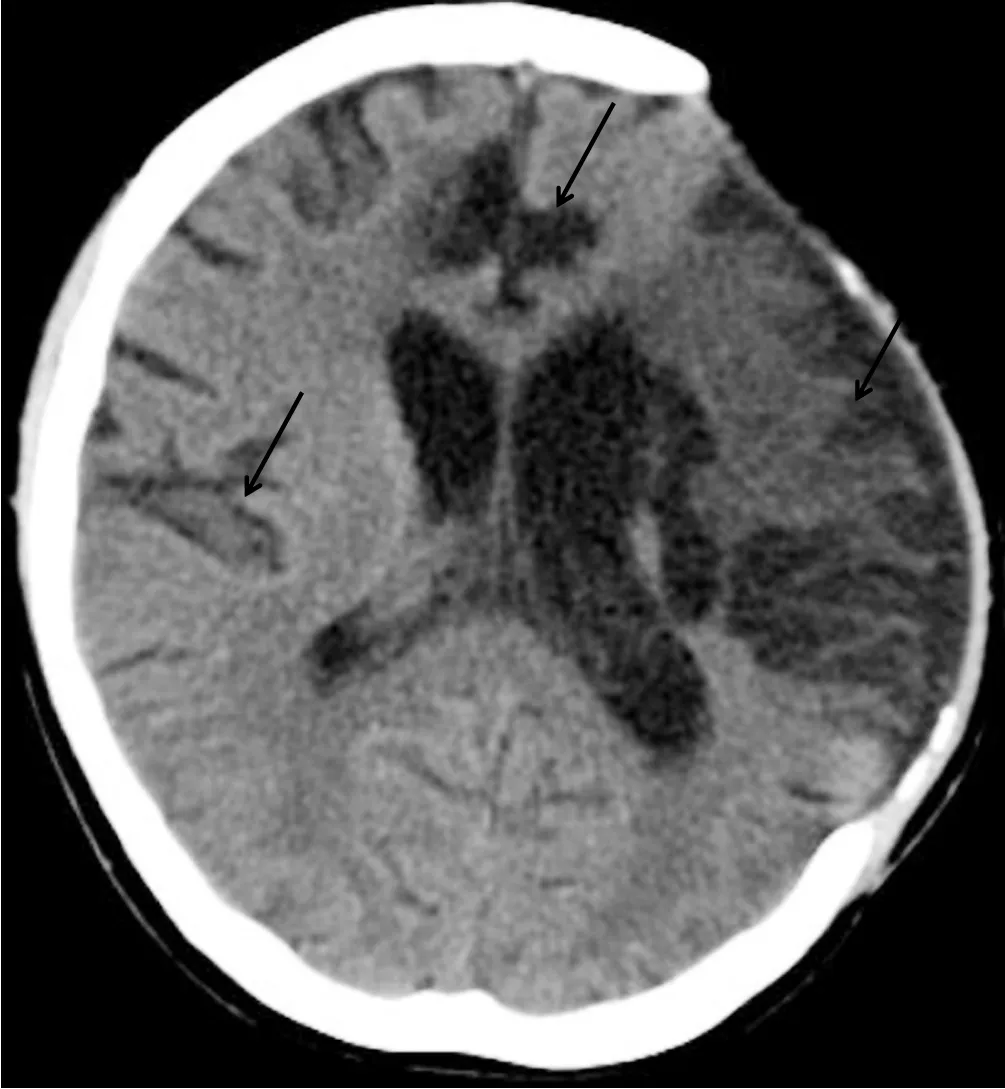
图1 颅脑CT检查结果Figure1 Craniocerebral CT examination results

图2 胸部CT检查结果Figure2 Chest CT findings
1.4 康复问题 基于《国际功能、残疾和健康分类(ICF)》理念,从身体结构与功能、活动与参与、环境因素及个人因素评估患者存在的康复问题:(1)身体结构与功能:①气管切开状态,呼吸模式异常;②鼻肠管留置,吞咽、言语功能障碍;③右侧上下肢无主动活动;④右侧肢体深浅感觉减退;⑤平衡能力下降;⑥健侧肌力耐力减退;⑦躯干核心力量减退;⑧存在一定认知障碍;⑨存在下肢深静脉血栓形成风险;⑩存在肺部感染。(2)活动受限:①翻身转移、卫生清洁及自我饮食大部分受限;②穿衣及步行完全受限。(3)参与限制:①与朋友家人交流受限;②自己推轮椅或其他辅助用具去学校受限;③学习能力受限。(4)环境因素:有医保支付,具备一定经济基础,父母均体健,配合治疗程度高,患者家庭及社区活动予以轮椅代步。(5)个人因素:发病前为在校学生,主修汽修专业,兴趣爱好为各种体育活动。
1.5 康复目标及康复方案
1.5.1 第一阶段(入院15 d)
1.5.1.1 康复目标 控制肺部感染;拔除气管插管及鼻肠管,预防并发症;尽早脱离卧床状态;提高自身免疫力;改善情绪。
1.5.1.2 康复方案 (1)药物治疗:给予超声雾化吸入氨溴索祛痰、静脉滴注痰热清清热化痰治疗。(2)肺功能康复训练(气道廓清技术):重建腹式呼吸模式、姿势训练、呼吸训练、体位引流、排痰训练[2-3],30~45 min/次,1次/d。(3)气管切开伴吞咽障碍一体化康复:增加营养摄入、增肌治疗;保持呼吸道通畅,动态监测血氧饱和度,湿化气道,及时清理气道口的痰液及更换敷料。(4)预防并发症:电动起立床训练使双下肢负重、适应站立位,并及早脱离床面,预防长期卧床导致的并发症;抗痉挛体位摆放及偏瘫医疗体操[4]。(5)物理疗法:气压治疗预防双下肢血栓形成,中频脉冲电治疗促进三角肌、腕背伸肌、胫前肌收缩,超短波治疗促进肺部炎症吸收;20 min/次,1次/d。(6)音乐疗效:播放舒缓音乐以改善患者情绪,提高其治疗积极性;30 min/次,1次/d。(7)加强24 h康复管理:告知患者家属注意事项,通过图文、视频、情境导入法教会及督促家属正确的护理方法,在病房进行康复延伸治疗以强化康复治疗效果[5]。
1.5.2 第二阶段(入院30 d)
1.5.2.1 康复目标 达到坐位平衡2级,立位平衡1级;生活部分自理,主要表现为转移、如厕、进食、穿衣自理;改善认知功能;提高听理解能力,能简单进行日常交流;经口进普食。
1.5.2.2 康复方案 (1)坐位平衡训练:躯干核心肌群训练(以Bobath理念为指导)包括辅助情况下的双桥活动、腹式呼吸训练;本体感觉神经肌肉促进疗法(PNF)包括手法接触、牵拉刺激肌肉、对大关节进行牵拉和挤压,目的是早期稳定躯干并提高躯干的控制能力,后期提高四肢运动控制能力;辅助坐位情况下的重心转移[6]。(2)身体运动功能器械辅助训练:予以全方位密集训练、功能性电刺激配合康复踏车[7]以加强多感觉刺激,全身机器人训练早期运动模式输入;30 min/次,1次/d。(3)言语、认知及知觉障碍综合训练:听理解训练包括视听刺激训练(图片、实物)、单词-图及文字匹配、是或非反应训练;读理解训练包括画和文字匹配(日常物品、简单动作);身体部位识别训练;日常交流用语训练,如你好、再见及手势打招呼等;命名训练:阅读训练包括尝试性文字、数字识认;器械治疗包括认知矫正系统(CCRT)、镜像神经元训练、上肢机器人。(4)日常生活活动能力训练:主要为任务导向训练,以进食、穿衣、洗漱、转移为主;30 min/次,1次/d。(5)吞咽功能训练:主要方法包括门德尔松手法、冰刺激、空吞咽训练、神经肌肉电刺激治疗(咽部)等;30 min/次,1次/d[8]。(6)康复护理:指导轮椅减压方法、建立翻身卡、协助患者床上运动及翻身、器械性训练前进行骨骼隆突处保护,以加强皮肤护理;协助患者有效进行病房康复延伸治疗,如患者认知差则护士应从口述指导改为示范操作,如患者注意力不能集中则护士应加强督促及协助操作。
1.6 康复治疗效果 康复治疗10 d后患者体温恢复正常,咽部未见异常分泌物,无肺部感染,咽反射及咳嗽反射恢复、能自主清理呼吸道,血氧饱和度>95%,动脉血氧分压>70 mm Hg(1 mm Hg=0.133 kPa);基本达到拔管指证,遂试堵管3 d,期间患者无缺氧症状、昼夜呼吸节律平稳遂拔除气管插管。康复治疗15 d后行电视透视吞咽功能检查(VFSS)显示进食各种性状食物均无明显呛咳、残留及误吸,遵循临床指南拔除鼻肠管。康复治疗30 d后患者运动、认知、吞咽、言语及平衡功能均明显改善:右上肢、右手、右下肢Brunnstrom分期分别为Ⅲ、Ⅱ、Ⅲ期,Fugl-Meyer运动功能量表评分16分;FIM评分70分,其中运动功能53分、认知功能17分;MMSE评分19分(其中时间定向、记忆力存在问题)。EAT-10评分<3分;洼田饮水试验1级(一口量25 ml);吞咽功能评估结果:咳嗽反射↑,持续发音时间↑。语言筛查量表评分10分;汉语标准失语症检查:经皮质混合性失语;BDAE失语症严重程度分级3级。平衡能力评定:坐位平衡2级,立位平衡1级;Berg平衡量表评分7分。mBI 60分(见表1)。

表1 本例患者康复治疗前后mBI结果(分)Table1 Results of mBI before and after rehabilitation
2 讨论
心脏黏液瘤是原发于心腔内最多见的一种真性肿瘤,多见于左心房,右心房次之,心室黏液瘤较少见。心脏黏液瘤多为单发,临床表现主要取决于瘤体所在位置、大小、形状、瘤蒂长度、活动度、有无碎片脱落及瘤体内有无出血、变性或坏死等,一旦确诊则应立即手术切除。左心房黏液瘤患者病程较短,无心房扩大及心室肥厚,肺血管改变轻微,肺血管器质性病变少见,血容量无明显改变,故患者预后良好;但黏液瘤切除术后患者有合并严重并发症的可能,如栓塞、低心排综合征或严重心律失常等;此外,黏液瘤切除术后患者复发率为1%~2%,故要求患者术后4年内每半年随访1次,4年后每年复查1次心脏彩色多普勒超声及进行免疫学检查[9]。
本例患者17岁,此次发病以右侧偏瘫为首发症状,发病前无明显胸闷、心悸、气急、气喘等症状,且无特殊病史,故首先考虑为左心房黏液瘤脱落导致脑栓塞,经心脏彩色多普勒超声及颅脑CT明确诊断后予以开颅去骨瓣减压术及抗凝、脑保护等对症治疗,生命体征平稳后立即在体外循环下行左心房黏液瘤切除术;之后考虑患者年龄较小,既往无高血压、糖尿病及高脂血症等慢性病,血管弹性佳,无斑块形成,故暂时无需行抗凝、稳定斑块等二级预防治疗[10]。本例患者发病前为在校学生,发病后因脑栓塞而导致右侧肢体运动功能及认知、言语、吞咽功能损伤,严重影响患者生活质量,但其对回归学校、家庭及社会的要求较强烈,遂于术后转至常州市德安医院进行康复治疗。
神经生理学理论认为,中枢神经损伤后仍具有重新组织能力或可塑性,如条件适宜则部分神经元可再生[11-12]。而正规康复治疗能促进大脑皮质功能区模式整合的完成,通过输入正常的运动模式而影响输出,促进正常功能模式形成,在运动过程中肌肉和关节运动又会向中枢神经提供大量感觉输入,进而激活神经元;此外,尽早康复治疗还可有效预防废用综合征的发生,避免肢体痉挛及非偏瘫侧肌肉萎缩,最大限度地恢复运动功能[13-15]。本例患者基于ICF理论,从身体结构与功能、活动与参与、环境因素及个人因素等方面评估存在的康复问题,并根据患者主要意愿有针对性地制定阶段性康复目标及康复方案。第一阶段经药物治疗、肺功能康复训练、气管切开伴吞咽障碍一体化康复、预防并发症、物理疗法、音乐疗法及加强24 h康复管理后,患者肺部感染得到控制、成功拔除气管插管及鼻肠管、未出现并发症、脱离卧床状态、自身免疫力得到提高、情绪稳定;第二阶段经坐位平衡训练、身体运动功能器械辅助训练、言语和认知及知觉障碍综合训练、日常生活活动能力训练、吞咽功能训练及康复护理后,患者达到坐位平衡2级、立位平衡1级、生活部分自理(主要表现为转移、如厕、进食、穿衣自理)、认知功能改善、听理解能力提高、能简单进行日常交流、能经口进普食。本例患者康复治疗1个月后运动、认知、言语、吞咽及平衡功能均明显改善,且生活基本自理。
左心房黏液瘤致脑栓塞好发于青年人,而青年人回归家庭及社会的要求更强烈、配合度好,故建议及早进行康复治疗以使患者尽早康复。
