右半肝切除术前序贯肝动脉-门静脉栓塞治疗肝癌的临床价值
2018-12-17李江伟
李 韧 李江伟 张 澍 任 松
流行病学调查发现,近几年国内肝癌发病率呈逐年增长趋势,死亡率仅次于肺癌、胃癌,恶性程度较高,自然死亡时间仅2 ~ 6个月[1]。目前临床治疗方式包括肝脏移植、手术切除、经导管肝动脉化疗栓塞术、放化疗等,其中手术切除被认为是治疗肝癌的关键手段。但有资料显示,肝癌起病隐匿,临床就诊时大部分患者已处于中晚期,考虑到肝脏储备能力及肝切除量受限,仅10% ~ 20%的患者适应和耐受手术,故序贯性肝动脉化疗栓塞成为首选治疗方法[2]。但考虑到栓塞供血动脉后侧支循环可开放或建立,基于部分肝癌病灶双重血供等因素影响下,单纯序贯性肝动脉化疗栓塞治疗后仍残存部分癌灶,易引起复发和转移[3]。文献报道,若肝癌患者残肝体积(Residualliver volume, RLV)不足,无法行一期手术切除,则术前可行序贯肝动脉-门静脉栓塞治疗,能诱导切除侧肝体积缩小,促进残余肝组织增长,保证二期手术切除顺利实施[4]。但目前关于肝癌患者右半肝切除术前单纯序贯性肝动脉化疗栓塞治疗与序贯肝动脉-门静脉栓塞治疗的对比研究报道较少,基于此,本文着重探讨右半肝切除术前序贯肝动脉-门静脉栓塞治疗肝癌的临床价值,现报道如下。
资料与方法
一、 一般资料
本研究获我院医学伦理委员会批准,纳入2013年8月至2015年8月于我院收治的86例择期拟行右半肝切除术的肝癌患者为研究对象。按照抽签随机方法将其分为两组,各43例。其中,观察组男28例,女15例,年龄18 ~ 76(52.70 ± 12.42)岁,肿瘤最大径6.5 ~ 20.2(12.70 ± 4.10)cm;临床分型:巨块型25例,结节型18例;肿瘤数目:单发27例,多发16例;既往史:慢性乙型肝炎病史未合并肝硬化18例,慢性乙型肝炎病史合并肝硬化20例,无慢性乙型肝炎病史或肝硬化5例。对照组男26例,女17例,年龄21 ~ 78(52.86 ± 13.14)岁,肿瘤最大径6.1 ~ 20.0(12.60 ± 3.80)cm;临床分型:巨块型26例,结节型17例;肿瘤数目:单发29例,多发14例;既往史:慢性乙型肝炎病史未合并肝硬化15例,慢性乙型肝炎病史合并肝硬化24例,无慢性乙型肝炎病史或肝硬化4例。两组一般资料比较差异无统计学意义(P> 0.05),具有可比性。
二、入选标准
1. 纳入标准
①符合《原发性肝癌诊疗规范(2011年版)》[5]中原发性肝癌诊断标准,肿瘤局限于右半肝范围,肝静脉、门静脉主干及左右支未发现癌栓,无肝外转移,可行右半肝切除术;②肝功能Child-Pugh分级为A级,肿瘤最大径为6.1 ~ 20.2 cm;③年龄≥18岁,初次诊断、首次治疗者;④一般状况良好,均耐受序贯性肝动脉化疗栓塞术、门静脉栓塞术;⑤患者及家属对本研究知情且签署同意书。
2. 排除标准
①合并严重心、肝、肾、肺和造血系统等原发疾病;②非原发性肝癌所致梗阻性黄疸、重度肝硬化伴食管胃底静脉曲张;③入组前3个月内接受放化疗或介入治疗,或入组前1个月内存在消化道出血病史、既往丙型肝炎病史;④肝功能Child-Pugh分级为B、C级;⑤妊娠期或哺乳期妇女。
三、方法
1. 对照组
对照组患者于右半肝切除术前行单纯序贯性肝动脉化疗栓塞治疗。局麻下利用Seldinger′s 穿刺技术,经皮股动脉穿刺,将肝动脉导管(RH管)插入肝动脉开口处,予以常规造影,明确肿瘤形态、供血方式,判断有无动静脉瘘,一旦发现伴动静脉瘘,需行动静脉瘘阻塞,再考虑下一步治疗。之后,超选择插管至患侧肿瘤供血动脉,经导管注入5-氟尿嘧啶(上海旭东海普药业有限公司,国药准字H31020593)150 mg/m2+ 丝裂霉素(浙江海正药业股份有限公司,国药准字H33020786)10 mg + 表阿霉素50 mg/m2(无锡辉瑞制药有限公司,国药准字H20093251)+ 超液化碘油15 ~ 50 mL,根据实际情况酌情加用微球颗粒或明胶海绵强化栓塞,明确肿瘤大小、血供状况后对介入药物用量进行调整。再行血管造影,造影显示肿瘤血管染色消失,并且肝动脉、腹主各级分支开放情况满意后将导管拔除,局部加压包扎。术后予以止吐、保肝等对症治疗。每隔1个月治疗1次,持续治疗2 ~ 3次。
2. 观察组
术前行序贯肝动脉-门静脉栓塞治疗,序贯性肝动脉化疗栓塞治疗同对照组一致。于序贯性肝动脉化疗栓塞治疗2周后,待患者肝功能指标恢复至序贯性肝动脉化疗栓塞治疗前或正常水平、介入栓塞后综合征基本消失时,则行门静脉栓塞术。基于B超引导下选择原肿瘤所在2级门静脉分支为穿刺目标,常规消毒后利多卡因局麻,采用18 G穿刺针,予以门静脉穿刺,注入化疗药物与栓塞剂(同对照组一致),最后根据实际情况酌情行微球颗粒或明胶海绵栓塞。门静脉栓塞术持续治疗2 ~ 3次。于门静脉栓塞术后3周行右半肝切除术,具体手术步骤参考Beppu T[6]等推荐方法。
四、 观察指标
1. 实体瘤疗效
参照《中国常见恶性肿瘤诊治规范》制定实体瘤疗效判断标准[7]。①完全缓解(Complete response, CR):肿瘤病灶完全消失,持续时间 > 4周;②部分缓解(Partial response, PR):肿瘤病灶最大直径与其相垂直径线乘积缩小 > 50%,持续时间 > 4周;③稳定(Stable disease, SD):肿瘤病灶最大直径与其相垂直径线乘积缩小 < 50%,增大 < 25%,且持续时间> 4周;④进展(Progressive disease, PD):肿瘤病灶最大直径与其相垂直径线乘积增大 > 25%,或有新病变出现。总有效率(Total remission rate, RR)=(CR+PR)/n× 100%。
2. 肝脏体积变化
分别于治疗前及治疗后3周行64排螺旋CT检查,获取原始影像数据后作薄层重建。待重建后图像传至64排螺旋CT自带ADW工作站(美国GE公司)后,采用容积再现技术,测量全肝体积(Total livervolume, TLV),并采用法国Myrian-Liver手术规划系统行手术模拟切除,测定肿瘤体积(Tumor volume, TuV)、RLV,并计算功能性全肝体积(Total functional 1iver vo1ume, TFLV)、残肝比(Remnant liver volume ratio, RLVR)。计算公式:TFLV=TLV-TuV,RLVR=RLV/TFLV×100%。
3. 毒副反应
参考美国国立癌症研究所研制的毒副作用标准3.0版本[8],对比两组治疗期间毒副反应发生情况,主要包括肝功能损伤、肝区胀痛、发热、恶心呕吐、食欲不振、白细胞减少等。
4. 生存分析
所有行二期切除术患者术后均获定期随访,采用门诊或电话方式进行,前6个月每月随访1次,之后每3个月进行1次随访,截止至2018年8月,观察患者局部复发率、远处转移率及3年累积生存率。二期切除术完成时间即为患者生存时间起点,末次随访时间或死亡时间即为终点。
五、统计方法
结 果
一、 两组临床近期疗效比较
观察组总有效率为55.56%,显著高于对照组的33.33%,差异有统计学意义(P< 0.05),见表1。
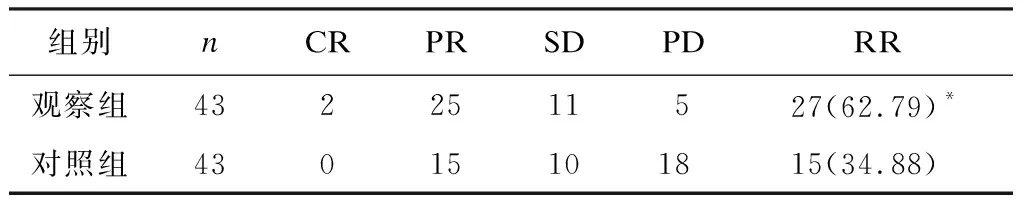
表1 两组近期疗效比较 [n(%)]
注:*与对照组比较,χ2=6.701,P=0.009
二、两组不同肝病基础状态患者治疗前后肝脏体积变化
观察组慢性乙型肝炎病史未合并肝硬化者、慢性乙型肝炎病史合并肝硬化者、无慢性乙型肝炎病史或肝硬化者治疗后RLV、RLVR均显著高于治疗前及对照组治疗后(P< 0.05),见表2。
三、两组毒副反应发生状况及手术情况比较
观察组治疗期间肝功能损伤、肝区胀痛、发热、恶心呕吐、食欲不振、白细胞减少、血小板减少发生率较对照组均无统计学意义(P> 0.05),见表3。86例患者中,26例多发肿瘤患者介入治疗后因存在残肝外转移或肝内转移,无法进行手术;12例单发肿瘤患者,肝硬化情况下肝脏再生能力差,介入治疗后残肝比不足,无法施行手术;48例患者介入栓塞治疗后均接受了根治性手术,手术方式为根治性右半肝切除,均获得有效手术切缘,切缘厚度为0.71 ~ 3.02(1.68 ± 0.62)cm。其中,观察组序贯肝动脉-门静脉栓塞治疗后二期手术切除率为67.44%(29/43),对照组为44.19%(19/43),差异有统计学意义(χ2= 4.715,P= 0.299)。
四、两组术后生存比较
所有行二期半肝切除术患者均获得有效随访,随访时间为4 ~ 36个月。随访期内,观察组局部复发2例(6.90%),远处转移1例(3.45%);对照组局部复发6例(31.58%),远处转移5例(26.31%),两组局部复发率、远处转移率比较差异有统计学意义(χ2=5.035、5.488,P=0.025、0.019)。随访期间,观察组失访2例,死亡16例,生存率44.83%;对照组失访1例,死亡16例,生存率15.79%,两组生存率比较差异有统计学意义(χ2=4.365,P=0.037),见图1。

表2 两组不同肝病基础状态患者治疗前后肝脏体积变化
注:*与治疗前比较,P< 0.05
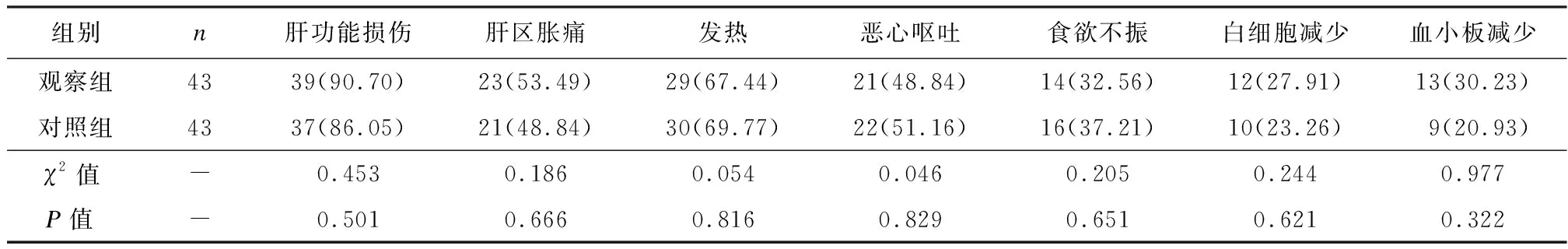
表3 两组毒副反应发生情况比较 [n(%)]

图1 两组累积生存率比较
讨 论
目前,临床上大部分肝癌患者就诊时已达中晚期,由于肿瘤侵袭性强,侵及肝叶范围广,恶性程度高,故手术切除率明显提高;而文献报道,一期手术切除易导致术后RLV不足,可能会诱发肝功能衰竭,甚至死亡,故此类患者手术切除前需行序贯肝动脉-门静脉栓塞治疗,尽可能缩小患侧肝脏体积,促使RLV增加,从而提高二期手术切除率[9-10]。针对肝肿瘤位置特殊或体积较大但可行临界肝切除者而言,行一期手术(半肝切除)时RLV接近临界值,手术切缘欠佳;而术前行序贯肝动脉-门静脉栓塞治疗,可诱导患侧肝脏体积缩小,控制肿瘤生长,提高二期根治性肝切除手术疗效及安全性[11]。
本研究结果显示,观察组总有效率明显高于对照组,证实术前序贯肝动脉-门静脉栓塞治疗肝癌临床疗效确切。有资料显示,肝癌患者即使多次重复单纯序贯性肝动脉化疗栓塞治疗,肿瘤病灶内仍残存癌细胞,多因肝动脉栓塞,序贯性肝动脉化疗栓塞术后增加门静脉供血成份,出现侧支循环,尤其是肿瘤周边部分,其属于肿瘤增长、浸润最为活跃部分,而单纯序贯性肝动脉化疗栓塞治疗难以杀灭该区域残留癌细胞、达到根治目的[12]。而肝脏存在门静脉、肝动脉双重供血系统,其中门静脉供血占绝大部分(约70% ~ 80%)。门静脉栓塞治疗诱导一侧肝叶门静脉供血被阻断,门静脉血液流向未栓塞残肝,促进残肝生长,增加RLV,降低术后肝功能衰竭等并发症发生风险,提高二期肝切除安全性,并可使原本非根治切除或无法切除的肝癌手术转变为根治性肝切除术[13]。笔者认为,右半肝切除术前行序贯肝动脉-门静脉栓塞治疗,可进一步阻断肿瘤血液供应,使更多经门静脉注入的栓塞剂流至肿瘤组织,延长栓塞剂等药物局部停留时间,门静脉内药物浓度明显提高,利于杀灭门静脉供血区域残余游离癌细胞、隐匿病灶、微小转移灶,达到根治目的。
本研究结果显示,观察组慢性乙型肝炎病史未合并肝硬化者、慢性乙型肝炎病史合并肝硬化者、不伴慢性乙型肝炎病史和肝硬化者治疗后RLV、RLVR均明显高于治疗前及对照组治疗后,提示患者切除侧肝体积均有不同程度萎缩,RLV明显增大,而术前序贯肝动脉-门静脉栓塞治疗能有效控制患者肿瘤生长,促进残肝增生肥大。文献报道,门静脉栓塞治疗会引起健侧肝叶增生,其可能机制表现在两个方面,一是肝细胞生长因子、表皮生长因子、转化生长因子-α等生长因子结合胰岛素,经门静脉流向健侧肝叶,协同诱导肝细胞复制;二是生长因子多经门静脉输送,门静脉栓塞治疗后会增加健侧肝叶门静脉血流灌注,增大体积,促进剩余肝脏体积增生、肥大,而释放生长因子会诱导肿瘤生长加速[14]。立足于血流动力学角度,门静脉栓塞治疗可减轻一期肝切除时门静脉压力,预防残余肝细胞损害,并可分离门静脉压力所致残肝细胞损伤与手术操作过程中所致残余肝组织直接创伤,增加手术安全性[15]。门静脉栓塞治疗后栓塞侧门静脉血供明显减少,但在机体调节机制作用下会增加动脉血供,而肝癌主要由肝动脉供血,门静脉栓塞治疗后会增加肝癌肝动脉血供,加速肿瘤生长[16]。可见,术前序贯肝动脉-门静脉栓塞治疗可有效控制肿瘤生长,诱导残肝增生肥大,增加残肝比,增厚手术切缘,使患者按计划施行二期根治性扩大肝切除术,增加手术安全性及成功率。
本研究发现,观察组二期手术切除率高达67.44%,明显高于对照组(44.19%),这与袁磊[17]等报道结论相似,证实术前序贯肝动脉-门静脉栓塞治疗利于筛选出肝脏储备功能欠佳、肝再生能力差者,提高二期肝切除术安全性及成功率。另外,与单纯序贯性肝动脉化疗栓塞治疗比较,序贯肝动脉-门静脉栓塞治疗对肝脏或全身的影响较小,门静脉栓塞治疗无明显肝实质或肿瘤坏死,多因门静脉阻断后肝细胞发生凋亡,而本文两组毒副反应发生率无明显变化,可能与样本量偏少等因素有关。此外,观察组随访期间局部复发率、远处转移率均明显低于对照组,且3年生存率明显高于对照组,证实术前序贯肝动脉-门静脉栓塞治疗能改善肝癌患者术后局部复发及远期转移情况,延长患者生存期。序贯性肝动脉化疗栓塞治疗虽可引起肝动脉供血区卫星灶和残留肝癌细胞变性坏死,诱导肿瘤负荷下降,但对门静脉血供区残存肿瘤细胞无法完全杀灭,导致术后复发、远期生存率低。而陈安[18]等证实术前序贯肝动脉-门静脉栓塞治疗可显著提高主瘤体、子结节及侵犯包膜肿瘤坏死率,降低复发率及远处转移率,延长生存期,改善患者预后。
综上所述,序贯肝动脉-门静脉栓塞治疗可作为计划性肝切除的术前准备,并可作为术前筛选手段,筛选出肿瘤进展迅速、手术疗效不佳者及肝脏储备功能欠佳、肝再生能力差者,利于提高二期肝切除术安全性及临床疗效。但本研究仍存在一些不足之处,如样本量偏小,可能存在抽样误差;Zhao H等[19]报道称肝癌患者生存预后与肿块分型、门静脉癌栓、碘油温度、治疗次数等因素有关,本文中未涉及此方面,故今后仍需深入调查研究。
