术前肠道支架联合择期手术与急诊手术在梗阻性左半结肠癌应用的荟萃分析
2018-12-17彭孟寅杨晓波袁远洪张敬麟
彭孟寅 刘 见 杨晓波 袁远洪 张敬麟 吴 淼
结肠癌作为一种常见的消化道恶性肿瘤,其中约10% ~ 30%病例因出现急性梗阻才就诊,而且左半结肠癌梗阻发生率要高于右半结肠,结肠癌出现急性梗阻后其局部扩散、远处转移的风险更高,肿瘤预后差[1-3]。结肠梗阻可相继出现诸多并发症,如肠道菌群移位、水电解质紊乱、肠管扩张及肠壁急性缺血致坏死、甚至穿孔。
以上潜在风险使肠道的迅速减压迫在眉睫。急诊手术切除并同期吻合作为一种传统的选择,因手术时肠管处于扩张水肿状态、肠道准备不充分且患者循环可能失衡,伴随着较高的并发症发生率及死亡率[4]。因此,有学者基于该术式的基础上改进手术方式,包含二期手术方案以及三期手术方案,其目的均在于首先对肠道进行迅速的减压,预防吻合口瘘的发生。二期手术[5](Hartmann′s operation)即对肿瘤导致梗阻的肠管进行部分切除,并肠管远端封闭、近端行临时造口,该术式的优势在于手术用时短,相较于一期吻合手术难度较低、安全性更高;术式的不足在于造口护理繁琐、8周后患者需再次手术还纳,部分病例因术后的化疗或经济条件等原因并未能及时还纳、甚至未还纳而导致永久造口,因造口所需护理带来的经济负担及护理的繁琐对患者的身体、精神都会造成打击,严重影响患者生活质量[6]。对于该术式也有改进,即梗阻肠管切除后同期吻合,回肠末端行临时造口,但该术式选择性较高,需要严格控制指针,术者判断同期吻合发生瘘的概率较低方可选择。三期手术为先行造口进行肠管减压,肿瘤灶切除推迟,多次手术累计并发症发生率高、死亡率高,且因肿瘤推迟切除带来的长期生存受损,导致该术式只应用于风险极低的病例。
虽然分期手术中临时造口的应用可改善吻合口瘘发生率,但急诊病例多数为高龄、共存疾病多,就诊时本可能存在内环境紊乱,因术前准备的不充分及肠管条件差所导致的相关并发症率较择期手术明显升高[7],且在2011年Morris[8]等就有横断面研究提出急诊手术治疗梗阻性结肠癌死亡率明显高于择期手术,相比而言术后并发症率高达14.9%,而择期手术仅5.8%。因此为进一步改善梗阻性结肠癌的预后,领域学者不断探索既可以实现肠道的迅速减压,可把急诊手术转变为择期手术的方式,肠道支架的应用可以作为择期手术的过度。1994年Tejero[9]首次提出肠道支架在梗阻性结肠癌的术前应用,成功安放支架可缓解结肠梗阻症状,避免不必要的急诊手术,并有望完善术前内环境的复苏、共存疾病的调整以及肠道准备和进一步进行精准分期[10],从而可能实现急性梗阻性结肠癌的择期手术并减少相关并发症率和死亡率,近年来也有不少报道[11-19]关于肠道支架暂时缓解梗阻症状,之后择期联合肿瘤根治性切除;结肠支架安放成功与否及梗阻有无缓解与操作者的经验密切相关,且支架的安置伴随着潜在的出血、穿孔、支架移位、肿瘤转移等并发症,且肠道支架经济费用较高。因此关于结肠支架用于治疗急性梗阻性左半结肠癌的短期疗效有无获益及对患者的长期预后是否有影响备受争议。
我们结合有关支架序贯择期手术与急诊手术治疗梗阻性左半结肠癌的随机对照试验报道,荟萃分析肠道支架在梗阻性左半结肠癌应用的安全性和可行性,以更高质量数据评价肠道支架的应用是否有近远期疗效获益。
资料和方法
一、 文献检索策略
依据研究对象、干预措施、对照措施、结局指标、研究设计方案(PICOS)原则,我们仅纳入对比分析支架联合择期手术与急诊手术治疗梗阻性左半结肠癌的随机对照临床实验。采用各数据库所对应以下MeSH主题词,包含“支架(stent)”,“肠梗阻(intestinal obstruction)”,“左半结肠癌(left-sided colon cancer)”,“急诊手术(emergency operation)”,“随机对照(randomized control)”,由两名作者分别对以下数据库进行检索:PUBMED、MEDLINE、EMBASE、OVID、Cochrane图书馆、万方、维普数据库。多数据库包含的同一数据报道纳入最新报道。
二、 方法
本项研究方法学、文献检索策略和纳入标准基于Cochrane Collaboration guidelines、Preferred Reporting Items for Systematic Reviews、Meta-Analyses(PRISMA)recommendations[20]。
三、 纳入、排除标准
纳入标准:随机对照临床实验(RCT)、肠道支架联合择期手术与急诊手术比较、左半结肠癌伴急性梗阻。排除标准:数据不全、重复发表报道、支架组作为对照组、肠道支架仅作为终末期缓解治疗方案。
四、 数据收集
两位检索者完成检索后,按照纳入排除标准对文献进行排除,最终纳入的文献由两名作者按照提前设计的数据收集表对文中以下数据进行收集:(1)发表年限,(2)病例数,(3)平均年龄,(4)性别分配,(5)支架安放成功率及相关并发症,(6)支架缓解梗阻的有效率,(7)平均手术时间,(8)住院时间,(9)永久造口率,(10)一期吻合率,(11)复发率,(12)死亡率,(13)手术切口感染率,(14)腹腔内感染率。当两位检索作者检索的文献或收集的数据存在争议时由第三位作者进行协商解决。
五、 结局
主要结局指标包括:一期吻合率和永久造口率。一期吻合率即手术后未出现明显吻合口瘘征象的术后吻合成功率;永久造口率为各实验结束前仍然存在的肠道造口率,包括临时造口因各种原因未及时还纳的病例。次要结局指标包含吻合口瘘发生率、死亡率、术后并发症率、手术切口感染率(SSI)、腹腔感染率等。死亡率为实验随访截止时间时发生的与肿瘤相关死亡病例数。术后并发生率定义为手术后直接及间接发生的不良临床事件。腹腔感染率为术后手术后发生的腹腔内感染,包括吻合口瘘引起相关腹腔内感染及腹腔积脓。
六、 偏倚风险
各文献风险评估由2位研究者按照Cochrane协作指南[20](the Cochrane Collaboration guidelines)进行风险评估。
七、 数据分析
数据分析软件采用Revman 5.3版本(Cochrane Collaboration),所有数据分析实施意向性分析方法(intention-to-treat analysis)。对二分类数据资料采用Mantel-Haenszel方法以分析相对危险度(RR)以及计算95%可信区间(95% CI);连续性数据资料的分析采用逆方差加权法以分析平均差(MD)及95%可信区间(95% CI)。系统评价采取固定效应模型(fixed-effect model)或随机效应模型(random-effect model)以评估各结局指标;各文献之间的异质性分析采取χ2检验,并以I2值的大小来评价文献之间异质性大小,当P< 0.100为有统计意义,I2大于50%时提示结局指标的各文献之间存在明显异质性,当各文献之间异质性不明显(I2≤50%),采用固定效应模型;存在明显异质性时(即I2> 50%),可采取逐步剔除法排除异质性来源的文献或进行亚组分析,仍存在异质性即可采用随机效应模型(random-effect model)。
结 果
一、纳入病例情况
经初步检索后共包含602篇文献,按照纳入排除标准逐步提出(图1)最终纳入9项符合标准的随机对照临床试验[11-19],合计病例数为564,其中支架组279例,急诊手术组285例。支架组中支架缓解急性梗阻症状的总体有效率为80.28%(共224例),其中未成功安放支架的主要原因为肠道完全梗阻致使导丝不能顺利通过梗阻部位,成功安放支架后8例发生较为严重的并发症,即支架所致肿瘤穿孔而需进行急诊手术,对于224例急性结肠梗阻症状得到有效缓解的病例完善术前准备后择期行结肠癌根治性切除(表1)。同时本文还对所纳入的随机对照实验进行风险评估见(图2)。
最终所纳入的9项临床研究均有对术后的同期吻合率进行详细报道,其中支架组共有202例(72.40%)患者术后进行一期吻合,急诊手术组有158例(55.44%)进行同期吻合,各研究报道之间异质性检验结果提示存在明显异质性(χ2=147.21,I2=83%),逐步剔除法未能排除异质性来源,最终选择采用随机效应模型,结果显示相对危险度(RR)为1.34(95% CI:1.05-1.71,P=0.02),表明手术后一期吻合率在两组之间存在明显差异,且支架组吻合率高于急诊手术组(RR=1.34)。
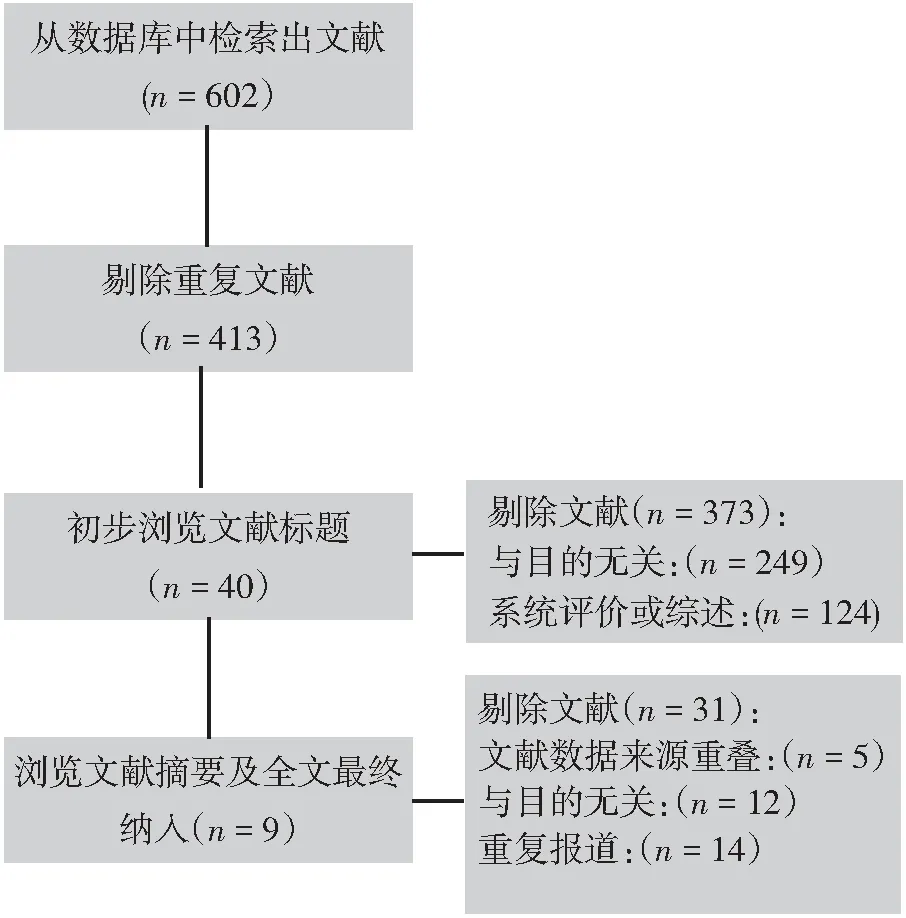
图1 文献检索流程图
二、 结局指标
1. 主要结局指标
本研究主要指标在于综合数据荟萃分析肠道支架序贯择期手术相较于急诊手术在治疗急性梗阻性左半结肠癌时,术后一期吻合率(图3)和永久造口率(图4)之间有无明显差异,以评估支架在梗阻性左半结肠癌中应用的短期疗效,并间接评价对患者生活质量的影响。

对永久造口率而言,所包含的9项临床研究也均有报道,其中支架组共计59例(19.87%)行永久造口,急诊手术组87例(30.53%),纳入研究间异质性检验结果提示各报道间具有同质性(χ2=11.98,I2=42%),采用固定效应模型,最后结果显示永久造口率组间比较相对危险度(RR)为0.73(95% CI:0.56-0.94,P=0.02),表示永久造口率在两组之间存在明显差异,且支架组更低(RR=0.73)。
2. 次要结局指标
肠道支架在急性梗阻性左半结肠癌的应用不仅需要关注生活质量,还需要对近远期疗效进行详细评估,本研究次要结局指标包含术后吻合口发生率、术后手术切口感染率(SSI)、腹腔内感染率、死亡率和肿瘤复发率。
合计有8项临床研究对吻合口瘘发生情况进行报道(图5),支架组共计11例,急诊组共13例术后方式了吻合口瘘的症状,各报道间异质性检验结果为χ2=8.18、I2=14%,即各研究之间不存在明显异质性,因此采用固定效应模型,结果显示相对危险度(RR)0.85(95% CI:0.42-1.71,P=0.65),即吻合口瘘发生率在两组之间无明显差异。
所纳入的9项研究均对术后总的并发症发生率进行报道(图6),支架组共93例,急诊手术组共150例术后发生不良事件,各研究之间的异质性检验结果为χ2=26.61、I2=70%,表明报道间存在明显的异质性,采用随机效应模型,结果显示相对危险度(RR)0.57(95% CI:0.37-0.86,P=0.008),表明术后总并发症发生率组间存在明显差异,且支架组并发症发生率更低。

表1 纳入文献基本特征
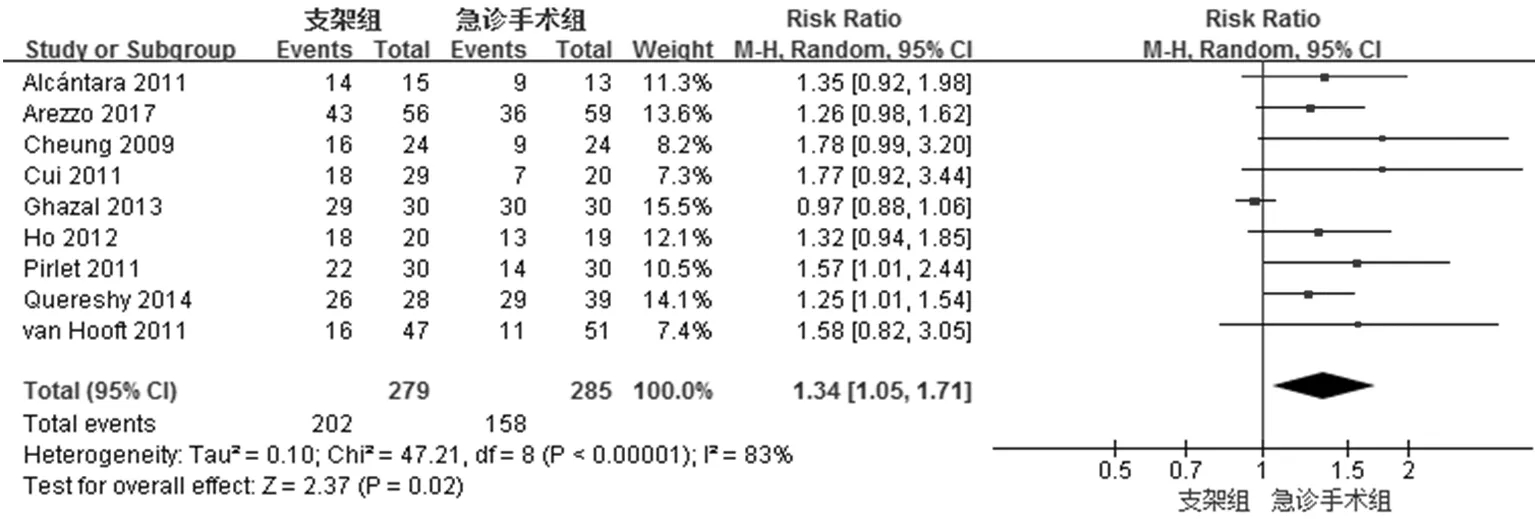
图3 一期吻合率META分析
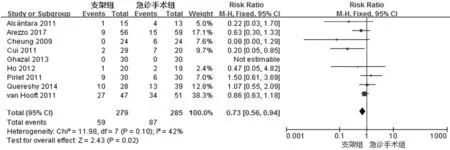
图4 永久造口率的META分析
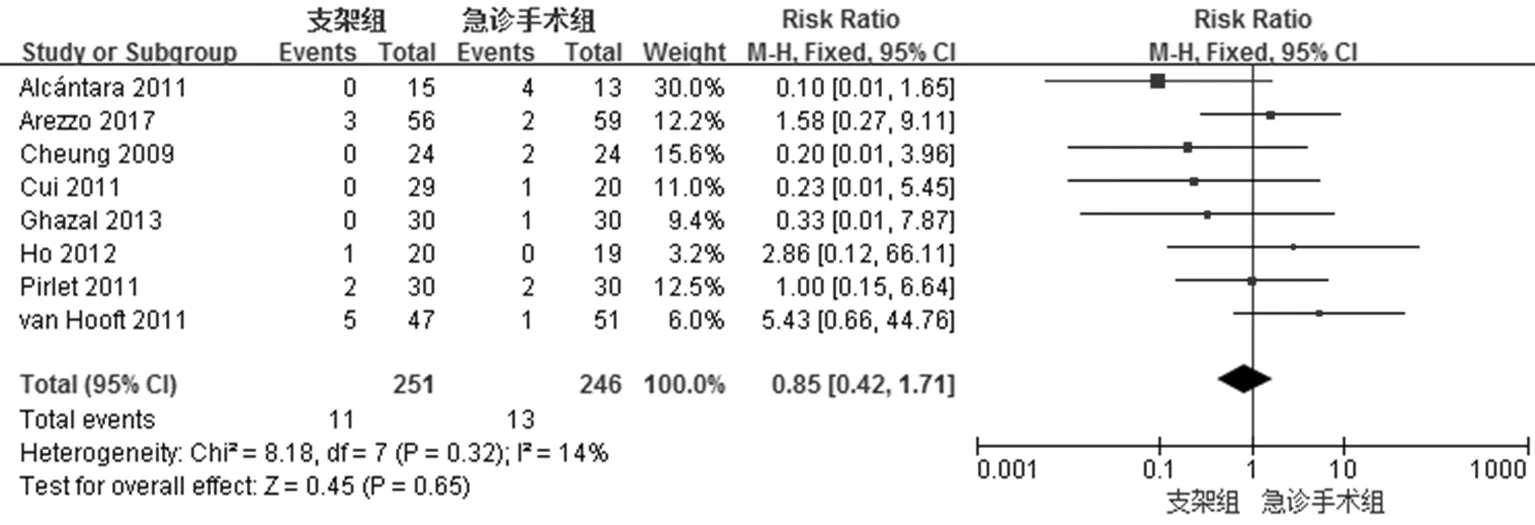
图5 吻合口瘘发生率的META分析

图6 并发症发生率的META分析

图7 手术切口感染(SSI)发生率的META分析
就手术切口感染率(SSI)而言,合计有8项临床研究进行了详尽的报道(图7),文献之间异质性检验结果(χ2=3.95、I2=0%)表示报道间不存在明显异质性,因此采用固定效应模型,荟萃分析结果提示相对危险度(RR)0.43(95% CI:0.25-0.73,P=0.002),表明手术切口感染率在支架组和急诊手术组之间存在明显的差异,且支架组更低。
长期预后一直是肿瘤相关的最终结局指标,共计有6项研究均对术后肿瘤相关死亡率进行报道(图8),支架组共17例术后死亡,而急诊手术组共22例,各报道间的异质性检验结果为χ2=6.66、I2=25%,即研究间具有同质性,采用固定效应模型,荟萃分析结果显示相对危险度(RR)0.75(95% CI:0.42-1.33,P=0.33),表明死亡率在支架组和急诊手术组间无明显差异。同样,合计6项临床研究对肿瘤复发率进行报道,支架组共64例,而急诊手术组共54例在随访值截止日期出现肿瘤复发的证据,各文献报道之间的异质性检验结果提示不存在明显的异质性,采取固定效应模型,荟萃分析结果显示相对危险度(RR)1.19(95% CI:0.87-1.63,P=0.27),即两组之间肿瘤复发率并无统计学差异(图9)。腹腔内感染而言,有5项临床研究进行报道(结果不展示),各报道之间不存在明显异质性(χ2=2.17、I2=0%),采用固定效应模型,荟萃分析结果相对危险度(RR)为0.86(95% CI:0.32-2.30,P=0.77),表明腹腔内感染率在两组之间无明显差异。
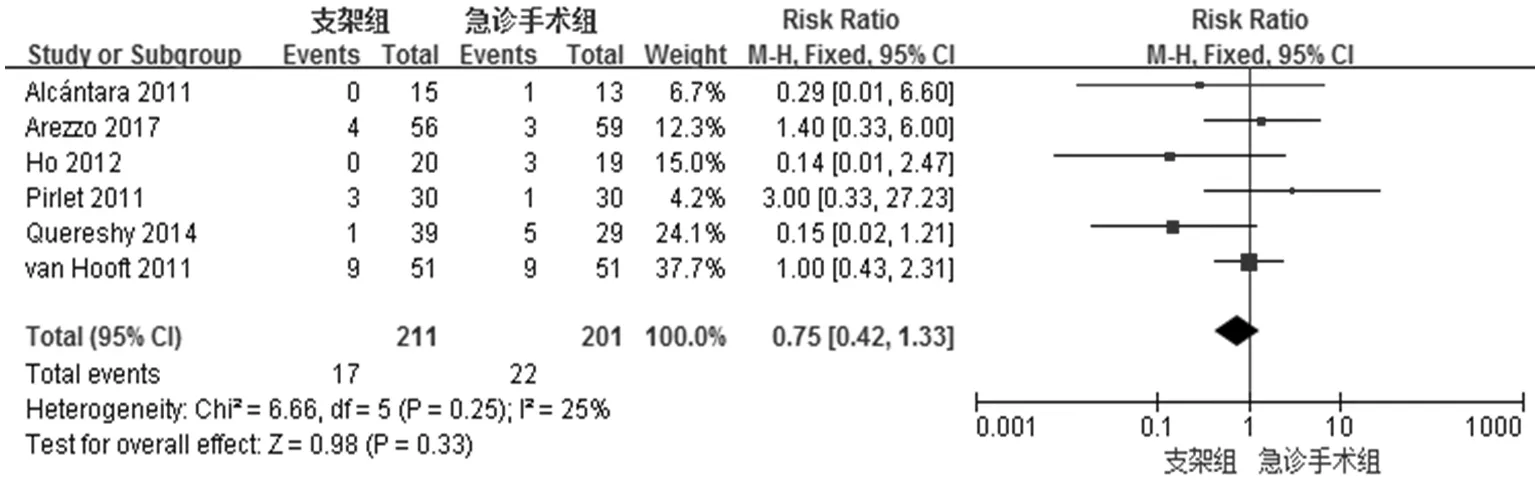
图8 死亡率的META分析
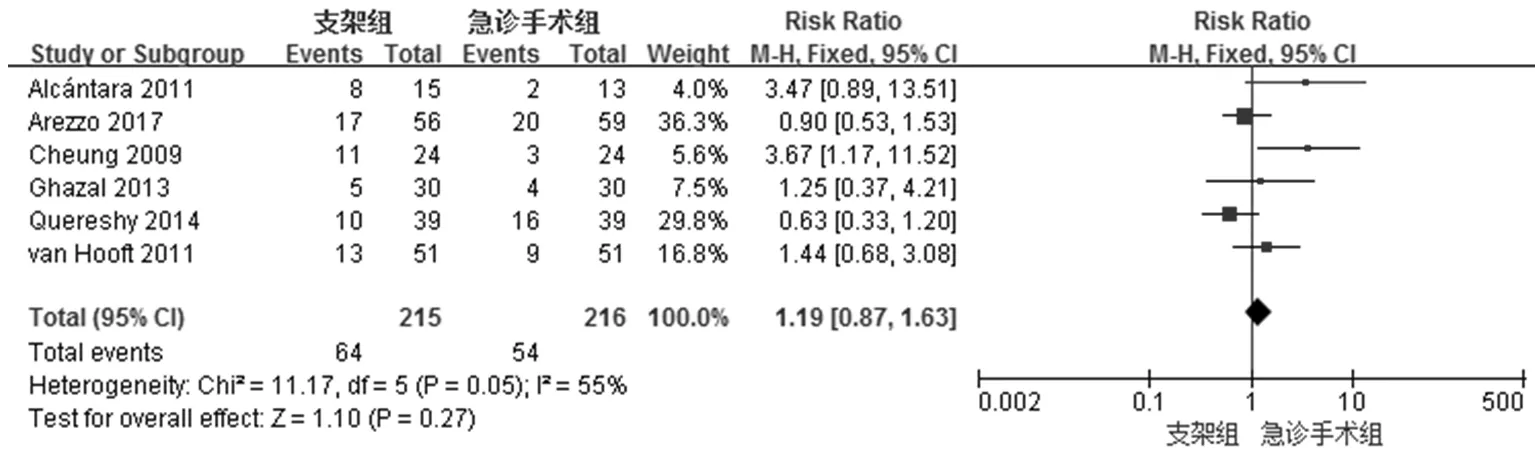
图9 肿瘤复发率的META分析
讨 论
在首次提出肠道支架应用于急性梗阻性结肠癌的治疗后的20余年[9],对结肠支架应用的安全性和可行性的探索、临床研究不断推陈出新,且产生了不同的观念;有学者认为结肠支架在急性梗阻性左半结肠癌中作为择期手术的过渡使用可以避免不必要的急诊手术,将急诊手术转变为择期手术,降低患者术后的不良事件发生率,且降低永久造口率,提高患者的总体生活质量,但也有部分学者认为支架的安放本身存在一定风险,有导致穿孔等潜在的严重并发症,引起肿瘤扩散转移,不仅恶化病情、增加急诊手术的难度,还将影响患者术后短期恢复及长期预后[11-19]。然至今关于结肠支架序贯择期手术仍是大肠外科领域的探讨热点,因支架的成功应用确实可能带来获益,有学者提出结肠支架作为择期手术的过渡应用时[12-14],不仅可有效地缓解肠道急性梗阻症状,为完善术前内环境稳定、共存疾病的调整及术前更详细分期提供机会,可避免不必要急诊手术,且择期手术更安全[8]。然而对于持不同观念的学者认为结肠支架在急性梗阻性左半结肠癌中的使用具有较高的穿孔、支架再梗阻、出血及支架移位等相关并发症[16-18],不仅影响术后并发症、死亡率等短期疗效,且穿孔后肿瘤细胞可能发生广泛扩散、转移,危及患者长期生存预后。
最终本研究所纳入的9项随机对照临床实验的荟萃分析结果表明[11-19],成功安放支架并缓解肠道急性梗阻的有效率为80.28%(40% ~ 100%),各报道间的有效率存在这较大的差异,其中 Pirlet[16]研究报道支架有效率仅40%,这是因为该项临床研究在初期纳入病例时包含了大量完全梗阻病例,以期待直接可缓解完全梗阻症状,但因完全梗阻后导丝不能顺利通过,致使支架的有效率较低,同时作者也提出支架的安放与操作医师的经验密切相关,对于有条件的医疗中心在控制病例选择基础上可采用该方案。同时van Hooft[17]的研究结果也表明支架的有效仅为70.21%,主要原因为在病例选择时纳入大部分的高危病例,即完全梗阻患者;但该文作者假设在于完全梗阻患者安放支架后缓解梗阻的效果更确切,但导丝不能顺利通过使得支架安放格外困难,因此有效率低。虽然支架安放的操作要求较高,但依据各医疗中心的经验、条件及严格把控好病人的条件下选择结肠支架确有获益[18-19]。
急性梗阻性结肠癌因肠壁水肿、扩张、水电解质紊乱、菌群移位等诸多因素的出现[1],急诊手术常伴随着较高并发症发生率,且手术切除联合同期吻合后其吻合口瘘的发生率高[2],因此对该类急诊状况的处理较为经典的方案是Hartmann术式[5],该术式需要切除梗阻肠管后远端封闭、近端造瘘,但对临时造瘘病例,造口护理繁琐及额外的经济负担较重,且总体不足60%患者行二期行造口还纳术,对于永久造口的病例,其生活质量受到严重影响[6]。而结肠支架序贯择期手术的应用,为急性梗阻性结肠癌的处理提供较优的选择,择期手术后的一期吻合率较择期手术明显提高(RR=1.34,95% CI: 1.05-1.71),永久造口率明显降低(RR=0.73,95% CI: 0.56-0.94),而且同期吻合后两组之间吻合口瘘的发生率并无明显差异,需要注意的是本研究采用的意向性分析原则,即支架组发生不良事件后需行急诊手术的病例在最终的分析时仍归为支架组,因此支架组中有部分病例实际行急诊手术治疗,但术后吻合口瘘的发生率组间并无明显统计差异,这可间接说明支架的成功应用后可能一定程度上降低患者术后吻合口瘘发生率。
所纳入9项RCT均对术后并发症进行报道,荟萃分析结果(RR=0.57,95% CI:0.37-0.86)表明结肠支架的应用可明显降低手术相关并发症。这一结果也与2013年Huang等[21]的一项荟萃分析所报道的并发症发生率相吻合,都倾向于支架序贯择期手术可改善术后相关并发症发生率。且Alcántara[11]的研究在进行中期数据分析时表明支架的应用明显降低并发症发生率,尤其减少吻合口瘘等严重并发症,因支架具有明显获益而使得该项研究提前结束。但Pirlet等[16]的研究提出支架的应用不仅不能有效缓解症状,且支架相关并发症高,尤其肿瘤穿孔,但这与其病例的纳入过于激进有关。因此有学[22提出肠道支架的应用应当在控制好病例选择的基础上,由经验丰富内镜医师完成,不仅提高支架有效率,降低支架相关并发症,联合择期手术还可改善患者生存预后,对于不可切除病例,支架更可以作为缓解梗阻保守治疗方案,避免不必要的手术。
对于结肠支架的应用我们不仅需要关注短期疗效,更要注重长期预后是否非劣于、甚至优于急诊手术。共6项研究对肿瘤复发进行随访报道,复发率分别支架组29.77%、急诊手术组25.00%,虽无明显统计差异(RR=1.19,95% CI:0.87-1.63),但支架组复发率相对较高,这与支架相关穿孔等并发症有关系。总体而言,支架序贯择期手术并未明显增加急性梗阻性左半结肠癌的复发率。有6项研究报道死亡率,结果显示支架组与急诊手术组并无明显差异,这可能与急性梗阻病例多数为肿瘤分期较晚、共存疾病多、基本情况较差有关,无论择期或急诊手术,因肿瘤基础疾病所导致的死亡仍不可避免[2]。因长期生存预后(3-OS,5-OS)数据资料匮乏,不能进行荟萃分析。但Arezzo等[18]的研究提出支架组和手术组的总体生存率(OS)及无进展生存期(PFS)无明显差异,Alca′ntara[11]和Cheung[15]的研究也提出同样的肿瘤生存预后结果。这些数据表明急性梗阻性左半结肠癌的长存预后仅与自身病情相关,支架的应用仅作为一种改善短期恢复、提高生活质量的选择,不影响生存资料。
本项荟萃分析结果提示结肠支架序贯择期手术用于治疗急性梗阻性左半结肠癌安全、可行。该治疗方案可明显提高一期吻合率,减少永久造瘘和手术切口感染率,吻合口瘘发生率、死亡率、复发率两组支架并无明显差异,但患者长期预后仍需高质量研究进一步证实。
