保留左结肠动脉的腹腔镜直肠癌手术对患者预后的影响
2018-12-17徐向辉盛金鑫
徐向辉 盛金鑫 钟 林 赵 忠
目前直肠癌的发病率和死亡率呈现快速上升的趋势,已跃居常见恶性肿瘤的第3位[1]。直肠癌早期无明显症状,大多数患者发现时已发展为中晚期[2]。目前临床治疗以手术为主,随着微创技术的不断发展,腹腔镜技术由于其创伤小、术后疼痛轻、恢复快等优势被临床医生所接受,已广泛应用于胃肠外科手术中,成为首选术式[3-4]。全直肠系膜切除术是目前治疗直肠癌的标准手术,但术后发生吻合口瘘的风险较高,是导致患者死亡的重要原因,还会延长住院时间,增加治疗费用,给患者带来沉重的负担[5]。有研究显示,吻合口瘘的发生在开放手术和腹腔镜手术中的发生率没有明显差异,而与肠管供血、吻合口张力、肿瘤位置和临床分期等因素有关[6]。所以采用恰当的操作保证吻合口血运良好,对防止肠管缺血及降低吻合口瘘的发生具有重要意义。因此,本文研究了保留左结肠动脉的腹腔镜直肠癌手术对患者预后的影响,旨在为临床治疗提供依据。
资料与方法
一、 一般资料
选取2012年12月 ~ 2016年12月在我院行腹腔镜直肠癌根治术的患者63例进行回顾性分析,根据术中是否保留左结肠动脉分为两组,对照组不保留左结肠动脉,观察组保留左结肠动脉。对照组31例,男19例,女12例,年龄40 ~ 70岁,平均(54.62 ± 8.45)岁;体重指数18.35 ~ 45.86 kg/m2,平均(21.54 ± 1.28)kg/m2;TNM分期:Ⅰ期8例,Ⅱ期16例。Ⅲ期7例。观察组32例,男21例,女11例,年龄42 ~ 71岁,平均(55.12 ± 8.64)岁;体重指数18.21 ~ 45.54 kg/m2,平均(20.85 ± 1.22)kg/m2;TNM分期:Ⅰ期9例,Ⅱ期17例。Ⅲ期6例。两组患者一般资料相比无统计学差异,具有可比性。
二、 入选标准
1. 纳入标准
①患者符合直肠癌诊断标准[7];②术前经病理学检查确诊为直肠癌;③行腹腔镜直肠癌根治术;④患者病例资料完整。
2. 排除标准
①术中发现直肠癌远端转移或广泛种植者;②合并其他肿瘤或严重心、肝、肾疾病者;③术前有放化疗史者。
三、 手术方法
所有患者均采用气管插管全身麻醉,取头低足高位,采用五孔法穿刺Trocar建立CO2气腹,两组患者均由同一组医师进行手术,均采用中间入路游离直肠和系膜。手术严格按照腹腔镜直肠癌根治术操作指南进行。观察组:切开腹膜进入Toldt间隙游离乙状结肠系膜,向上游离至肠系膜下动脉根部,将左结肠动脉、直肠上动脉和乙状结肠动脉显露,切断各乙状结肠动脉各分支。对肠系膜下动脉根部的淋巴结至左结肠动脉分叉处进行清扫,于分叉处下1 cm保留左结肠动脉,并进行结扎,切断肠系膜下动脉主干。之后按照全直肠系膜切除术原则游离直肠及系膜,完成切除。对照组:在肠系膜下动脉根部上5 cm除将肠系膜下动脉切断,清扫肠系膜下动脉淋巴结。其余手术方式与观察组一致。
四、 观察指标
①比较两组患者围术期相关指标;②观察两组患者的术后恢复情况,包括排气时间、住院时间、吻合口瘘发生率和残端缺血性改变。③两组患者均随访24个月,记录患者的复发和转移情况。
五、 统计学方法
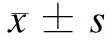
结 果
一、两组术中相关指标比较
两组的手术时间、术中出血量、淋巴结清扫数目、吻合口距齿状线距离和肿瘤直径相比无统计学差异(P> 0.05),见表1。
二、两组术后恢复情况比较
两组术后排气时间、下床活动时间和住院时间无统计学差异(P> 0.05),见表2。
三、两组手术结果比较
两组切口感染、肠梗阻和腹腔感染的发生率无统计学差异(P> 0.05),观察组吻合口瘘发生率、残端缺血性改变例数和游离脾曲显著低于对照组(P< 0.05),见表3。
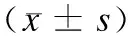
表1 两组围术期相关指标比较
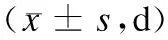
表2 两组术后恢复情况比较
注:*采用t’检验
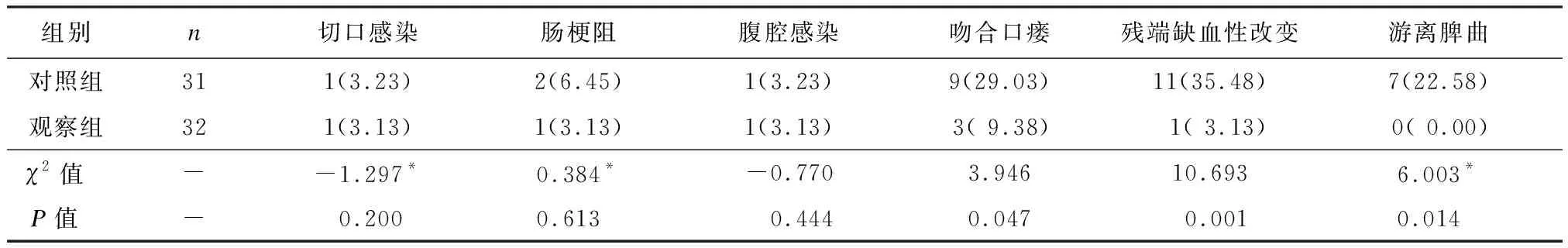
表3 两组患者手术结果比较 [n(%)]
注:*采用连续校正χ2检验
四、两组术后随访结果比较
两组患者术后随访48个月,对照组复发2例,转移3例,复发率和转移率分别为6.45%和9.68%。观察组复发1例,转移2例,复发率和转移率分别为3.13%和6.25%。两组复发率和转移率相比无统计学差异(χ2=0.384,P=0.613;χ2=0.253,P=0.672)。
讨 论
直肠癌腹腔镜全直肠系膜切除术中,对于肠系膜下动脉有两种处理方式,一种是不保留左结肠动脉,直接在肠系膜下动脉根部结扎血管,另一种是保留左结肠动脉,在起始部远端结扎血管[8-9]。是否保留左结肠动脉对吻合口的血运具有一定的影响,血运是影响吻合口瘘的重要因素,而吻合口瘘是导致患者死亡的重要原因。因此,保留左结肠动脉对术后肠管血运和吻合口瘘的发生,甚至患者的生命安全至关重要[10]。
系膜下动脉根部区域的淋巴结是否发生转移是判断患者预后的重要指标[11],本研究结果显示,两组患者的淋巴结清扫数目相比无统计学差异,但由于观察组单独清扫了左结肠动脉周围淋巴结,提高了检出率,利于患者预后的判断[12]。手术时间、术中出血量可反映手术难度和安全性,影响手术的操作[13-14]。本研究中两组患者的手术时间、术中出血量无统计学差异,但观察组高于对照组,可能是由于保留左结肠动脉手术需要寻找左结肠动脉分支,需要一定的时间。
吻合口瘘与吻合口血供、张力相关[15]。本研究结果显示,观察组患者残端缺血性改变、吻合口瘘和游离脾曲的发生率显著低于对照组,提示保留左结肠动脉腹腔镜直肠癌根治术可显著降低残端缺血性改变、患者吻合口瘘和游离脾曲的发生率。可能是由于保留左结肠动脉及其分支可使吻合口的血流供应更加充足,尤其是合并糖尿病血管病变的老年患者,不保留左结肠动脉会加重吻合口血流不足,出现吻合口瘘[16]。对于这类人群在手术中尽可能保留左结肠动脉,降低吻合口瘘发生的风险。直肠癌术后排气困难是严重影响患者生活质量的并发症[9],主要由手术损伤引起[17],在本研究中两组比较无统计学差异,说明两组手术方式对患者的创伤程度相当。观察组患者的住院时间短于对照组,可能是由于观察组患者的吻合口发生率较低,缩短了住院时间。本研究中随访24个月,两组患者的复发率和转移率相比无统计学差异,说明保留左结肠动脉直肠癌根治术不会增加患者复发和转移的风险,两种手术的临床效果相当。
综上所述,保留左结肠动脉的腹腔镜直肠癌手术可完成与不保留左结肠动脉的腹腔镜直肠癌手术同样的淋巴结清扫,不增加患者的远期复发率和转移率,可显著降低吻合口瘘发生率、残端缺血性改变例数和游离脾曲,有利于患者康复。
