Graves病患者碘营养状况与抗甲状腺药物疗效的相关性研究*
2018-12-13石小霞柳德学郑月月李瑞阁郭威
石小霞 柳德学 郑月月 李瑞阁 郭威
(1南阳医学高等专科学校第一附属医院内分泌科 河南 南阳 473058;2南阳理工学院统计学院 河南 南阳 473000;3南阳医学高等专科学校第三附属医院内分泌科 河南南阳473000)
毒性弥漫性甲状腺肿(Graves'Disease,GD)是临床常见的内分泌疾病,近年来发病率逐渐上升[1]。临床研究显示,导致发病率上升有多种原因,碘营养状况可能是影响GD的因素之一[2]。口服抗甲状腺药物(ATD)是目前治疗该疾病的有效方法[3]。碘营养状况是否会影响ATD对GD的效果,仍缺乏有力的循证医学证据。因此,本研究通过前瞻性、多中心开放和配对干预实验,对不同碘营养状况的GD患者口服ATD的治疗效果进行了研究。现报道如下:
1 资料与方法
1.1 一般资料 全部研究对象均为2012年3月~2015年3月在河南省南阳医学高等专科学校第一、三附属医院及南阳理工学院3个研究中心在南阳市碘营养状况居民普查项目中初次确诊的GD患者,共360例。其中女210例,男150例;年龄18~65岁,平均年龄(42.6±22.5)岁;病程 0.2~2年。以尿碘中位数(MUI)正常者为标准对照组(A组),根据A组研究对象的一般情况,分别配对MUI偏高者进入B组,偏低者进入C组,每组120例。配对原则:性别相同,年龄差<5岁,病程差<1年。A组男性52例,女性 68例,平均年龄(44.7±13.4)岁,症状持续时间(14.1±9.6)个月;B组男性41例,女性79例,平均年龄(45.1±10.8)岁,症状持续时间(16.9±10.7)个月;C组男性57例,女性63例,平均年龄(43.1±12.9)岁,症状持续时间(15.3±9.6)个月。各项指标差异均无统计学意义,P>0.05,具有可比性。GD、甲状腺功能减退症诊断参考《中国甲状腺疾病诊治指南-甲状腺疾病的实验室及辅助检查》[4],采用2011年ATA/AACE标准[5];尿碘水平:尿碘中位数参照 WHO 标准评价[6]。正常:100~299 μg/L,偏高:>300 μg/L,偏低:<100 μg/L。本研究由南阳医专医学伦理委员会批准(编号:宛医专201223号)。所有患者对本研究知情,并签署知情同意书。
1.2 纳入标准 18~65岁的GD患者。
1.3 排除标准 未完成调查和检测的患者;合并糖尿病患者;血液疾病患者;合并心、肝、肾等疾病的患者。
1.4 治疗方法 三组研究对象均接受基本治疗,并给予标准ATD治疗。治疗方案:丙硫氧嘧啶(国药准字H31021082,PTU),治疗期剂量以5 mg/(kg·d)为标准,3次/d,口服。减量期以临床症状、体征缓解,且促甲状腺激素(TSH)指标正常开始,2周减少药物剂量1次,每次减少比例为1/12。维持期治疗:当减量期PTU减少至25 mg/d时,进入维持治疗期,PTU剂量为25 mg/d,维持6个月。血清检验显示TSH、T3、T4指标正常,TSAb阴性时即可停药。在停药后1个月、3个月、1年、3年时,分别复查TSH、T3、T4各1次。6个月内若出现TSH高或低,给予相应处理;TSH 正常(0.35~4.94)μIU/ml,即为痊愈。治疗结束 3 年后,出现 TSH 降低(<0.35 μIU/ml),视为甲亢复发;出现 TSH 升高(>4.94 μIU/ml),视为发生甲状腺功能减退,均给予相应的处理。治疗结束后3年为临床观察终止点。
1.5 观察指标及疗效标准 入组时采集基线MUI:采用尿碘砷铈催化分光光度测定方法(WS/T107-2006)进行检测,仪器:723型分光光度计(上海菁华科技仪器有限公司)。治疗结束后随访3年。观察指标:统计有效率、甲状腺功能亢进复发率、甲状腺功能减退发生率、疗程及副作用。有效:甲亢症状缓解,甲状腺功能正常,ATD药物停用6个月无甲亢复发。甲亢复发:ATD药物停用6个月~3年,发生甲亢;甲减发生:治疗期间发生的与ATD剂量无关的甲状腺功能减退,或甲状腺功能减退症需要补充甲状腺素。疗程:指从服用ATD开始,至维持期结束,且6个月内无甲亢复发的治疗天数。
1.6 统计学处理 数据处理采用SPSS19.0统计学软件,计数资料以例(%)表示,采用χ2检验,计量资料以(±s)表示,采用t检验。P<0.05为差异有统计学意义。
2 结果
2.1 三组有效率比较 三组有效率比较:A组>B组>C组,组间比较,差异均有统计学意义,P<0.05。见表1。

表1 三组有效率比较[例(%)]
2.2 三组甲亢复发率比较 C组甲亢复发率高于A组和B组,差异均有统计学意义,P<0.05;A组和B组的甲亢复发率比较,差异无统计学意义,P>0.05。见表2。
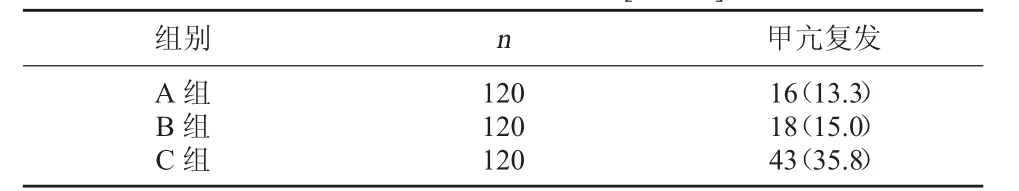
表2 三组甲亢复发率比较[例(%)]
2.3 三组甲减发生率比较 B组甲减发生率高于A组和C组,差异均有统计学意义,P<0.05;A组和C组的甲减发生率比较,差异无统计学意义,P>0.05。见表3。

表3 三组甲减发生率比较[例(%)]
2.4 三组平均疗程比较 三组平均疗程比较:C组>B组>A组,组间比较,差异均有统计学意义,P<0.05。见表4。
表4 三组平均疗程比较(d,±s)

表4 三组平均疗程比较(d,±s)
注:A 组与 B 组比较,t=69.8,P=0.001<0.05;A 组与 C 组比较,t=49.5,P=0.001<0.05;B 组与 C 组比较,t=51.8,P=0.001<0.05。
组别 n 平均疗程A组B组C组120 120 120 698.8±52.7 675.4±62.9 732.6±62.6
2.5 三组发生副作用情况比较 三组均无明显副作用。
3 讨论
碘是人体必需的微量元素,是甲状腺合成甲状腺激素的主要原料之一,合成的甲状腺激素会发挥其生理作用[7]。多项研究显示,碘营养状况与甲状腺疾病密切相关,但高碘对甲状腺功能的影响尚不明确[8~9],既可造成甲减,也可造成甲亢。碘营养状况受地域、水源、气候、摄入水平等多种因素影响,而尿碘的排泄与碘摄入量密切相关,故尿碘中位数是反映碘摄入量和评价碘营养状况的较好指标[10]。
本研究通过对碘营养状况普查,对不同尿碘水平的GD患者服用ATD的效果进行了比较分析,结果显示,尿碘水平与ATD疗效有一定的联系。尿碘水平正常,有效率高,甲亢复发率低,甲减发生率相对较低,但疗程中等时间;尿碘水平高,有效率可,治疗周期短,甲亢复发率低,但甲减发生率高;尿碘水平低,有效率低,治疗周期长,甲亢复发率高,甲减发生率低。提示尿碘水平适中或偏高,有利于ATD产生抗甲状腺疗效,治疗周期应注意调整,在ATD治疗的维持期,应缩短治疗时间,以保护甲状腺功能;尿碘水平偏低,虽甲减发生率低,但抗甲状腺疗效受到影响,因此在治疗时,应增加碘营养供给,且在治疗周期中,延长减量期的间隔周期或调低减药剂量,有利于提升抗甲状腺效果。
综上所述,GD患者碘营养状况与ATD疗效有相关性。尿碘水平正常,有效率高;尿碘水平高,治疗周期短,但甲减发生率高;尿碘水平低,有效率低,治疗周期长,甲亢复发率高。提示治疗GD时,应根据患者的碘营养状况,采用相应的改善碘营养状况措施,调整ATD应用策略。
