针刺及耳穴按压应用于分娩镇痛的临床疗效评价
2018-12-11金冬梅吴振华聂俊成刘玉宁张晓群代玉琪王玉秀尹传龙
任 寰,金冬梅,吴振华,聂俊成,刘玉宁,张晓群,代玉琪,王玉秀,尹传龙
(湖北省随州市曾都中医医院,湖北 随州 441326)
分娩疼痛是产妇分娩时出现的一种正常的生理现象,随着生产过程的进行疼痛进一步加剧[1]。剧烈的疼痛往往给生产过程中的产妇带来极大的心理和生理痛苦,如焦虑、恐惧、呼吸过快、血压升高,使产妇生产过程延长,导致产妇和胎儿的安全受到威胁;此外由于疼痛的刺激及漫长的等待使多数产妇要求剖宫产,促使剖宫产率增高[2-3]。近年来,随着人们生活及医疗水平的提高,越来越多的产妇希望在保证母胎平安的基础上能够实现无痛分娩。目前临床上主要采取无痛分娩的方法有药物镇痛法和非药物阵痛法[4]。其中药物性镇痛法中,椎管内麻醉分娩镇痛是迄今为止分娩镇痛法中镇痛效果最确切的方法,但该法常会诱发产妇缺氧、宫缩乏力、产后出血等不良反应[5]。因此,寻求一种更加安全且能够减轻分娩疼痛,保证母婴安全的自然分娩方法具有重要的意义。 而针灸治疗各种痛症、急症均有确切疗效,从20世纪90年代开始,针灸便开始用于分娩镇痛,在存在椎管内麻醉禁忌证而无法行椎管麻醉时可以采用,但该法的疗效尚未完全阐明。本研究观察比较了针刺联合耳穴按压、连续硬膜外(连硬外)腰硬联合麻醉对分娩镇痛的影响,现将结果报道如下。
1 临床资料
1.1一般资料 选取2016年8月—2017年10月来我院妇产科分娩的初产妇126例,年龄21~35岁;均孕期足月,为初产妇,胎位正常,且经阴道生产;无麻醉科、产科禁忌。排除胎儿发育不正常者,有心、肝、肾、先天性心脏病及造血系统疾病的产妇,有精神病史的产妇。将其随机分为3组:针刺联合耳穴按压组42例,年龄22~29(25.4±3.3)岁,孕周38~41(39.3±1.2)周;连硬外麻醉组42例,年龄21~28(24.8±3.8)岁,孕周38~41(39.6±1.1)周;对照组42例,年龄22~30(25.9±3.8)岁,孕周38~42(38.9±1.4)周。3组孕妇年龄和孕周比较差异均无统计学意义(P均>0.05),具有可比性。
1.2方法 将3组临产孕妇推入待产室,测量血压、心率,监护胎心,了解胎心率及子宫收缩情况,向她们宣传无痛分娩相关知识。在分娩过程中,针刺联合耳穴按压组给予针刺联合耳穴按压:耳针的位置选择子宫、交感和神门,在产程开始时埋上耳针至产程结束后取针;穴位注射选择主穴为三阴交、合谷,配穴为曲谷,产程中主穴各注射0.5%盐酸普鲁卡因2~5 mL,效果不理想时可加用配穴。针刺疗法选择足三里、八髎穴,在产程开始时进行针刺,针刺过程中注意不捻转、不留针,在产程的不同阶段可以再补扎几次,若出现腰痛可任加八髎穴中的两穴。连硬外麻醉组孕产妇采用连续硬膜外麻醉镇痛,待产妇宫口开至3 cm,确保无异常情况时,开放静脉通道,常规鼻导管吸氧,并进行心电监护。之后将产妇摆成左侧卧位,选择L2—3或L3—4椎间隙向头端置管,穿刺成功后给予2%利多卡因2 mL或1%利多卡因4 mL,5 min后排除蛛网膜下腔麻醉,向头端给予首次剂量15~20 mL,或者按3 mL、5 mL和7 mL诱导分次给药。麻醉平面控制在T10以下,10 min后如痛觉减轻,肌力正常,接术中麻醉泵。以6~14 mL/h恒速给药,宫口开全后关掉镇痛泵,如术中有侧切,孩子出生后还可打开,在产妇离开产房前拔出硬膜外导管。硬膜外的麻醉药物为罗哌卡因+枸橼酸芬太尼(0.9%氯化钠液86 mL+1%罗哌卡因10 mL+枸橼酸芬太尼4 mL)。对照组孕产妇采取自然分娩但无镇痛措施。
1.3观察指标 ①3组孕产妇3个产程的时间。②3组孕产妇产后出血量和新生儿Apgar评分。③3组孕产妇的分娩方式。④3组的分娩镇痛效果,按WHO疼痛分级法评定疼痛程度,其中0级无痛;1级为轻度可忍受疼痛,能配合医生完成屏气动作及分娩;2级为难以忍受的重度疼痛,且不断呻吟,配合不好;3级为无法忍受的重度疼痛,不配合医生进行屏气动作和分娩,其中0~1级为镇痛分娩有效。

2 结 果
2.13组孕产妇3个产程时间比较 3组孕产妇的第一、第二产程时间比较差异均有统计学意义(P均<0.05);针刺联合耳穴按压组的第一产程时间短于连硬外麻醉组和对照组,针刺联合耳穴按压组的第二产程时间短于连硬外麻醉组,对照组的第一产程时间短于连硬外麻醉组,差异均具有统计学意义(P均<0.05),而3组孕产妇的第三产程时间比较差异无统计学意义(P均>0.05)。见表1。
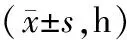
表1 3组孕产妇3个产程时间比较
注:①与对照组比较,P<0.05;②与连硬外麻醉组比较,P<0.05。
2.23组孕产妇产后出血量和新生儿Apgar评分比较 3组孕产妇的产后出血量比较差异均有统计学意义(P均<0.05);针刺联合耳穴按压组的出血量少于对照组和连硬外麻醉组,连硬外麻醉组的出血量多于对照组,差异均有统计学意义(P均<0.05);3组新生儿的Apgar评分比较差异无统计学意义(P均>0.05)。见表2。
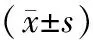
表2 3组孕产妇产后出血量和新生儿Apgar评分比较
注:①与对照组比较,P<0.05;②与连硬外麻醉组比较,P<0.05。
2.33组孕产妇分娩方式比较 对照组孕产妇的剖宫产率为14.3%(6/42),连硬外麻醉组孕产妇的剖宫产率为2.4%(1/42),针刺联合耳穴按压组孕产妇的剖宫产率为4.8%(2/42),3组孕产妇剖宫产率比较差异无统计学意义(P均>0.05)。
2.43组孕产妇分娩镇痛效果比较 3组孕产妇的分娩镇痛分级比较差异有统计学意义(P均<0.05),且针刺联合耳穴按压组和连硬外麻醉组的镇痛有效率高于对照组(P均<0.05),而针刺联合耳穴按压组与连硬外麻醉组镇痛有效率比较差异无统计学意义(P均>0.05)。见表3。
3 讨 论
分娩疼痛虽是产妇生产时的一种正常生理过程,但对大多数妇女来说,产痛却是一生中所经历的最剧烈的一种疼痛[6]。产痛通常会导致产妇身体过于紧张,会使母体和胎儿出现低氧血症、胎儿窘迫等并发症,目前临床上多使用药物椎管内麻醉来减轻产妇分娩疼痛,但该种方法对医疗设备和医护人员的要求较高[7]。由于椎管内麻醉的不良反应及相关的禁忌证,使得其在使用上受到了一定的限制,相比之下,非药物性分娩镇痛的不良反应少,对母婴健康影响小,现已越来越受到青睐。而针刺镇痛作为一种非药物性分娩镇痛,其疗效确切,但由于其镇痛效果不全,常需要与其他方法联合使用[8]。张敏等[9]研究发现,针刺配合呼吸法及耳穴按压作为分娩镇痛手段,具有操作方便、镇痛效果可靠等优点。姚晓玲等[10]研究发现,针刺联合耳穴按压法能有效缓解第一产程的分娩疼痛,镇痛效果显著。这些研究为本次研究提供了参考,然而这些研究的分组方法、观察指标等均不尽完善,因此笔者在文献学习的基础上,结合临床实践,对针刺及耳穴按压法对分娩疼痛的镇痛效果进行分析。
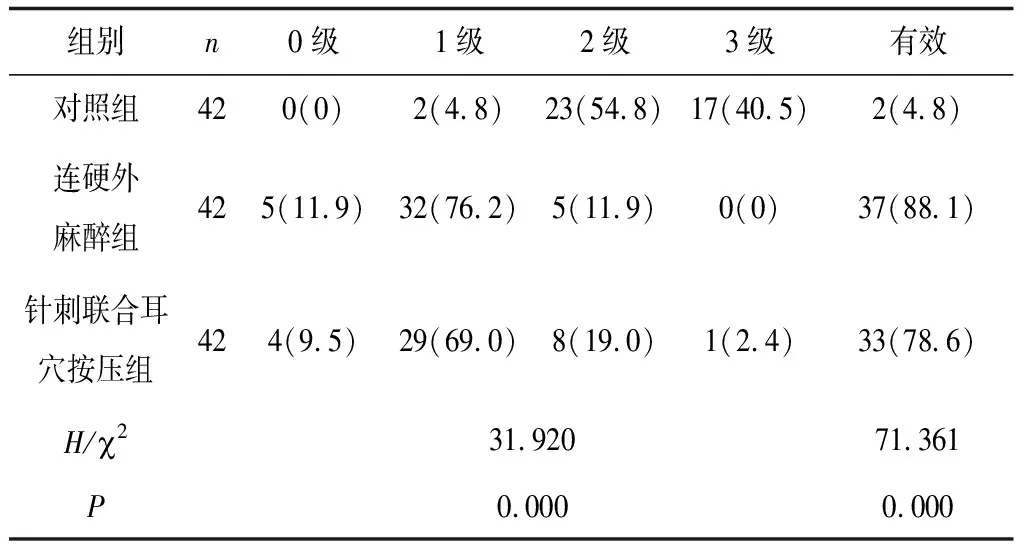
表3 3组孕产妇分娩镇痛效果比较 例(%)
本研究发现,针刺联合耳穴按压组的第一产程时间明显短于连硬外麻醉组和对照组,针刺联合耳穴按压组的第二产程时间明显短于连硬外麻醉组,对照组的第一产程时间明显短于联硬外麻醉组。针刺联合耳穴按压组的出血量明显少于对照组和连硬外麻醉组,连硬外麻醉组的出血量明显多于对照组;针刺联合耳穴按压组和连硬外麻醉组的镇痛有效率明显高于对照组,而针刺联合耳穴按压组与连硬外麻醉组镇痛有效率比较差异无统计学意义。3组新生儿的Apgar评分、剖宫产率比较差异均无统计学意义。说明针刺联合耳穴按压镇痛效果好,且可以缩短第一和第二产程时间和产后出血量,且不增加剖宫产率等。考虑可能与以下原因有关:①针刺联合耳穴按压进行分娩镇痛,对产妇的合谷、足三里、三阴交等穴位针刺,不仅可以有效阻滞痛觉神经传导,还能刺激中枢激活内源性镇痛系统产生内啡肽,从而达到镇痛的效果[11]。②对产妇的耳穴进行按压可以使产妇安静、嗜睡,但还能清醒的与医护人员保持合作,镇静效果良好。③耳针针刺后可能使得体内的抗痛系统被激活,从而使得外周血中强啡肽等含量增加,提高了痛阈值,起到镇痛效果,此外耳针针刺还能够协调子宫收缩,缩短产程时间,从而减轻产妇的分娩疼痛[12]。④针刺联合耳穴按压分娩镇痛不仅可以缩短产程,而且少用麻醉药物,从而减少产后大出血等不良反应,安全性较高且费用低,具有较高的临床使用价值。
综上所述,针刺联合耳穴按压应用于分娩镇痛,具有镇痛效果好,操作安全可靠,且可以缩短产程时间和产后出血量,推荐在临床上应用。
