外周血Th17细胞对脓毒症急性肾损伤患者病情严重程度及预后的诊断价值
2018-12-11庞玉洪赵建明陈抗侵牟爱华蔡志岳
庞玉洪,赵建明,陈抗侵,牟爱华,毛 界,蔡志岳
(重庆市涪陵中心医院,重庆 408000)
脓毒症是临床常见的急危重症,易引起多器官功能障碍,其中脓毒症引发的急性肾损伤(AKI)是造成患者病死率显著升高的重要原因[1]。相关研究显示,脓毒症引发的AKI的发生率在20%~26%,对于病情较重者,其病死率更是高达35%~70%[2]。虽然近年来对于脓毒症及其脓毒症AKI的治疗不断发展更新,但病死率仍居高不下,重要原因与缺乏相关脓毒症AKI病情严重程度及预后的评估指标而错失最佳治疗窗有关。目前,临床针对脓毒症AKI患者病情严重程度及预后的评估,主要依据血清肌酐(SCr)水平的变化,但SCr的变化反应较慢,同时容易受外界因素的影响,导致AKI诊断时间延迟[3]。研究显示,外周血Th17细胞水平在脓毒症患者中显著升高,其对脓毒症的早期诊断具有较高的敏感性和特异性[4],但其对脓毒症AKI病情严重程度及预后预测效能如何目前尚无相关研究报道。本研究拟通过观察脓毒症AKI患者外周血Th17细胞水平,探讨患者外周血Th17细胞水平在脓毒症AKI患者病情严重程度及预后评估中的作用。
1 临床资料
1.1一般资料 选取2012年1月—2017年1月本院收治的180例脓毒症AKI患者为研究对象,其中男102例,女78例,年龄22~79(55.8±12.6)岁,均同时满足《2008国际严重脓毒症和脓毒性休克治疗指南》[5]相关标准,并符合AKI诊断标准:48 h内患者SCr升高水平≥26.5 μmol/L或SCr增加≥基线水平的50%,或者6 h内尿量持续<0.5 mL/(kg·h)。排除免疫系统疾病、终末期肾脏病、长期行血液透析及近期使用免疫抑制剂治疗的患者。根据急性生理与慢性健康状况评分(APACHEⅡ)标准将入选患者按病情严重程度进行分组,其中低危组(APACHEⅡ评分<10分)72例,男41例,女31例;年龄(54.9±11.2)岁。中危组(APACHEⅡ评分10~20分)65例,男36例,女29例;年龄(55.5±13.5)岁。高危组(APACHEⅡ评分>20分)43例,男25例,女18例;年龄(56.4±12.6)岁。按临床预后情况将入选患者分为存活组148例[男83例,女65例;年龄(55.3±13.6)岁]与死亡组32例[男19例,女13例;年龄(56.1±12.9)岁]。各组间性别、年龄比较差异无统计学意义(P均>0.05)。本研究方案获得了重庆市涪陵中心医院伦理委员会的批准并征得了患者及家属书面知情同意。
1.2方法 采集所有研究对象血液标本,用于临床相关指标的检测,并进行组间分析。①外周血Th17细胞检测:采集所有患者清晨空腹外周静脉血3 mL,经肝素抗凝,1 500 r/min常温离心15 min后,采用流式细胞仪检测Th17细胞水平。②IL-17:采用ELISA法检测各组患者外周血IL-17水平,严格按试剂盒(武汉博士德生物科技有限公司)说明书操作。③采集外周静脉血标本送本院检验科检测血常规、SCr及其他指标。

2 结 果
2.1不同危重组间外周血Th17细胞及相关临床指标水平比较 在不同危重组间外周血Th17细胞、IL-17、SCr水平及APACHEⅡ评分比较差异均有统计学意义(P均<0.05),其中高危组上述指标最高,中危组稍低,低危组最低。见表1。
2.2不同预后组间外周血Th17细胞及相关临床指标水平比较 与存活组相比,死亡组外周血Th17、IL-17、SCr水平及APACHEⅡ评分显著升高(P均<0.05)。见表2。
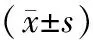
表1 不同危重组患者外周血Th17细胞及相关临床指标水平比较
2.3相关性分析 Pearson相关性分析显示,脓毒症AKI患者外周血Th17细胞与APACHEⅡ评分(r=0.83,P<0.05)、SCr水平(r=0.70,P<0.05)存在显著正相关性。
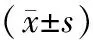
表2 不同预后组间外周血Th17细胞及相关临床指标水平比较
2.4ROC曲线分析外周血Th17细胞对脓毒症AKI患者预后的评估价值 外周血Th17细胞的AUC为0.856,95%CI[0.774,0.921],其最佳工作点(OOP)为5.1%,提示外周血Th17细胞>5.1%,此时评估脓毒症AKI患者预后不佳的精确率较高,敏感性为85.8%,特异性为82.6%;而SCr的AUC为0.768,95%CI[0.669,0.841],其截断值为228.8 μmol/L,敏感性和特异性分别为74.6%和70.1%。外周血Th17细胞水平ACU、敏感性及特异性均显著优于SCr(P均<0.05)。见图1及图2。

图1 外周血Th17细胞水平的ROC曲线

图2 外周血SCr水平的ROC曲线
3 讨 论
目前,脓毒症的发病率和病死率正呈逐年上升趋势,特别是对于病情危重者,如合并多器官功能障碍的患者,其病死率更高。有研究显示,脓毒症诱发的AKI是导致患者死亡的重要原因,其病死率高达60%[6]。尽管对脓毒症AKI发生的早期认识及积极有效治疗已取得一定的进展,但目前对于脓毒症AKI病情严重程度及预后的评估仍缺乏有效的标志物。传统的生化标记物如SCr、24 h尿量及尿素氮等指标,虽然临床应用广泛,但容易受年龄、性别等外界因素的影响,同时其水平变化较慢,不能早期反映患者病情严重程度及预后[7]。因此,探索新的评估脓毒症AKI病情严重程度及预后的生物标志物,对于提高脓毒症AKI患者治疗效果及生存率具有重要的临床意义。
相关研究显示,炎症反应在脓毒症发生发展过程中起着关键作用,其中淋巴细胞是刺激炎症反应及调节免疫应答的重要效应器,其可通过分化多种特异性T细胞,表达多种炎性因子而参与脓毒症的发生、发展过程[8]。Th17细胞作为一种辅助性T细胞亚群,可以特异性地分泌IL-17,促进炎性细胞如中性粒细胞、单核细胞向感染部位聚集[9]。在自身免疫性疾病、感染性疾病等相关疾病中,其外周血Th17细胞及IL-17水平显著升高,同时与其病情严重程度密切相关,机体Th17细胞水平及其功能在极大程度上决定了其患者病情严重程度及预后情况[10]。目前尚无Th17细胞是否与脓毒症AKI的病情严重程度及预后有关的研究报道。本研究结果发现,随着脓毒症AKI患者病情严重程度的增加,其外周血Th17细胞、IL-17水平及APACHEⅡ评分均显著升高,表明外周血Th17细胞可能参与了脓毒症AKI的发展过程。进一步通过相关性分析显示,脓毒症AKI患者外周血Th17细胞与APACHEⅡ评分呈正相关。脓毒症患者若未给予早期积极的治疗,常易并发脓毒症休克及多器官功能障碍等,造成极高的病死率。本研究进一步分析临床结局,结果显示,脓毒症AKI死亡组患者外周血Th17细胞及IL-17水平均显著高于存活组,提示外周血Th17细胞水平对于脓毒症AKI患者预后的评估具有一定的临床意义。SCr常作为临床判断AKI的重要指标 ,但易受尿量及肾小球滤过率等因素的影响,敏感性和特异性较低[3]。通过ROC曲线分析显示外周血Th17细胞水平对脓毒症AKI预后不佳的评估价值显著高于SCr水平,并且其敏感性和特异性均较高,可更有效地反映脓毒症AKI患者预后水平。已有研究表明,对于恶性肿瘤患者,通过有效抑制其体内Th17细胞的激活,可以显著降低体内炎症水平,抑制肿瘤细胞的增殖与分化[11]。对于脓毒症AKI患者,通过检测其外周血Th17细胞水平,其不仅可作为预测脓毒症AKI患者病情严重程度及预后的有效生物标志物,同时还可为其治疗提供有效靶点。
综上表明,外周血Th17细胞水平对评估脓毒症AKI患者病情严重程度及预后具有较高的敏感性和特异性。但有关Th17在脓毒症AKI患者中的免疫调节机制还有待于进一步研究。由于本研究存在一定的局限性,脓毒症AKI患者样本量偏少,未对外周血Th17细胞在脓毒症AKI患者长期预后中的作用做进一步的研究。下一步需要扩大样本量,针对上述局限性做后续研究。
