气流冲击结合持续声门下吸引预防呼吸机相关肺炎的效果研究
2018-12-05蒋光辉刘素芸陶文强周雯万建国
蒋光辉,刘素芸,陶文强,周雯,万建国
(南昌大学第三附属医院重症医学科,南昌 330008)
呼吸机相关性肺炎 (ventilator associated pneumonia,VAP)是机械通气(mechanical ventilation MV)的主要并发症之一,因高发病率与死亡率越来越得到重视。MV时间是VAP发生的独立危险因素[1]。随着通气时间延长,机械通气患者声门下区域分泌物积聚在导管气囊以上形成的“黏液湖”为细菌储存库是VAP发生和病情反复的重要原因,因此有效清除气囊上方的滞留物是预防VAP的主要措施之一。应用持续声门下吸引(continuous aspiration of subglottic suction,CASS)的方法能够清除气囊上方的滞留物,从而显著降低早发性VAP发生率,然而在晚发性VAP发生率上,持续声门下吸引并无优势[2,3]。目前有研究显示气流冲击法可有效清除呼吸道分泌物,降低肺部并发症的发生率[4]。本研究在持续声门下吸引的基础上行气流冲击,评价该措施预防VAP的价值。
1 资料与方法
1.1 病例选择及分组 采取随机对照研究方法,选择2015年1月-2017年12月入住我院ICU患者53例,其中男26例,女27例,年龄21~82岁,随机分为观察组28例和对照组25例。入选对象为多发伤、颅脑外伤、外科大手术后、中毒、重症胰腺炎、脑血管意外等基础疾病需经口气管插管和机械通气超过72h患者。排除标准:慢性阻塞性肺部疾患及晚期慢性消耗性疾病,肾上腺皮质激素及免疫抑制剂,气管插管前已有呼吸道感染,口咽部、食管、气管外伤或手术者。
1.2 方法 两组患者采取一般性VAP预防措施及综合护理干预[5],包括口腔护理、手卫生、体位、镇静计划、营养支持方式、防止胃反流及质子泵抑制剂的使用等。气管导管选用由WELLLEAD公司提供的高容量低压可冲洗式气管导管,两组均每4h检查导管套囊的压力,维持套囊压力为25-30cm H2O,以确保套囊没有漏气,采用一次性痰液收集器,将其一端连接于墙式负压吸引标准接口,另一端连接于气管插管附加管腔。对照组给予恒定负压60~80mmHg进行声门下持续吸引并维持附加管腔的通畅。观察组每日进行3次气流冲击,具体操作过程:⑴操作前暂停肠内营养30min,患者取平卧位。⑵充分吸引气道、口腔及鼻腔分泌物。⑶3人配合,1人准备好简易呼吸器,调节氧流量8~10L/min,当储氧袋充满后,将简易呼吸器与患者气管插管连接,同步3~5次呼吸后,于患者吸气末呼气初迅速挤压简易呼吸器,使肺部充分膨胀。同时另一人将气囊放气,再于呼气末将气囊充气。⑷患者呼气时通过气流将气囊上滞留物冲到咽部,为防止滞留物反流,第三人应迅速用吸痰管进行口腔吸痰。每次2~3组,直到完全清除气囊上滞留物为止。将病人床头抬头30°以上,测量并维持气囊压于25-30cm H2O。保持恒定负压60-80mmHg进行声门下持续吸引。
1.3 VAP的诊断标准[6]患者在机械通气48h后胸部X线显示肺部有浸润阴影或出现新的浸润阴影,肺部可闻及啰音,并具有下列条件之一:⑴T发热(体温≥37.5℃);⑵白细胞增多或降低(>10×109/L或<4×109/L);⑶呼吸道有脓性分泌物;⑷气管分泌物或支气管肺泡灌洗液内培养到致病菌。早发性VAP:气管插管或人工气道建立<5d发生者。晚发性VAP:气管插管或人工气道建立≥5d发生者。
1.4 观察指标
1.4.1 主要观察指标 每日囊上分泌物吸引量,早发性、晚发性VAP例数,VAP发生时间。
1.4.2 次要观察指标 患者一般资料,包括年龄、性别、基础疾病、入科24h急性生理学与慢性健康状况疾病评分Ⅱ(APACHEⅡ)、GCS评分、器官功能障碍个数、VAP的危险因素(慢性阻塞性肺疾病、手术史、创伤、应激性溃疡、接受雾化治疗、应用制酸剂、再插管、气管切开、纤维支气管镜检查、先前使用抗生素、昏迷等)
1.5 统计学处理 采用SPSS 23.0软件进行统计学分析。一般资料中,符合正态分布的计量资料以(s)表示,采用独立样本t检验,非正态分布资料用中位数(M)、四分位间距(Q)描述,采用 Mannwhitney检验,计数资料采用率、构成比表示,采用卡方检验,P<0.05为差异有统计学意义。

表1 3组患者一般资料比较
2 结果
2.1 一般资料 共有62例患者入选,9例患者因机械通气时间<48h或72h内死亡及自动出院被剔除(对照组5例,观察组4例)。对照组与观察组患者性别、年龄、APACHEⅡ、主要疾病分布差异无统计学意义,(P>0.05)见表 1。
2.2 入选时患者器官功能障碍个数、VAP的危险因素、平均人工气道直径 2组比较差异无统计学意义,见表2。排除患者在开放人工气道后发生明确的大量胃内容物误吸。
2.3 VAP发生情况 MV5d内对照组VAP发生率与观察组比较无统计学意义,(P>0.05),观察组VAP发生率,MV5d后VAP发生率明显低于对照组,(P=0.034)。对照组发生晚发性VAP中位时间5.0d,四分位间距1.0d,明显早于观察组中位时间7.0d,四分位间距1.5d(P=0.017)见表3。

表2 2组患者VAP的相关因素比较

表3 2组患者早发、晚发VAP发生率、发生时间比较[n(%)]
2.4 对照组VAP发生率明显高于观察组 (P=0.021),对照组气囊上分泌物吸引量明显少于观察组(P=0.003)见表 4。
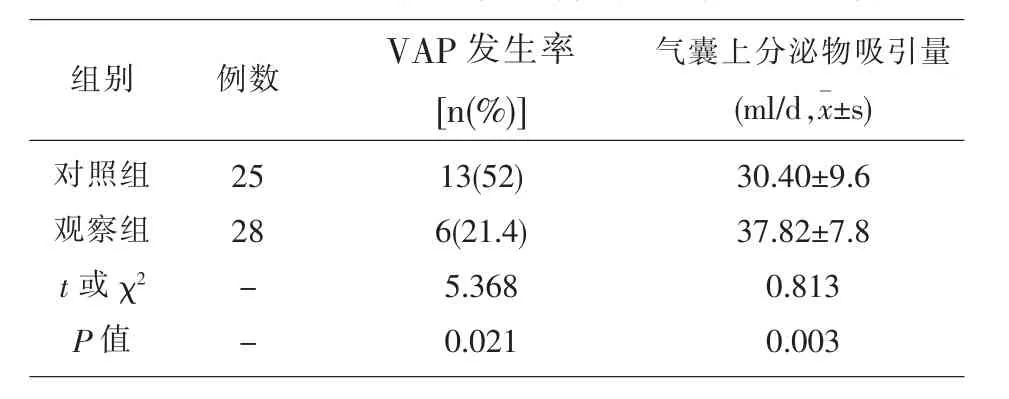
表4 2组患者VAP发生率、气囊上分泌物吸引量比较
3 讨论
VAP是机械通气患者常见的严重并发症,有研究显示VAP可导致机械通气时间延长,住院时间增长,抗感染药物增加,病死率升高及医疗成本增加[7]。人工气道的建立及机械通气患者,口咽部与下呼吸道的屏障直接受到损害,且多需留置胃管行肠内营养,减弱了食管下端括约肌功能和吞咽反射,刺激了咽喉部引起胃内容物的反流,使含有大量细菌的口咽部分泌物及胃内反流物积聚在气管套管气囊上形成“黏液糊”,随着呼吸,一过性气囊压力下降,体位变动,气道管径改变等,分泌物经气管内壁与导管间隙进入下呼吸道,成为VAP病原菌的重要来源。有文献报道[8]超过50%的气管插管和(或)机械通气患者气管套管上方有明显的分泌物积存量3~15ml,误吸这些积存的滞留物导致大量的细菌进入下呼吸道引起肺炎,口腔里的定植菌和下呼吸道发现的致病菌有一定相关性。
目前囊上滞留物引流的方式主要有持续声门下引流、间断声门下引流、间断声门下灌洗以及气流冲击法。目前学者对引流的方式仍存在分歧,国外有关文献采取持续引流方式较多,Rello等[9]通过对83名插管患者予机械通气后前8d内发生VAP的危险因素进行多因素分析发现,持续声门下吸引失败是VAP相关的一个最重要的独立的危险因素,RR=5.29。国内学者温晓红[2]等采取持续声门下吸引明显减少MV5d内的VAP发生,即减少早发VAP的发生,并可使VAP发生延迟。他们研究还发现持续声门下吸引可使声门下分泌物的致病菌浓度降低,从而减轻患者感染的严重程度,有利控制感染。因此得出结论认为恒定负压持续吸引方式可能优于间隙冲洗方式,究其原因是它能充分吸引,保证吸引量。杨从山等[10]在临床观察中发现多发性脑梗死、球麻痹患者,一旦连续几日引流量明显减少,临床上就会有心率增快、氧合不易维持等肺部感染加重的表现。因此吸引量大小是防治VAP的关键因素。本研究同样发现观察组的平均每日囊上分泌物吸引量明显多于对照组 (P=0.003),VAP 发生率显著下降(P=0.021),两者存在相关性。
本研究还观察到MV5d内对照组VAP发生率与观察组比较无统计学意义,(P>0.05),然而,MV5d后VAP发生率明显低于对照组(P=0.034)。对照组发生晚发性VAP中位时间5.0d,四分位间距1.0d,明显早于观察组中位时间7.0d,四分位间距1.5d(P=0.017),分析其原因我们认为持续声门下吸引,能够保证囊上滞留物吸引量,从而大大降低了早发性VAP的发生率,但是存在人工气道的患者,气囊与气道接触会产生皱襞,即便气囊压力上升到100cm H2O也不能使气囊与气道完全贴合,而气囊上滞留物就会滞留在皱襞或流向下呼吸道,随着机械通气时间的延长,气囊与气道接触形成皱襞里滞留的分泌物将会越积越多,通过持续声门下引流无法充分清除。而气流冲击法在呼气时通过气流将气囊上滞留物冲到咽部,在呼气末将气囊充气并迅速口腔吸痰及囊上滞留物吸引,较为彻底清除了皱襞里滞留的分泌物,从而降低了晚发性VAP的发生率,延长了VAP的发生时间。
综上所述,对经口气管插管行机械通气患者,气流冲击结合持续声门下吸引可有效清除气囊上滞留物及气囊与气道粘膜之间皱襞里滞留的分泌物,降低晚发性VAP发生率,延迟VAP发生时间,减少患者在ICU的住院时间,避免长期使用经口气管插管行机械通气给患者带来的痛苦,也可减少患者的住院费用,降低患者及其家属的经济负担。
