某三甲医院住院患者2017年鲍曼不动杆菌分析
2018-12-05陈晓宇肖亮
陈晓宇,肖亮
(1、江西省九江市第一人民医院检验科,九江332000;2、江西省中医药大学附属医院检验科,南昌 330006)
临床住院患者具有严重基础疾病、免疫功能低下、进行各种侵入性操作、大量使用广谱抗生素的特点,因此也是临床院内感染多重耐药菌爆发的高危人群[1,2]。通过本院2017年分离出住院患者常见病原菌的结果来看,革兰阴性菌中分离出398株占主要分离菌的80.9%,其中鲍曼不动杆菌居革兰阴性菌首位(31.10%),了解九江市第一人民医院鲍曼不动杆菌科室分布及耐药性特点,对于临床合理使用抗菌药物和预防、控制细菌耐药性的产生给予指导,我们收集到2017年分离出的鲍曼不动杆菌的数据结果进行统计分析,结果如下:
1 材料与方法
1.1 菌株来源 菌株来自九江市第一人民医院检验科;收集于2017年1月-2017年12月住院患者的痰液、血液、脓液、分泌物及其它样本,剔除同一患者同一部位重复分离的菌株。质控菌株为大肠埃希氏菌ATCC25922和铜绿假单胞菌ATCC27853。
1.2 方法 菌株鉴定与药敏分析:按照《全国临床检验操作规范》进行操作,采用法国梅里埃公司VITEK-2 compact自动细菌鉴定仪和VITEK鉴定卡进行病原菌鉴定及药物敏感性试验,药敏纸片购自英国Oxoid公司。
1.3 数据统计学分析 采用Excel-2010软件进行数据统计分析,获得鲍曼不动杆菌149株不同来源分组间的构成比及耐药率结果(表1、表2、表3)
2 结果
2.1 标本来源分布情况 2017年收集到样本分离鲍曼不动杆菌149株,其中主要来自于痰液(63.76%)、尿液(10.07%)、分泌物(9.40%)、血液(8.05%)及其它(8.72%)。呼吸道感染收集到的痰液分离菌株仍然是临床分离株中的主要标本来源;泌尿系统感染及感染性分泌物分离到的菌株也是其主要组成(表 1)。

表1 149株病原菌的标本来源分布情况
2.2 菌株构成科室分布情况 149份标本菌株,其中ICU、脑外科分别占21.48%,20.81%,为分离出的鲍曼不动杆菌的主要科室来源;这两类科室患者均有机体免疫功能低、住院时间长、大量使用广谱抗生素的特点;呼吸内科及高干病房分别占12.08%,6.71%,位居分离科室的第三、第四位;烧伤科、血液内科、肿瘤科的来源均占5.37%,心血管科、心外科、肝胆外科均占4.03%,运动康复科占3.36%,其它各科室共占6.71%(表2)。
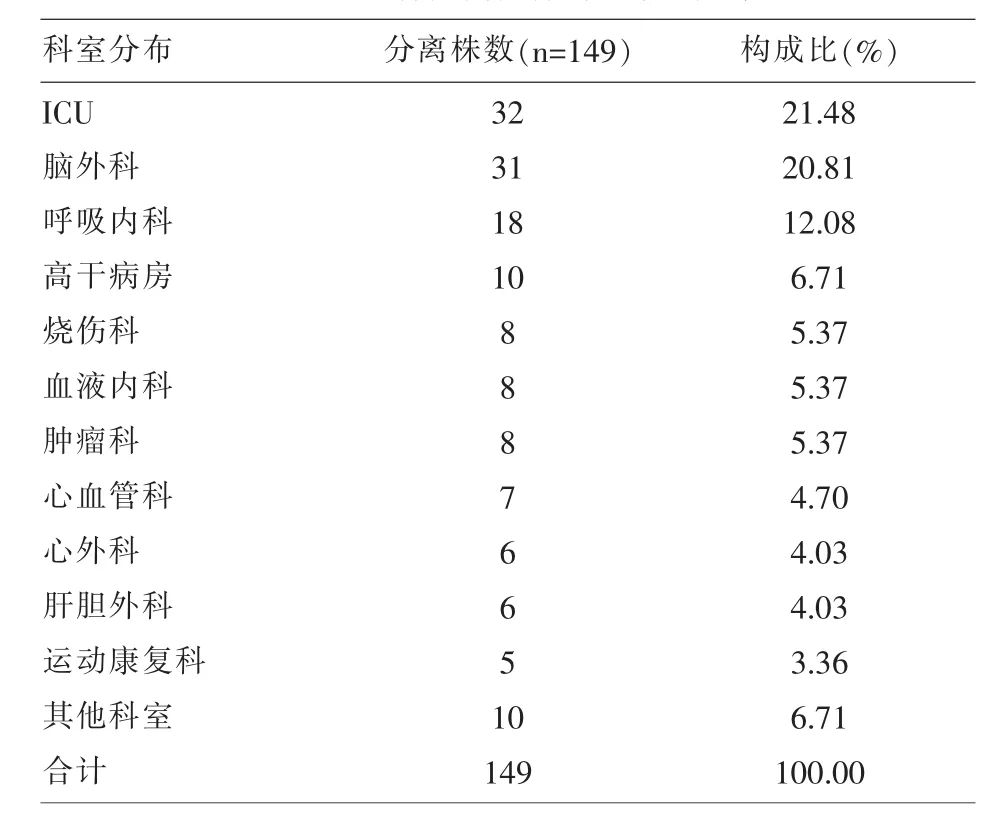
表2 149株分离菌株科室来源分布

表3 革兰阴性菌对24种抗菌药物的耐药性(%)
2.3 对常见抗生素的耐药性情况 149株鲍曼不动杆菌对24种常见抗生素耐药情况如下表3,对氨基糖苷类如阿米卡星、庆大霉素的耐药率分别为67.79%、86.58%;对青霉素类均成高度耐药,对氨苄西林的耐药率高达100%以上;而青霉素类合并β-内酰胺酶抑制剂复合制剂,氨苄西林/舒巴坦、哌拉西林/他唑巴坦的耐药率也高达84.56%;而对碳青霉烯类的美洛培南、亚胺培南的耐药率分别为83.89%、83.89%;对头孢类的耐药率均呈中高度,如对一代头孢头孢唑林100%耐药,对三代头孢头孢噻肟、头孢他啶、头孢唑林的耐药分别为:85.23%、84.56%、100%;四代头孢吡肟的耐药率也高达84.56%;对四环素类素的耐药率为85.23%,对喹诺酮类的环丙沙星、莫西沙星、左旋氧氟沙星的耐药率均为84.56%,对多粘菌素100%敏感。
3 讨论
3.1 现状分析 鲍曼不动杆菌是一种非发酵型的革兰阴性菌,对湿热、紫外线化学消毒剂有很强的抵抗力及环境适应能力,广泛存在于自然界环境及人体,是近年来医院内感染常见的致病菌之一,引起人体呼吸道感染、泌尿系统感染及血流感染;而其强大的获得性耐药能力使得其攀升为院内多重耐药、广泛耐药、全耐药的重要致病菌而引起广泛关注。本院2017年分离出149株病原菌鲍曼不动杆菌,分离标本主要来自痰液(63.76%)、尿液(10.07%)、分泌物(9.40%)、血液(8.05%)及其它(8.72%)。其中痰液标本作为鲍曼不动杆菌的主要分离来源,表明住院患者仍然以呼吸道感染为主,其原因可能在于分离来源较高的ICU、脑外科、呼吸内科患者免疫功能低下及临床进行各种侵入性操作以及预防性使用广谱抗生素,更易导致呼吸道感染的发生[3]。本次结果显示149株鲍曼不动杆菌对24种常见抗生素呈广泛耐药,对氨基糖苷类如阿米卡星、庆大霉素的耐药率分别为67.79%、86.58%;对青霉素类均成高度耐药;并且对青霉素合并β-内酰胺酶抑制剂如氨苄西林/舒巴坦、哌拉西林/他唑巴坦的耐药率也高达84.56%;而对碳青霉烯类的美洛培南、亚胺培南的耐药率分别为83.89%、83.89%;对头孢类的耐药率均呈中高度,如头孢唑林100%,对三代头孢头孢噻肟、头孢他啶、头孢唑林的耐药分别为85.23%、84.56%、100%及四代头孢吡肟的耐药率也高达84.56%;对四环素类的耐药率为85.23%,对喹诺酮类的环丙沙星、莫西沙星、左旋氧氟沙星的耐药率均为84.56%,对多粘菌素100%敏感。结果显示鲍曼不动杆菌对传统常用抗生素碳青霉烯类、β-内酰胺类、喹诺酮类、氨基糖苷类等呈高度耐药,跟其他文献报道一致[4-6]。原因可能与在治疗过程中多经验性选择此类药物而使得耐药菌株增多。本次调查结果建议临床对非多重耐药菌仍然选用β内酰胺类等抗生素药物或者两类联合用药[7],多重耐药菌株选用氨基糖苷类联合青霉素类或氟喹诺酮类;而对于泛耐药菌株感染采用三联用药或者多粘菌素治疗[8]。
3.2 耐药原因分析 ⑴对碳青霉烯类抗菌药物的耐药机制主要包括[6]:碳青霉烯酶的产生、外膜孔蛋白的改变、外排泵的活性增强、青霉素蛋白结合位点的改变等机制的单独或协同作用;⑵对β-内酰胺类抗菌药物的耐药机制[9,10]:产生水解酶以及水解或者非水解的方式破坏抗菌药物β-内酰胺环、改变青霉素结合蛋白使抗菌药物失活、改变自身结构及孔蛋白数量使膜对药物通透性下降、外排泵活性增强使菌体内药物浓度下降;⑶对氨基糖苷类的耐药机制[9,10]:产生氨基糖苷修饰酶使药物结合力下降;⑷对喹诺酮类药物耐药机制[10,11]:耐药决定族的突变对DNA螺旋酶的修饰、外排泵系统活性增强;⑸对四环素类的耐药机制[10,11]:外排泵的活性增强及细菌核糖体保护;⑹多粘菌素类耐药机制[12,13]:脂多糖的酸化、酰化的变异等。⑺产生细菌生物膜形成耐药机制[12,13]:菌毛形成、表面蛋白形成粘附、形成生物膜群体感应分子等。目前对耐药机制的研究局限在结构层面,需更进一步研究具体的耐药机制,减少抗菌药物的选择压力。
3.3 应对策略 鲍曼不动杆菌分离株的耐药率呈上升趋势,多重耐药菌的出现增加了患者死亡率的风险。防止耐药菌的传播,可采取以下措施:⑴切实做好物体表面的消毒与管理,医护人员手卫生的管理,严格无菌技术操作,做好定期监测;⑵对于多重耐药菌感染的患者的治疗设备尽量单人单用避免交叉感染;⑶针对泛耐药的患者实施联合敏感药物治疗以及加强对新型抗菌药物的研发;⑷加强长期动态监测科室致病菌及其变化,采取干预措施指导临床合理使用抗菌药物,避免预防性滥用。
