关节假体置换术在髋关节周围骨折中的应用及对骨折愈合与患肢疼痛的影响*
2018-11-26赵亮亮李利夫袁京伟李永恒吴卫国王冰
赵亮亮 李利夫 袁京伟 李永恒 吴卫国 王冰
(1.北京市丰台中西医结合医院骨科,北京 100072;2.北京工业大学校医院骨科,北京 100022; 3.北京医科大学第一附属医院骨科,北京 100021)
髋关节周围骨折是临床上较难处理的四肢骨折类型,多发生于老年人。以前临床上常采用动力髋螺钉内固定术给予髋关节周围骨折患者进行治疗,但动力髋螺钉内固定术的治疗效果不佳,且术后易并发各种并发症[1-2]。随着医疗技术进一步发展,近年临床上已逐步采用关节假体置换术对髋关节周围骨折患者进行治疗,取得了较好的治疗效果[3-4],但国内鲜有此类技术的全面报道。本研究将关节假体置换术运用到髋关节周围骨折患者的治疗中,并观察其治疗效果、术后并发症及对骨折愈合与患肢疼痛的影响,现将结果报告如下。
1 资料与方法
1.1 一般资料 选取2015年6月~2016年10月北京市丰台中西医结合医院收治的96例髋关节周围骨折患者,随机分为实验组和对照组,每组48例。实验组中男性31例,女性17例,年龄65~72岁,平均(67.2±3.8)岁;骨折类型(IIA/IIB/III)分别为12/22/14例,受伤后至手术平均时间为(5.6±2.1)d。对照组中男性32例,女性16例,年龄64~73岁,平均(67.4±3.6)岁,骨折类型(IIA/IIB/III)分别为13/21/14例,受伤后至手术平均时间为(5.7±1.9)d。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。纳入标准[5]:患者均符合髋关节周围骨折的诊断标准,且为新鲜型髋关节周围骨折。排除标准:未签署患者知情同意书者;骨折属于不愈合性、陈旧性者。
1.2 治疗方法 实验组:采用关节假体行人工关节置换术治疗。患者行连续硬膜外麻醉,取平卧位并将患侧臀部垫高,行前外侧切口,以股骨大转子为中心,做一个略呈弧形的长约12cm的切口,随后切除股骨头,并将髋关节脱位,然后在股骨小转子上方的1.0~1.5cm处位置截断股骨颈并切断股圆韧带及周围关节囊,将股骨头取出。通过保留、反复磨锉等方式处理髋臼后,将髋臼假体植入合适的位置并将其固定;随后对股骨进行扩髓处理后,将股骨假体植入合适的位置,然后将关节对合后缝合关节囊,最后将切口关闭。手术操作过程中采用C型臂X线机进行全程监测。对照组:采用传统的动力髋螺钉内固定术对髋骨周围骨折患者进行治疗。麻醉方式同实验组,患者取仰卧位,随后将其双下肢固定在骨科牵引手术床上,首先通过术前X线片检查结果分析患者的骨折移位方向,对患者进行复位,复位过程中注意纠正骨折前后成角移位,复位后使患肢处于牵引状态下对其进行外展、内旋固定,而后在C型臂X线机引导下,经皮将加压螺钉置入股骨颈内,随后在患者的双下肢处于牵引状态下,采取髋关节外侧6.0cm左右皮肤处作手术切口,在股骨外侧骨质部的位置切开骨膜,根据复位骨折X线片中显示的骨折线长短,视情况选择合适的套筒钢板置于股骨外侧,然后结扎出血点,待伤口闭合后加压包扎。
1.3 观察指标及检测方法 ①治疗前后血清指标:两组患者均接受治疗1个月后,采集其外周静脉血5ml,将其常规分离得到血清后于低温环境中保存待检。通过酶联免疫吸附法检测患者血清中骨代谢分子[I型胶原氨基端前肽(Type I collagen N-terminal propeptide,PINP)、I型胶原羧基端前肽(Carboxy terminal propeptide of type I collagen,PICP)、抗酒石酸酸性磷酸酶5b(Tartrate Acid Phosphatase 5b,TRAP5b)、组织蛋白酶K(Cathepsin K,GatK)]、骨细胞因子[骨形态发生蛋白(Bone morphogenetic protein,BMP)、转化生长因子-β(Transforming growth factor beta,TGF-β)、成纤维细胞生长因子(Fibroblast growth factor,FGF)、I型胰岛素样生长因子(Type I insulin-like growth factor,IGF-I)、II型胰岛素样生长因子(Type II insulin-like growth factor,IGF-II)]及血清疼痛介质[P物质(Substance P,SP)和降钙素基因相关肽(Calcitonin gene-related peptide,CGRP)]的含量,相关酶联免疫吸附试剂盒及试剂由上海蜜骏生物科技有限公司提供。②分别于治疗前及治疗后3、6个月采取髋关节评分量表(Harris评分)及Lysholm膝关节评分量表(LKSS评分)对患者髋关节及膝关节功能进行评估[6]。③术后对所有患者进行为期6个月的随访,观察其术后并发症的发生情况。

2 结果
2.1 两组患者手术前后血清骨代谢分子及骨细胞因子含量比较 治疗前,两组血清中骨代谢分子(PINP、PICP、TRAP5b及GatK)含量均无明显差异(P>0.05);实验组患者术后1个月时,血清PINP、PICP含量明显高于对照组,而TRAP5b、GatK含量明显低于对照组,组间差异显著(均P<0.05),见表1。
2.2 两组患者手术前后血清骨细胞因子含量比较 治疗前,两组血清骨细胞因子(BMP、TGF-β、FGF、IGF-I及IGF-II)含量均无明显差异(P>0.05);术后1个月时,实验组患者血清骨细胞因子(BMP、TGF-β、FGF、IGF-I及IGF-II)含量明显高于对照组,组间差异显著(P<0.05),见表2。
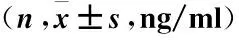
表1 两组患者手术前后血清中骨代谢分子含量比较Table 1 Comparison of serum bone metabolic molecules between the two groups after the treatment
注:与治疗前比较,①P<0.05
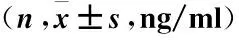
表2 两组患者手术前后血清骨细胞因子含量比较Table 2 Comparison of serum cytokine content between the two groups after the treatment
注:与治疗前比较,①P<0.05
2.3 两组患者手术前后血清疼痛介质(SP、CGRP)含量比较 两组术前SP和CGRP含量无明显差异(P>0.05);治疗后两组患者SP和CGRP均明显下降,且实验组较对照组下降显著[(3.27±0.42)vs(4.43±0.52)、(7.01±1.02)vs(12.11±1.22)],组间差异显著(P<0.05),见表3。
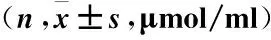
表3 两组患者手术前后血清SP、CGRP含量比较Table 3 Comparison of serum pain media content(SP、CGRP) between two groups before and after the treatment
注:与治疗前比较,①P<0.05
2.4 两组患者手术前后关节功能评分比较 治疗前,两组患者关节功能评分比较,差异无统计学意义(P>0.05);治疗3、6个月后,两组患者Harris评分、LKSS评分均明显提高,且实验组较对照组提高显著,(P<0.05),见表4。
2.5 两组患者术后并发症比较 治疗后,实验组术后并发症发生率(10.42%)明显低于对照组(27.08%),组间差异显著(P<0.05),见表5。
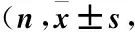
表4 两组患者手术前后关节功能评分比较分)Table 4 Comparison of joint function score(Harris score and LKSS score) between two groups before and after the treatment
注:与手术前比较,①P<0.05
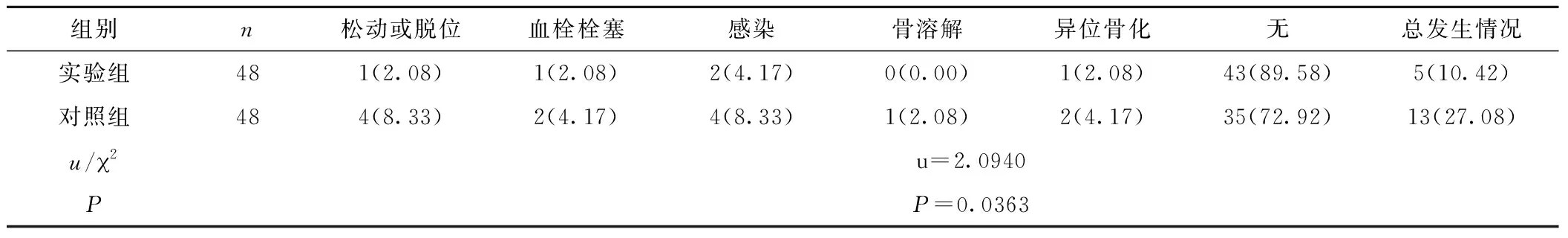
表5 两组患者术后并发症比较[n×(10-2)]Table 5 Comparison of postoperative complications between two groups
3 讨论
髋关节周围骨折通常是由于意外跌伤或者交通事故导致的,多发生于老年人。临床上一般采取动力髋螺钉内固定术、人工关节置换术等手术方法对髋关节周围骨折患者进行治疗[6-7]。传统的髋关节周围骨折治疗方法即动力髋螺钉内固定术是通过将动力螺钉置于股骨颈内进行滑动加压,再通过侧方套筒的钢板进行固定,从而使得股骨颈和股骨干固定为一个整体,能够有效地防止髋内翻。这样的治疗法虽然操作简便,但固定较牢靠,同时又具有加压及滑动双重功能等优点,但也可能导致患者出现出血多、损伤扩大及各种术后并发症等情况[8]。近年来,随着医学的进一步发展,髋关节假体得到了不断改进和完善,关节假体置换术在髋关节周围骨折的治疗中得到了越来越多的应用[9-10]。关节假体置换术主要是采用陶瓷、高分子聚乙烯、金属等性能安全的材料,模仿着人体的髋关节形态、结构及功能制成关节假体,再通过外科技术将其置入人体内来取代发生损伤的关节,模拟其关节功能并缓解患者的关节疼痛症状,在治疗髋关节周围骨折方面疗效显著,术后关节功能恢复较好,并发症发生率较低,弥补了传统的动力髋螺钉内固定术的不足。本次研究中,采取关节假体置换术给予髋关节周围骨折患者治疗后,其关节功能评分(Harris评分及LKSS评分)均明显高于采取传统的动力髋螺钉内固定术治疗的患者,这与国内其他相关的研究结果基本一致。
国内外相关研究显示,在骨折愈合方面,促进骨折愈合的重要因素是骨代谢的平衡,即成骨细胞的成骨作用及破骨细胞的破骨作用间的动态平衡[11-12]。骨代谢标志分子(PINP、PICP、TRAP5b及GatK)及影响成骨细胞与破骨细胞活力的多种骨细胞因子(BMP、TGF-β、FGF、IGF-I及IGF-II)在血清中的水平能在一定程度上反映骨折的愈合程度[13]。PINP及PICP属于成骨细胞在合成I型胶原过程中产生的两种终产物,在血清中PINP及PICP的含量在一定程度上能够反映成骨细胞的增殖及成骨活力[14];破骨细胞介导骨胶原的降解作用过程中分泌的TRAP5b及CatK,其在血清中的含量一定程度上反映出骨吸收的程度[15]。本研究通过检测分析患者治疗后血清中骨代谢标志分子的含量可知,接受关节假体置换术治疗后的患者血清中PINP、PICP含量明显高于接受传统动力髋螺钉内固定术治疗的患者,TRAP5b、GatK的含量明显低于接受传统的动力髋螺钉内固定术治疗的患者。此研究结果充分表明,关节假体置换术治疗后患者的骨代谢情况优于传统的动力髋螺钉内固定术治疗的患者。有研究显示[16-17],BMP属于一种疏水性酸性多肽,是由骨祖细胞、成骨细胞、软骨细胞合成及释放的,能够起到促进成骨细胞分化及骨基质形成,进而促进骨折愈合的作用。TGF-β也具有与BMP类似的作用,能够起到诱导成骨细胞分化成熟及趋化移动的作用,同时还能够促进纤维连接蛋白及胶原纤维的合成、释放,最终起到促进骨折愈合的作用。FGF是一种来源于骨祖细胞的丝裂原,而IGF-I和IGF-II则是来源于多种组织中的细胞分裂原,FGF、IGF-I、IGF-II具有类似的作用,均能起到促进骨祖细胞的增殖、游走及分化的重要作用,最终达到促进骨折愈合的效果。本研究通过检测分析患者治疗后血清中骨细胞因子的含量可知,接受关节假体置换术治疗后的患者血清中BMP、TGF-β、FGF、IGF-I、IGF-II的含量明显高于接受传统的动力髋螺钉内固定术治疗的患者。这样的研究结果说明,接受关节假体置换术治疗后的患者血清中骨细胞因子的含量明显高于接受传统的动力髋螺钉内固定术治疗的患者。而大量国内外研究显示[18-19],患者血清中较高的骨细胞因子含量能够起到增强成骨细胞活力并促进成骨细胞的增值分化作用,同时抑制破骨细胞活力及其分泌的相关物质对骨的溶解作用,从而为术后患者的骨折愈合创造一个较为有利的局部微环境,最终起到促进骨折愈合的效果。另有研究显示[20-21],SP与CGRP都属于介导机体感受疼痛的关键性递质,SP通过增强脊髓后角神经元及初级传入神经末梢的兴奋性,从而导致痛觉感受阈值降低,进而增强机体的疼痛感;CGRP既具有促进神经冲动产生的作用,同时也能通过抑制机体对SP的降解作用,从而产生增强SP引起的疼痛效应的作用。本研究通过检测分析患者治疗后其血清中上述疼痛介质(SP、CGRP)含量的结果显示,两组患者在接受手术治疗后当天血清中SP、CGRP的含量无明显差异;在术后1个月时,接受关节假体置换术治疗后的患者血清中疼痛介质的含量明显低于接受传统的动力髋螺钉内固定术治疗的患者,这在一定程度上说明了关节假体置换术以及动力髋螺钉内固定术的手术操作过程中对患者所造成的创伤程度是处于同等水平的,但是在接下来患者的术后骨折愈合的过程中,关节假体置换术后所遗留的疼痛程度明显低于动力髋螺钉内固定术。另外,本研究还对患者术后进行了随访,以观察分析患者的术后并发症情况,可以看出关节假体置换术所引起的术后并发症发生率明显低于动力髋螺钉内固定术。
4 结论
本研究结果表明,关节假体置换术在用于髋关节周围骨折的治疗中具有明显的优越性,在促进骨折愈合及减少患者疼痛方面具有良好的效果,同时具有术后并发症发生率较低的优点,值得临床推广运用。
