慢性牙周炎患者种植修复后的临床疗效研究*
2018-11-26雷飞倪菁陶永炜姜庆生范晶蔡卜磊
雷飞 倪菁 陶永炜 姜庆生 范晶 蔡卜磊
(1.西安医学院第二附属医院口腔科,陕西 西安 710038;2. 西安医学院临床医学院,陕西 西安 710021; 3.西安交通大学口腔医院颌面外科,陕西 西安 710049;4. 第四军医大学口腔医院颌面外科,陕西 西安 710032)
牙周炎是病因复杂的慢性炎症性疾病。据统计,我国牙周炎的患病率高达80%~98%,是导致成年人牙齿缺失的重要原因,不仅影响咀嚼功能,也严重影响人类健康[1]。种植义齿被称为人类的第三副牙齿,具有美观、舒适、无需磨改邻牙等优点,存留率较高,日益成为修复牙列缺失的主要方法。然而种植义齿与天然牙在解剖结构上有很大区别,周围软组织防御屏障较为脆弱,一旦发生炎症,容易发生骨吸收,导致义齿松动脱落,种植失败[2-3]。研究证实,牙周炎是导致种植体失败的最大风险因素,牙周炎患者患种植体周围炎的风险更高,更容易出现骨吸收现象,种植失败的风险更大[4]。但也有学者认为,牙周炎本身与种植体周围炎症之间无直接相关关系[5]。近年关于牙周炎与种植义齿之间的关系研究仍是临床研究的焦点。种植体周围龈沟液是体内渗出的唯一液体,对龈沟液进行定性定量分析有助于评价种植体周围健康状况。本研究通过探讨慢性牙周炎患者种植修复后龈沟液中的炎性细胞因子及氧化应激指标变化,从临床指标和分子免疫、氧化应激角度探讨慢性牙周炎与种植体周围炎的关系。
1 资料与方法
1.1 一般资料 选择2014年2月~2016年11月西安医学院第二附属医院口腔科收治的牙列缺损并接受义齿种植的患者80例,其中男性50例,女性30例;年龄25~55岁,平均(43.2±4.8)岁;共植入113颗Dentium Superline种植体,前牙23颗,后牙90颗,均为固定义齿修复,固定及就位良好,无咬合干扰。纳入标准:①满足种植体适应证。②种植体初期稳定性良好。③采用粘接型PFM修复体,边缘密合、就位、固定均良好。排除标准:①患有糖尿病、高血压、心绞痛等全身系统性疾病。②吸烟或酗酒。③妊娠期或哺乳期妇女。④患有精神疾病。⑤有夜磨牙现象。⑥种植区骨组织存在炎症。⑦30 d内服用过抗生素或非甾体类药物。
1.2 分组 将术前患有慢性牙周炎的40例患者设为慢性牙周炎组;术前检查牙周健康者40例设为健康对照组。两组一般资料差异无统计学意义(P>0.05),具有可比性,见表1。
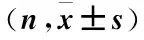
表1 两组一般资料比较Table 1 Clinical data of the two groups
1.3 方法
1.3.1 种植体存留率计算 两组患者固定义齿修复完成后第1、3、6、12个月进行复诊,记录种植修复后1年种植体的松动脱落数量(包括自行脱落、手术拔除),计算1年种植体的存留率。
1.3.2 临床指标记录方法及标准 拍摄根尖片检测种植体边缘牙槽骨吸收量(MBL),记录探诊深度(PD)、改良菌斑指数(mPLI)、改良龈沟出血指数(mSBI)。①mPLI记录方法:检测种植体的6个牙面龈缘菌斑,0=无菌斑,1=经探诊轻划可发现菌斑,2=肉眼可见菌斑,3=肉眼可见大量菌斑。mPLI=指数之和/牙面数。②mSBI记录方法:探诊探入种植体周围(近中、远中、颊侧、舌侧)龈缘下1 mm,平行滑动,观察是否出血,0=无出血,1=散在点状出血,2=龈沟内有出血,3=重度出血或自发出血,mSBI=指数之和/4。③MBL测量方法:平行光照法拍摄定位牙根尖片,经DFW软件进行测量,重复测量3次后取平均值。④PD记录方法:探诊探查种植体,记录龈缘至牙周袋深度。
1.3.3 龈沟液中相关指标测定 使用滤纸条进行龈沟液采集,采集后离心,取龈沟液-70℃冰箱保存待测。ELISA法检测龈沟液中白介素-1β(IL-1β)、白介素-6(IL-6)、超氧化物歧化酶(SOD)、谷胱甘肽过氧化酶(GP-x)及丙二醛(MDA)水平。各检测指标的Elisa检测试剂盒均购自上海酶联生物科技有限公司。

2 结果
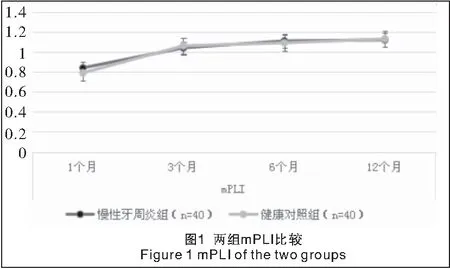
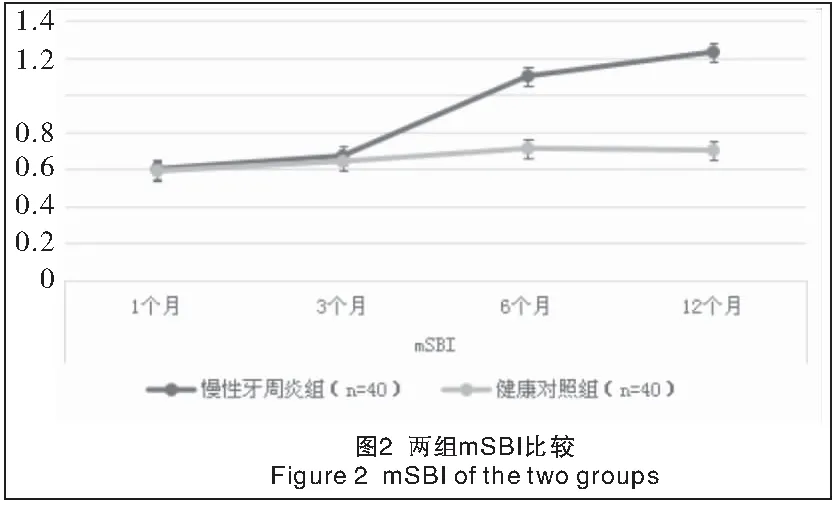
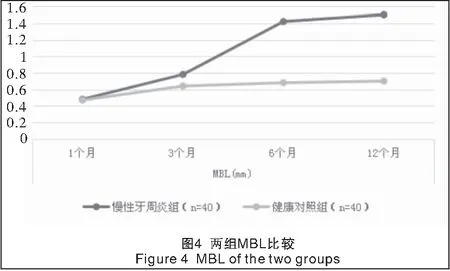
2.1 两组种植修复后各时点mPLI、mSBI、MBL、PD比较 单因素方差分析显示,两组各时点间mPLI、mSBI、MBL、PD差异均有统计学意义(P<0.05或P<0.01)。两组种植修复后,随时间的延长,mPLI呈升高趋势,不同观察时点组间差异均有统计学意义(P<0.01);但两组mPLI差异无统计学意义(P>0.05),见表2、图1。两组种植修复后,随时间的延长,mSBI呈升高趋势,不同时点组间差异均有统计学意义(P<0.01);在种植修复后6、12个月时,慢性牙周炎组mSBI均明显高于健康对照组(P<0.01),而1、3个月时mSBI差异无统计学意义(P>0.05),见表2、图2。两组种植修复后,随时间的延长,PD呈明显增加趋势,不同时点组间差异均有统计学意义(P<0.01);在种植修复后3、6、12个月时,慢性牙周炎组PD均明显大于健康对照组,差异有统计学意义(P<0.01),而种植修复后1个月时,PD差异无统计学意义(P>0.05),见表2、图3。两组种植修复后,随时间的延长,MBL呈明显升高趋势,不同时点组间差异均有统计学意义(P<0.01);在种植修复后3、6、12个月时,慢性牙周炎组MBL均明显高于健康对照组,差异有统计学意义(P<0.01),而1个月时MBL差异无统计学意义(P>0.05),见表2、图4。

表2 两组种植修复后各时点mPLI、mSBI、MBL、PD比较Table 2 The mPLI, mSBI, MBL, PD of the two groups after teeth implant surgery
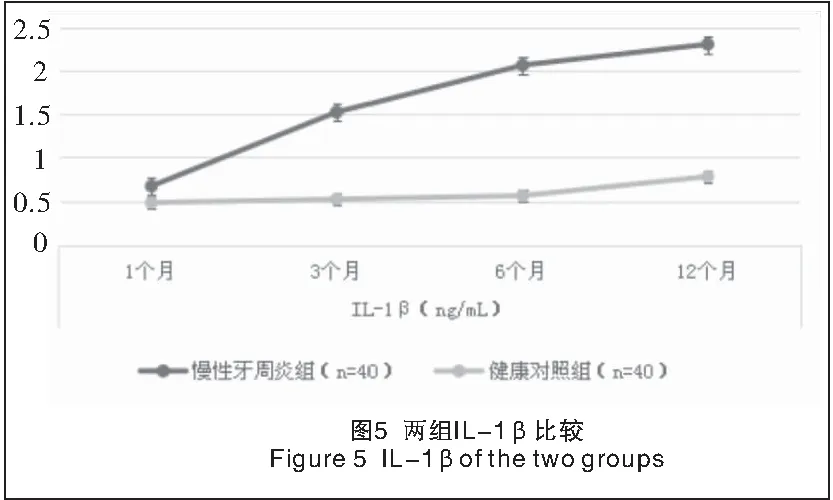
2.2 两组种植修复后龈沟液中IL-1β、IL-6水平比较 单因素方差分析结果显示,两组各时点间IL-1β、IL-6水平差异有统计学意义(P<0.05或P<0.01)。两组种植修复后,随时间的延长,龈沟液中IL-1β、IL-6水平均逐渐增加,组间差异有统计学意义(P<0.05或P<0.01)。种植修复后各时点慢性牙周炎组龈沟液中IL-1β、IL-6水平均明显高于健康对照组,组间差异有统计学意义(P<0.01),见表3及图5、6。
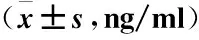
表3 两组种植修复后龈沟液中IL-1β、IL-6含量比较Table 3 The IL-1β, IL-6 level in gingival fluid of the two groups after teeth implant surgery
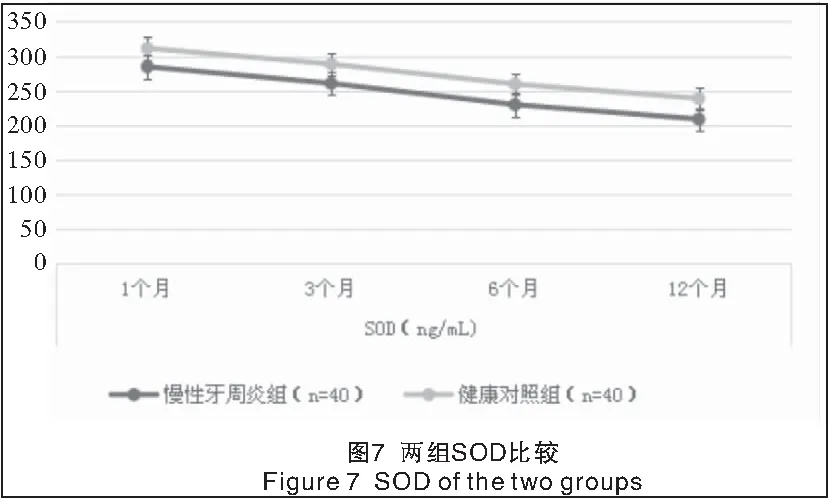
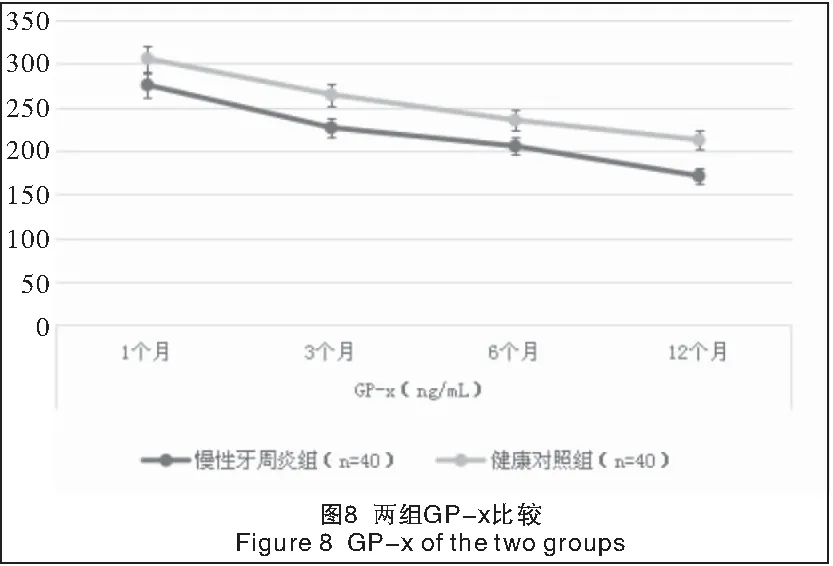
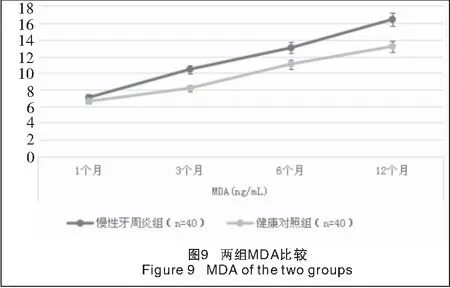
2.3 两组种植修复后龈沟液中SOD、GP-x、MDA水平比较 单因素方差分析结果显示,两组各时点间SOD、GP-x、MDA水平差异有统计学意义(P<0.01)。两组种植修复后,随时间的延长,龈沟液中SOD、GP-x水平呈逐渐降低趋势,而MDA水平呈逐渐升高趋势,不同时点组间差异均有统计学意义(P<0.01)。慢性牙周炎组种植修复后各时点龈沟液中SOD、GP-x水平均明显低于健康对照组,而MDA水平明显高于健康对照组,组间差异均有统计学意义(P<0.01),见表4及图7~9。
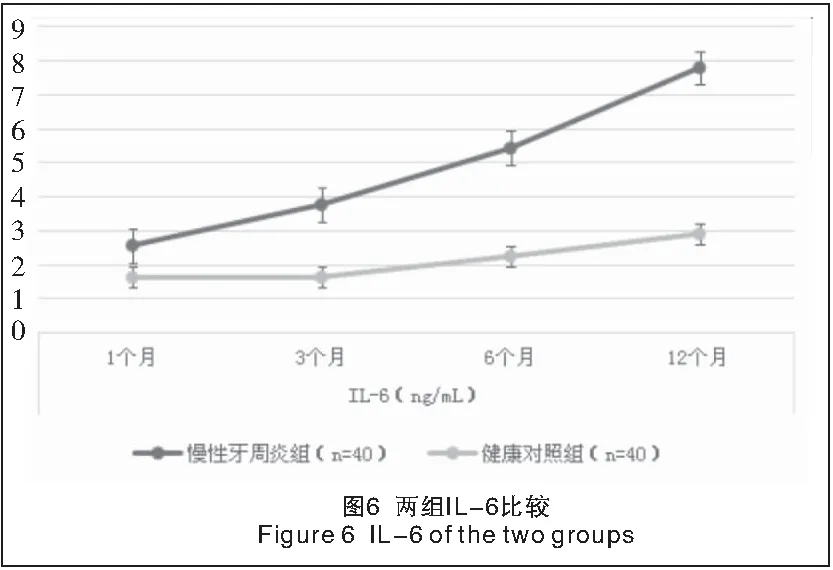
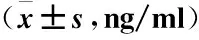
表4 两组种植修复后龈沟液中SOD、GP-x、MDA水平比较Table 4 The SOD, GP-x, MDA levels in gingival fluid of the two groups after teeth implant surgery
2.4 种植体1年存留率 经种植修复后1、3、6、12个月复查,入组患者种植义齿功能良好,无自觉症状,观察1年,均无失访病例,存留率100%。
3 讨论
研究表明,同时有自然牙齿和种植义齿的患者,牙龈下致病菌可能转移至种植牙,导致种植体周围组织感染。 然而种植体周围组织炎症能否增加义齿种植失败的风险,是临床研究的热点。Hickin等[6]对种植义齿患者进行了5年回访发现,慢性牙周炎患者种植义齿的存留率为95.4%。Ashouri等[7]在研究中也证实,慢性牙周炎患者种植义齿的3年存留率为100%。本研究发现,慢性牙周炎组及对照组种植义齿的1年存留率均为100%,提示在短期内慢性牙周炎患者进行义齿种植也可获得良好的临床疗效。
牙菌斑是促进种植体周围感染的始动因素。研究证实,口腔卫生不良的人群更易发生菌斑聚集;无菌斑的患者,龈沟液含量极少,当菌斑附着变多时,龈沟液含量相应变多[8]。因此,PLI能够反映自然牙齿及义齿周围的菌斑附着程度,是常见的衡量口腔健康状况的重要临床指标[9]。当种植体周围发生炎症反应时,会产生水肿、充血、探诊出血等典型症状,SBI通过对探诊时种植体周围的出血状况进行评价,认为是检测种植体周围组织炎症状况的重要指标[10]。牙槽骨吸收是牙周炎的一个重要病理变化,由于牙槽骨的吸收,使牙齿的支持组织丧失,牙齿逐渐松动,最终脱落或拔除[11]。MBL是衡量牙槽骨吸收的重要指标,也是衡量种植体周围炎症的参考指标[12]。PD是使用专用的牙周探针所测得的龈袋或牙周袋的深度,即龈缘至袋底或龈沟底的距离,是重要的牙周临床指标[13]。
本研究发现,两组种植修复后,随着时间的延长,mPLI、mSBI、PD、MBL均呈升高趋势,可见种植义齿本身对义齿周围炎症有一定的影响。通过比较慢性牙周炎组和对照组mPLI、mSBI、PD、MBL发现,在术后不同观察时间,慢性牙周炎组mSBI、PD、MBL值均明显高于健康对照组(P<0.05),证实慢性牙周炎患者进行义齿种植后,义齿周围炎症状况及骨吸收情况较健康人群更加明显。
研究证实,龈沟液中含有多种重要免疫活性物质,与种植体周围炎症状况密切相关,龈沟液中炎性细胞因子可以作为种植体周围炎症状况的早期诊断参考指标[14]。IL-1β是IL-1的存在形式之一,是机体内的致炎细胞因子,在免疫应答和组织修复中发挥关键作用[15]。Ben-Shoshan等[16]通过实验结果发现,龈沟液中IL-1β的含量水平与种植义齿周围骨吸收的程度有一定的相关性。IL-6也为机体重要炎症指标,能够衡量机体或局部组织的炎症状态[17]。本研究发现,无论是慢性牙周炎组还是健康对照组,实施种植修复术后,随着时间的进展,龈沟液中IL-1β、IL-6水平均逐渐增加,证实种植修复术本身能够造成手术部位炎症反应的发生。进一步比较种植修复后各时间点两组龈沟液中IL-1β、IL-6水平发现,慢性牙周炎组龈沟液中IL-1β、IL-6水平均明显高于健康对照组(P<0.05),提示术前存在慢性牙周炎的患者,进行种植修复后的炎症状态较健康人群更为明显,提示IL-1β和IL-6在种植体周围炎症的早期监测方面较为敏感。
SOD能够催化生物体内超氧阴离子自由基歧化反应,保护机体细胞免受损害。GP-x能够消除机体抗氧化酶,阻断氧自由基对机体的损伤。SOD及GP-x均在机体抗氧化系统中扮演重要角色。当机体或局部组织发生炎症时,氧自由基产生过多,此时机体内SOD、GP-x因发挥清除机体过多氧自由基的作用而水平降低[18]。MDA是反应机体内脂质过氧化程度及细胞损伤程度的重要指标,当机体受到创伤、炎症等刺激后,可发生MDA水平增加的现象[19-20]。本研究发现,两组种植修复后,随着时间的延长,龈沟液中SOD、GP-x水平呈逐渐降低趋势,而MDA水平呈逐渐升高趋势,证实通过检测龈沟液中SOD、GP-x、MDA水平可以对牙周的炎症程度进行客观地评价。本研究还发现,慢性牙周炎组种植修复后各时间点龈沟液中SOD、GP-x水平均明显低于健康对照组,而MDA水平明显高于健康对照组,证实了慢性牙周炎患者实施义齿种植修复后牙周的炎症状态较正常人群更为严重。
4 结论
本研究结果显示,慢性牙周炎患者接受义齿种植短期内疗效可靠,但出现边缘骨吸收现象较为明显,种植体周围局部微环境存在炎症反应及氧化应激现象的倾向程度更大。因此,慢性牙周炎患者进行种植义齿修复后应注重义齿的清洁和维护。
