经阴道超声诊断胚胎移植术后宫内外复合妊娠:60例分析
2018-11-21董虹美冉素真
张 玉,唐 静,董虹美,冉素真
(重庆市妇幼保健院超声科,重庆 401147)

表1 4例HP延迟诊断原因
复合妊娠(heterotopic pregnancy, HP)是指同时发生在2处或以上种植部位的妊娠,包括宫内外复合妊娠、双侧输卵管妊娠及输卵管合并卵巢妊娠等,其中宫内外复合妊娠最常见[1]。正常情况下女性一次月经周期只有1个卵泡发育成熟并排出卵子,自然妊娠时HP的发生率极低;随着辅助生殖技术的开展,HP的发生率逐渐增高。HP常发生在输卵管、子宫角、宫颈、剖宫产瘢痕处、残角子宫、卵巢及腹腔等处。经阴道超声(transvaginal sonography, TVS)可早期准确诊断HP,经及时干预后大部分宫内妊娠可获得满意的结局,但由于宫内妊娠干扰及宫外妊娠表现不典型,部分HP可能出现延迟诊断。本文回顾性分析60例胚胎移植(embryo transfer, ET)后HP患者的TVS检查和临床资料,并与手术结果对比,分析出现延迟诊断的原因,旨在提高早期诊断HP的能力。
1 资料与方法
1.1 一般资料 收集2016年9月—2017年12月于我院接受ET并经手术证实为HP的60例患者,均为宫内外HP,年龄23~39岁,平均(30.7±3.5)岁;术前均接受TVS检查及血清β人绒毛膜促性腺激素(β-human choionic gonadotophin, β-HCG)检测;临床表现为下腹疼痛34例,阴道出血27例,肛门坠胀4例,无症状17例。60例中,25例为初产妇,20例孕1产0,8例孕2产0,2例孕3产0,2例孕4产0,孕2产1、孕3产1、孕5产1各1例;原发性不孕25例,继发性不孕35例;20例既往有异位妊娠病史,15例曾接受输卵管切除术或结扎术。
1.2 仪器与方法 对无临床症状患者分别于ET术后28、35、42天常规进行TVS检查,对有阴道出血、腹痛或肛门坠胀等症状患者于症状出现时行超声检查。超声检查时仔细扫查子宫及双侧附件,记录子宫位置、大小,孕囊位置、大小、形态、透声情况及卵黄囊情况、胚芽大小、原始心管搏动等;观察双侧卵巢位置、大小,双附件区有无异常回声及异常回声大小、形态、血流等情况,同时记录子宫直肠陷凹有无积液。
HP延迟诊断标准[2](满足其中1项):①ET后35天后才做出诊断;②行2次或2次以上超声检查,并发生HP破裂后才做出诊断。
1.3 统计学分析 采用SPSS 17.0统计分析软件。计量资料以±s表示。采用配对样本t检验比较宫内胚芽和宫外胚芽长度,P<0.05为差异有统计学意义。
2 结果
2.1 手术结果 宫外异位妊娠破裂型7例(7/60,11.67%),流产型18例(18/60,30.00%),未破裂型35例(35/60,58.33%);输卵管壶腹部妊娠37例(37/60,61.67%),输卵管间质部妊娠7例(7/60,11.67%),输卵管峡部妊娠3例(3/60,5.00%),输卵管伞端妊娠1例(1/60,1.67%),宫角妊娠4例(4/60,6.67%),卵巢妊娠2例(2/60,3.33%),输卵管妊娠具体部位不详6例(6/60,10.00%)。其中伴子宫肌瘤1例,阔韧带肌瘤1例,输卵管系膜囊肿3例,输卵管积液16例,盆腔粘连50例,盆腔子宫内膜异位症1例。
2.2 TVS诊断结果 60例患者TVS均明确诊断,诊断时间为ET后18~45天,平均(27.22±4.70)天;47例(47/60,78.33%)首次TVS检查即明确诊断,10例(10/60,16.67%)行2次TVS检查后确诊,行3次、4次、6次TVS检查后确诊者各1例。延迟诊断4例(4/60,6.67%),均为异位妊娠孕囊破裂后诊断,其中3例存在卵巢过度刺激综合征(ovarian hyperstimulation syndrome, OHSS),4例延迟诊断原因见表1。
2.3 超声表现 宫外异位妊娠表现为混合回声包块25例(25/60,41.67%);不均质稍高回声包块17例(17/60,28.33%);不均质中等回声包块1例(1/60,1.67%);孕囊样回声17例(17/60,28.33%),其中4例仅见卵黄囊、12例见卵黄囊及存活胚芽,1例见存活胚芽未见卵黄囊(图1~3)。异位妊娠胚芽直径0.2~1.1 cm,平均(0.31±0.25)cm。异位妊娠包块大小约1.0 cm×0.8 cm~8.0 cm×4.5 cm。
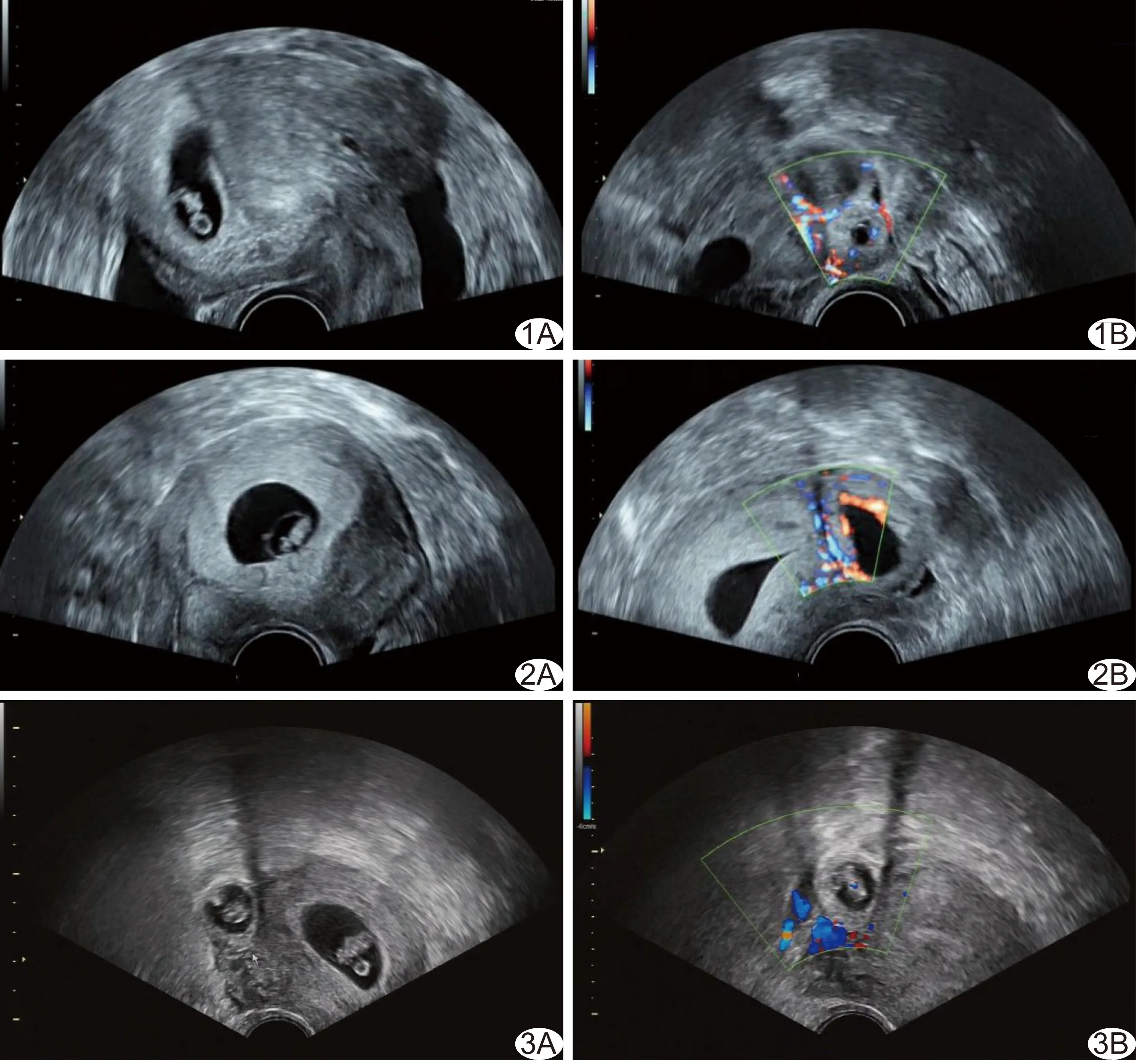
图1 患者29岁,HP 宫内(A)合并右侧卵巢(B)妊娠 图2 患者26岁,HP 宫内(A)合并左侧宫角(B)妊娠 图3 患者32岁,HP 宫内(A)合并右侧输卵管间质部(B)妊娠
宫内妊娠表现为类孕囊1例(1/60,1.67%);孕囊仅见卵黄囊10例(10/60,16.67%);孕囊见卵黄囊及胚芽49例(49/60,81.67%),均见原始心管搏动,胚芽直径0.2~1.6 cm,平均(0.42±0.38)cm。1例为宫内单绒毛膜双羊膜囊双胎妊娠,胚芽长度分别为0.3、0.4 cm,均见原始心管搏动。
宫外妊娠见卵黄囊及存活胚芽的12例宫内均见卵黄囊,其中11例宫内见存活胚芽。宫内胚芽长 (0.42±0.39)cm,宫外胚芽长(0.31±0.26)cm,差异有统计学意义(t=2.35,P=0.03)。
3 讨论
HP在自然妊娠中较少见,发生率为1/7 000~1/30 000。体外受精胚胎移植(in vitro fertilization-ET,IVF-ET)后,HP发生率接近1%[3],IVF-ET后OHSS中HP的发生率为1.65%~2.00%[4]。HP的发生与输卵管损伤、促排卵药物使用以及辅助生殖技术开展密切相关,既往异位妊娠病史及慢性盆腔炎是HP的危险因素[5]。HP的典型症状和体征为腹痛、阴道出血、腹膜刺激征以及子宫增大。本组60例患者主要以下腹疼痛及阴道出血为主,部分伴肛门坠胀感;破裂型HP伴明显的腹膜刺激征,因宫内合并宫外妊娠,所有患者子宫均有不同程度增大。
超声诊断HP具有重要意义,典型表现为宫内见妊娠囊及宫外见异常包块,其中未破裂型附件区可见孕囊,周边可见绒毛环绕的高回声,部分孕囊可见胚芽和胎血管搏动;流产型表现为不均质稍高回声团块,部分内部可见小圈样无回声区;破裂型附件区可见团状混合杂乱回声,稍高回声被血凝块包绕显示欠清,包块较大且形态不规则,盆腔内见大量积液,透声差。约80% HP发生在输卵管,与传统异位妊娠相似,其次是宫角、宫颈、剖宫产瘢痕部位等[6-7]。本组HP患者中,54例(54/60,90.00%)发生于输卵管,以壶腹部(37/60,61.67%)最常见。
Li等[8]报道,TVS检查诊断HP的敏感度和特异度分别为92.4%和100%,阳性预测值100%,阴性预测值99.9%。本组TVS诊断HP的准确率为100%(60/60),其中4例(4/60,6.67%)为延迟诊断。分析4例延迟诊断的原因,最主要为OHSS:①OHSS导致卵巢体积增大,遮挡对输卵管区域的观察;②合并盆腔积液时,盆腔情况复杂,因输卵管漂浮、位置高,远场结构显示不清;③卵巢上黄体囊肿壁厚,回声增强,透声差,与妊娠孕囊表现相似,卵巢妊娠或输卵管妊娠伴粘连时易与黄体囊肿相混淆[9]。此外,导致延迟诊断的原因还包括:①宫内妊娠使子宫增大,遮挡附件区,使之显示不佳;②ET后患者心理负担重且对疼痛敏感,不利于超声医师按压腹部排出肠道气体。
本组7例破裂型HP中,发生破裂时间最早的2例均为宫内合并输卵管间质部妊娠,分别于ET后20天和23天破裂。输卵管间质部和子宫角连续,相对输卵管其他部位,间质部肌层较厚,血供丰富,在常规异位妊娠中发生破裂时间较晚[10],然而本组合并输卵管间质部妊娠破裂发生时间最早,与单纯输卵管间质部妊娠相悖,可能在于宫内妊娠囊的存在使间质部肌层的韧性发生改变:间质部作为子宫和输卵管的连接处,肌层结构及血管情况易发生改变,从而形成薄弱区域;此外,输卵管间质部血流较丰富,该处胚胎生长发育较快。本研究中此类病例样本量较少,还需大样本量研究进一步证实。
延迟诊断导致宫外妊娠发生破裂的风险明显增加。本组7例宫外妊娠包块破裂患者中,4例延迟诊断,其中3例发生失血性休克。1例延迟诊断患者因OHSS腹胀明显共接受6次TVS检查,前3次检查时异位包块未长出,后2次因OHSS漏诊,直到最后包块破裂才得以诊断,手术结果为输卵管峡部妊娠破裂伴左卵巢破裂。治疗HP的主要目的是移除异位妊娠,维持宫内妊娠。研究[7,11]报道HP术后宫内胚胎流产率为30.7%~41.2%,宫外妊娠包块破裂导致的失血性休克可对宫内胎儿造成危害,母体大量失血,引起宫内胎儿缺血缺氧,导致胎儿流产或出生后脑损伤等并发症[12]。因此,早期诊断HP具有重要临床意义。
本组12例宫外妊娠可见孕囊、卵黄囊及有胎血管搏动的胚芽,其中11例宫内也见有胎血管搏动的胚芽;经统计学分析,宫内胚芽长度大于宫外胚芽,宫内胚芽发育优于宫外胚芽,可能有以下原因:①孕期子宫内膜增厚、腺体分泌旺盛、间质细胞蜕膜化以及血液供应丰富,子宫内膜容受性较高,有利于孕卵着床和发育[13];②ET后,胚胎随培养液进入输卵管,并滞留在宫外着床发育,因此晚于宫内妊娠;③胚胎质量差是ET后输卵管妊娠的危险因素[14],质量较差的胚胎更易在输卵管着床,同时相比宫内胚胎发育较差。
综上所述,TVS检查对诊断ET后宫内外HP具有重要价值,早期诊断对保留宫内胎儿意义重大。需对ET后患者密切随访,以降低误诊率及延迟诊断率;重视腹痛及阴道出血症状,加强对宫内外HP的认识,特别是对于伴OHSS的患者,应反复扫查附件区,注意区分妊娠孕囊和黄体囊肿。当附件区出现可疑异常回声需给予高度警惕,需重复多次超声检查,对比包块大小、盆腔积液量及积液透声情况,以提高HP的早期诊断率。
