产后康复治疗对改善盆底功能的影响价值分析
2018-11-17晋水红曾嘉璐
晋水红 曾嘉璐
广东省惠州市妇幼保健计划生育服务中心康复理疗科,广东惠州 516001
盆底功能障碍是女性较为常见的疾病,是因盆腔支持结构缺陷及退化、损伤、功能障碍引起的疾病,包括女性压力性尿失禁、盆腔器管脱垂、生殖道损伤等[1]。女性妊娠及分娩过程常引起机体内分泌紊乱,并导致盆底肌肉、软组织及结构发生损伤,是导致女性盆底功能障碍的重要因素,严重影响女性产后恢复状况及生活质量[2]。如何预防产妇产后盆底功能障碍发生是产妇产后康复治疗的重点内容。当前临床针对盆底功能障碍的治疗方式较多,本研究对2014年1月~2017年9月间45例产妇产后康复过程中实施了产后盆底康复治疗辅助干预,以了解产后盆底康复治疗对产妇盆底功能障碍的预防效果。现报道如下。
1 资料与方法
1.1 一般资料
选取2014年1月~2017年9月90例产妇实施研究观察,按照随机数字表法分为传统组(n=45)、干预组(n=45)。传统组产妇年龄21~40岁,平均(28.7±7.1)岁;孕周跨度37~41周,平均(39.2±1.3)岁;分娩方式:剖宫产20例,阴道分娩25例;干预组产妇年龄跨度21~40岁,平均(28.6±7.1)岁;孕周跨度37~41周,平均(39.3±1.3)周;分娩方式:剖宫产19例,阴道分娩26例。传统组与干预组产妇一般基线资料独立样本检测结果符合对比研究标准,差异无统计学意义(P>0.05)。医院伦理委员会批准研究内容。
纳入标准:存在不同程度盆底功能下降、阴道紧缩度下降,需实施产后康复治疗产妇;自愿签署知情同意书产妇。排除标准:存在严重产科合并症及并发症产妇;盆腔手术史及存在原发性盆腔疾病产妇;存在产后抑郁等相关产褥期并发症产妇;存在泌尿系统感染、阴道炎等相关疾病产妇;认知、精神、沟通、意识障碍产妇。
1.2 方法
传统组进行传统产后康复指导,向产妇介绍产后相关注意事项,如产后饮食知识、生活知识等,并给予产妇产后盆底康复训练指导,包括盆底康复训练和会阴肌力训练,指导产妇根据呼吸状况进行尿道、肛门、会阴肌肉收缩及放松等训练,吸气时收缩,呼气时放松,15~30 min/次,2~3次/d。并实施阴道哑铃训练,选择合适阴道哑铃,收缩盆底肌肉及阴道,夹紧阴道哑铃,根据实际恢复状况增加阴道哑铃重量、延长保持时间,15min/次,1次/d。持续训练3个月。
干预组进行产后康复指导联合产后盆底康复治疗干预,产后康复指导方案与传统组相同,另对产妇进行生物反馈及电刺激。指导产妇治疗前排空大小便,治疗前在治疗床上平躺4min,适应周边环境后,对产妇进行心理安抚,指导产妇进行阴道收缩、腹部收缩、Ⅰ类肌纤维收缩等,了解产妇实际盆底肌力及阴道紧缩度状况,随后采取北京泽澳医疗科技有限公司提供的生物反馈治疗仪实施治疗,根据产妇实际状况调整阴道电极长度,实施电刺激治疗,对Ⅰ类肌纤维采取9~32Hz频率治疗,对Ⅱ类肌纤维采取30~80Hz频率治疗,实施自动刺激,可根据产妇实际状况调整刺激强度。治疗结束后,为产妇模拟场景,实施Ⅰ类肌纤维收缩、Ⅱ类肌纤维收缩等相关模块治疗,将盆底肌肉电活动信号转换为模拟视觉信号反馈给产妇,根据上述信号指导产妇进行治疗,20min/次。2周/次,持续治疗3个月。
1.3 观察指标
(1)对比分析不同方案下产妇盆底肌肌力恢复优良率状况。根据会阴肌力测试法(GRRUG)分级评价产妇盆底肌肌力恢复状况。分为0~5级。优:产妇治疗后盆底肌力提升3级以上或盆底肌力处于5级;良:产妇治疗后盆底肌力提升1~3级或盆底肌力;差:产妇治疗后盆底肌力无改善或下降[3]。(2)对比分析不同方案下产妇阴道紧缩度恢复优良率状况。优:产妇无阴道膨出状况,阴道前后壁合拢良好;良:产妇阴道中存在轻微膨出状况,阴道前后壁基本合拢;差:阴道膨出明显,阴道前后无法合拢[4]。(3)对比分析不同方案下产妇盆底肌纤维收缩力状况。(4)对比分析不同方案下产妇阴道肌电电压及夜尿次数状况。(5)对比分析不同方案下产妇并发症发生状况。
1.4 统计学处理
用SPSS20.0软件处理,计量资料以()表示,采用t检验。计数资料以百分数表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 不同方案下产妇盆底肌肌力恢复优良率状况比较
干预组产妇治疗后盆底肌肌力恢复优良率较传统组明显升高,差异有统计学意义(P<0.05)。见表1。

表1 不同方案下产妇盆底肌肌力恢复优良率状况分析[n(%)]
2.2 不同方案下产妇阴道紧缩度恢复优良率状况分析
干预组产妇治疗后阴道紧缩度恢复优良率较传统组明显升高,差异有统计学意义(P<0.05)。见表2。

表2 不同方案下产妇阴道紧缩度恢复优良率状况比较[n(%)]
2.3 不同方案下产妇盆底肌纤维收缩力状况比较
干预组、传统组产妇治疗前持续收缩时间、持续收缩压比较,差异无统计学意义(P>0.05)。干预组、传统组产妇治疗3个月后持续收缩时间、持续收缩压较治疗前明显升高,差异有统计学意义(P<0.05)。干预组产妇治疗3个月后持续收缩时间、持续收缩压较传统组明显升高,差异有统计学意义(P<0.05)。见表3。
表3 不同方案下产妇盆底肌纤维收缩力状况分析(±s)
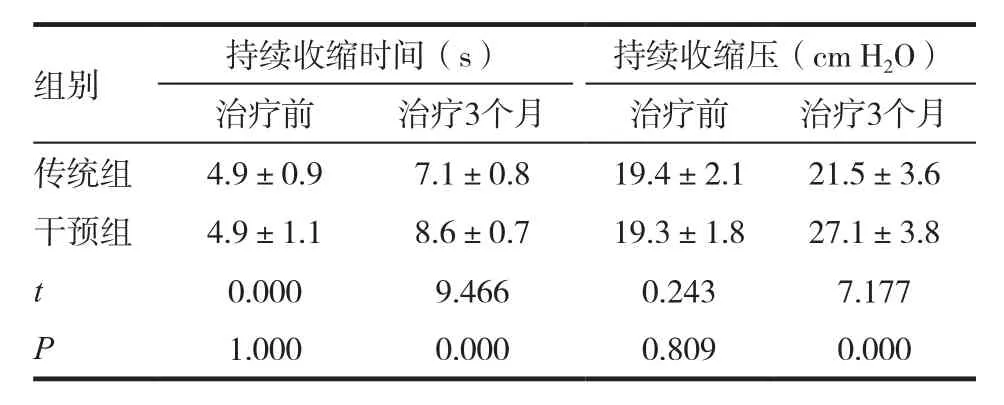
表3 不同方案下产妇盆底肌纤维收缩力状况分析(±s)
组别 持续收缩时间(s) 持续收缩压(cm H2O)治疗前 治疗3个月 治疗前 治疗3个月传统组 4.9±0.9 7.1±0.8 19.4±2.1 21.5±3.6干预组 4.9±1.1 8.6±0.7 19.3±1.8 27.1±3.8 t 0.000 9.466 0.243 7.177 P 1.000 0.000 0.809 0.000
2.4 不同方案下产妇阴道肌电电压及夜尿次数状况分析
干预组、传统组产妇治疗前阴道肌电电压及夜尿次数比较,差异无统计学意义(P>0.05)。干预组、传统组产妇治疗3个月后阴道肌电电压较治疗前明显升高,夜尿次数较治疗前下降,差异有统计学意义(P<0.05)。干预组产妇治疗3个月后阴道肌电电压较传统组明显升高,差异有统计学意义(P<0.05),干预组产妇治疗3个月后夜尿次数较传统组明显降低,差异有统计学意义(P<0.05)。见表4。
2.5 不同方案下产妇并发症发生状况分析
干预组产妇出现盆腔脏器脱垂1例,压力性尿失禁1例。传统组产妇出现盆腔脏器脱垂9例,压力性尿失禁8例。干预组产妇盆腔脏器脱垂、压力性尿失禁发生率2.2%、2.2%较传统组20.0%、17.8%均明显降低,χ2=5.513,P=0.019;χ2=4.444,P=0.035。
3 讨论
女性妊娠及分娩过程中生理状态变化明显,且变化过程较为复杂,受产妇自身生理变化影响、盆腔重力影响,极易导致盆腔结构变化,而在分娩过程中,羊水过多、产程过长等相关因素均会对盆底造成再次损伤,极易导致产妇产后出现盆底功能障碍,因此盆底肌力下降、阴道紧缩度下降。而盆底功能障碍出现后将引起产妇出现尿失禁、大小便失禁等多种症状,不仅影响产妇产后身心恢复状况,还易导致产妇出现产褥期并发症,严重影响产妇生活质量[5]。及早改善产妇盆底肌力、阴道紧缩度状况是预防产妇产后盆底功能障碍发生的重要方式。
表4 不同方案下产妇阴道肌电电压及夜尿次数比较(±s)
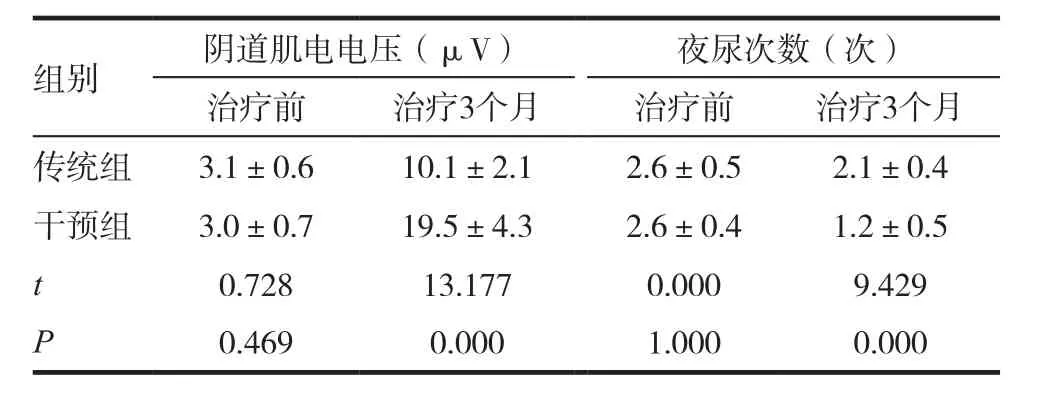
表4 不同方案下产妇阴道肌电电压及夜尿次数比较(±s)
组别 阴道肌电电压(μV) 夜尿次数(次)治疗前 治疗3个月 治疗前 治疗3个月传统组 3.1±0.6 10.1±2.1 2.6±0.5 2.1±0.4干预组 3.0±0.7 19.5±4.3 2.6±0.4 1.2±0.5 t 0.728 13.177 0.000 9.429 P 0.469 0.000 1.000 0.000
以往临床多采取盆底康复功能训练改善盆底功能,通过康复训练过程可在一定程度上改善产妇盆底肌力,但治疗效果仍待进一步提升。本次研究中对干预组产妇在盆底康复功能训练基础上实施了盆底生物反馈及盆底肌力电刺激治疗,研究结果显示干预组产妇治疗后盆底肌肌力恢复优良率95.6%较传统组77.8%明显升高,干预组产妇治疗后阴道紧缩度恢复优良率93.3%较传统组73.3%明显升高,杨品莉[6]的相关研究中观察组产妇(生物反馈联合电刺激)治疗后盆底综合肌力分度中Ⅳ°、Ⅴ°发生率59.38%、31.25%均明显高于对照组32.26%、9.68%,说明实施盆底生物反馈及盆底肌力电刺激可有效促进产妇盆底肌力恢复,改善患者治疗效果。盆底肌纤维收缩力是反映盆底肌力的重要指标,盆底肌纤维收缩持续时间越长、持续收缩压越高,表示盆底肌纤维收缩力越强,盆底功能障碍风险越低。本研究中干预组产妇治疗3个月后持续收缩时间、持续收缩压较传统组明显升高,进一步说明实施盆底康复治疗可改善产妇盆底功能,降低患者盆底功能障碍风险。
生物反馈治疗是采取生物反馈仪辅助,将探头进入阴道,获取盆底肌肉电信号,并将电信号转化为模拟视觉信号,通过将模拟视频信号反馈给产妇,以便产妇及时了解实际病情状况,并根据反馈信号实施针对性训练,促进产妇自主控制盆底肌舒张及收缩,获得最佳锻炼方法,保证康复训练过程的有效性及高效性,保证康复训练效果[7-8]。盆底肌电刺激是通过在阴道内实施不同频率电流刺激盆底肌群,以促进盆底肌收缩的治疗方式[9]。本研究中干预组产妇治疗3个月后阴道肌电电压较传统组明显升高,干预组产妇治疗3个月后夜尿次数较传统组明显降低,且干预组产妇盆腔脏器脱垂、压力性尿失禁发生率2.2%、2.2%较传统组20.0%、17.8%均明显降低,说明与传统治疗方式比较,实施盆底生物反馈及电刺激过程可进一步提升阴道肌群敏感性,促进阴道肌电活动恢复,从而改善产妇控尿效果,改善夜尿增多状况,降低盆底功能障碍风险,也便于产妇产后早日恢复正常生活。分析原因是电刺激过程可促进产妇尿道外括约肌收缩,并可通过刺激膀胱表面神经及相关肌肉来抑制膀胱收缩,改善膀胱储尿能力,提升产妇控尿能力,减少产妇夜尿次数;且电刺激可促进相关神经修复,改善阴道敏感性,进一步提升盆底功能;经盆底生物反馈可及时了解产妇相关肌群反射状况,及时实施针对性自主盆底肌肉训练,有效改善盆底功能,修复损伤部位,减少盆底气管脱垂发生,改善产妇预后[10-13]。
此外,相关研究中提出不同分娩方式、不同康复治疗时机对盆底功能恢复效果存在差异,顺产产妇较剖宫产产妇产后盆底功能恢复效果更优,产后早期(产后42~56d )实施盆底康复治疗产妇盆底肌力恢复状况将明显优于产后非早期(产后56d以后)产妇[14-15]。本研究中尚未对不同分娩方式产妇、不同治疗时间产妇的具体治疗效果进行对比,且本研究例数较少,产妇个体因素可能会影响研究结果。未来研究需进一步扩大研究样本,并进一步细化研究对象,深化了解盆底康复治疗对产妇产后盆底功能恢复的影响。
综上所述,产后康复治疗可有效改善产妇盆底功能,降低产妇盆底功能障碍发生风险,运用价值高。
