改良小切口手术与传统甲状腺切除术治疗甲状腺瘤的效果
2018-11-16齐正
齐 正
(许昌市中心医院南区医院外科,河南 许昌461000)
甲状腺瘤是临床中常见的一种甲状腺良性肿瘤,其在甲状腺肿瘤中约占70%,多发于女性,临床将其分为乳头状瘤和滤泡状瘤[1]。近年来,甲状腺瘤的发病率呈不断上升趋势,甲状腺瘤如果没有得到及时的治疗,病情恶化迅速,将会危及到患者的生命健康。对甲状腺瘤的治疗主要有传统甲状腺切除术和小切口手术。传统甲状腺切除术切口较大,会在患者颈部留下较为明显的瘢痕,且患者术后疼痛较为明显[2-3]。然而,改良小切口手术具有创伤小、切口位置低及手术瘢痕小等优势,其在临床上的应用越来越广泛。本研究旨在探讨改良小切口手术与传统甲状腺切除术治疗甲状腺瘤的临床效果。
1 对象与方法
1.1 研究对象
选择2014年11月至2016年11月许昌市中心医院南区医院收治的甲状腺瘤患者88例,术前均行超声及甲状腺激素、甲状腺抗体等检查确诊为甲状腺瘤。排除已发展为恶性甲状腺瘤、存在手术禁忌证、近半年内有手术史及不配合本研究的患者。本研究经本院医学伦理委员会批准,患者及其家属均对本研究知情,并签署知情同意书。
将88例患者按随机数字表法分为2组:观察组44例,男18例,女26例,年龄40~70(55.31±11.42)岁,肿瘤直径1.5~5.7(3.57±1.12)c m。其中左侧11例,右侧22例,峡部11例;单发33例,多发11例。对照组44例,男16例,女28例,年龄40~68(54.87±11.54)岁,肿瘤直径1.5~5.9(3.61±1.09)c m。其中左侧13例,右侧24例,峡部7例;单发32例,多发12例。2组基线资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 手术方法
观察组行改良小切口手术。患者取平卧位,采用全身麻醉。麻醉后,在锁骨上方1~2 c m处作一平行切口,中点位于两锁骨交界处。单侧病发患者作4.0 c m切口,双侧病发患者作6.0 c m切口。采用0.5%肾上腺素(哈药集团三精制药股份有限公司,批号:20131017、20150801)0.25 mg+0.9%氯化钠注射液15 mL皮下注射,防止皮下出血。分离皮瓣,依次切开皮肤、皮下组织,电刀紧贴皮下、颈前肌群结缔组织,对其上、下边缘进行分离,分离范围,从甲状腺软骨至胸骨柄切迹[1]。切开颈白线,充分暴露甲状腺,观察腺瘤的情况,将疑似恶性肿瘤患者的病理组织冰冻后送检。切除甲状腺,彻底止血后,不留置引流管,采用可吸收线对切口及皮肤进行缝合,加压包扎。
对照组行传统甲状腺切除术。患者取平卧位,采用颈丛阻滞麻醉。麻醉后,于颈部距胸锁关节2 c m处作弧形切口,两端至胸锁乳突肌外缘并向患侧适当延长1~2 c m。高频电刀分离颈阔肌间隙与颈前筋膜之间的结缔组织,上至舌骨,下至胸锁关节。后纵行切开颈白线,游离甲状腺叶,并充分暴露,观察瘤体位置、体积及数量,确定切除范围。术毕进行彻底止血,将硅胶引流管放在切口下,采用可吸收线对切口及皮肤进行缝合,加压包扎。
1.3 观察指标与疼痛程度评分标准
观察2组术中出血量、切口长度、手术时间、住院时间,术后6、24 h疼痛程度评分[采用视觉模拟评分法(VAS)评分]和手术前后血清促甲状腺激素(TSH)、游离三碘甲状腺原氨酸(FT3)及术后并发症(切口感染、喉头水肿、声音嘶哑、切口粘连及低钙血症)发生率。
疼痛程度评分标准:采用VAS,其将疼痛的程度用0~10共11个数字表示,0表示无痛,10表示最痛,患者根据自身疼痛程度在这11个数字中挑选一个数字代表疼痛程度。评分标准为0~10分。0分:无疼痛;1~3分:有轻微的疼痛,患者能忍受;4~6分:患者疼痛,尚能忍受;7~10分:患者有渐强烈的疼痛,疼痛剧烈或难忍。
1.4 统计学方法
采用SPSS 18.0统计软件进行数据处理。计量资料以x±s表示,组间比较采用t检验;计数资料比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
观察组手术时间及住院时间均较对照组缩短,切口长度短于对照组,术中出血量较对照组少(均P<0.05)。见表1。

表1 2组术中出血量、切口长度、手术时间及住院时间的比较 x±s
2组术后24 h VAS评分均明显低于术后6 h,观察组术后6、24 h VAS评分均明显低于对照组(均P<0.05)。见表2。

表2 2组术后6、24 h VAS评分的比较 x±s,分
2组术前血清TSH、FT3水平比较差异无统计学意义(P>0.05)。观察组术后血清TSH、FT3水平均明显低于对照组(均P<0.05)。见表3。

表3 2组手术前后血清TSH、FT3水平的比较 x±s
观察组术后总并发症发生率明显低于对照组(P<0.05)。见表4。
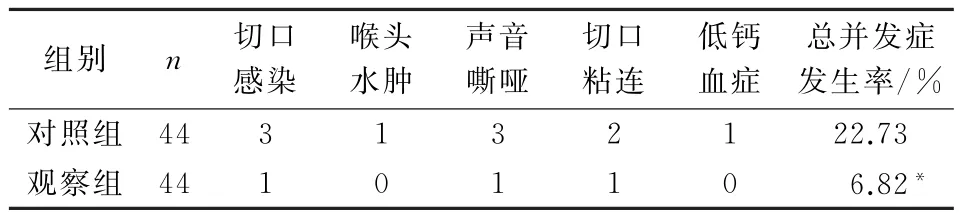
表4 2组术后并发症发生率的比较 例
3 讨论
甲状腺瘤是临床常见病,临床上通常将手术治疗作为该病的主要治疗方式。传统甲状腺切除术疗效显著,但创伤大、出血量较多,且切口较大,颈前部位组织缝合处易出现颈前皮肤与肌肉粘连,导致术后瘢痕增生,同时也会影响舌喉活动,进而产生声音嘶哑或吞咽困难等不良反应,严重影响患者的日常生活[4]。
改良小切口手术仅需作4 c m左右切口,对患者机体产生的创伤较小,且切口愈合后瘢痕不明显,部分患者甚至不会留下瘢痕[5]。另外,小切口术式无需横断颈前肌群,故可避免损伤其周围血管及神经,术中未对患者颈阔肌下皮瓣进行游离,可有效减少手术出血,缩短手术时间。本研究中,观察组切口长度短于对照组,术后VAS评分及血清TSH、FT3水平均明显低于对照组(均P<0.05),提示与传统甲状腺切除术相比,改良小切口手术治疗甲状腺瘤的临床效果更显著。丁静山等[6-7]报道,改良小切口手术较传统甲状腺切除术可在不增加手术难度及机体创伤的前提下明确解剖位置,术中较好保护神经系统,减少损伤,降低术后并发症发生率。本研究中,观察组术后总并发症发生率明显低于对照组(P<0.05),其与郑力[5]研究的结果一致。但是,需要注意的是:因小切口术式视野暴露较少,故需确保术式在直视下进行,使操作位置充分暴露,且术后需注意放置橡皮片引流。对于粘连较多的患者,应实施根治术,将其颈前肌群切断[8]。
