恩替卡韦治疗慢性乙型肝炎合并非酒精性脂肪性肝病患者疗效及其对肝组织脂肪变的影响*
2018-11-09黄娇凤林苏王明芳黄映芳熊美连朱月永
黄娇凤,林苏,王明芳,黄映芳,熊美连,朱月永
近年来,慢性乙型肝炎(CHB)合并非酒精性脂肪性肝病(nonalcoholic fatty liver disease,NAFLD)的患病率逐渐增多,但HBV感染与NALFD发生之间的关系目前仍然不明确。有研究认为,CHB患者合并NAFLD只与代谢因素有关[1,2],但也有人认为,HBV X蛋白能够诱导脂肪肝的发生[3,4]。既往多数研究主要集中在脂肪肝对抗病毒治疗的影响,而抗病毒治疗后对脂肪肝有什么影响相关研究却甚少。如果能够证明在乙型肝炎病情被控制后能够改变脂肪肝的严重程度,当然也是一举两得的获益。由于诊断脂肪肝的金标准为肝脏穿刺,而反复肝穿刺在临床上难以实现。磁共振质子波普成像(1H-proton magnetic resonance spectroscopy,1H-MRS)和受控衰减参数(controlled attenuation parameter,CAP)是目前无创测定肝脂肪含量的新方法。有研究表明1H-MRS评估肝脂肪含量的灵敏度和特异度均高于CAP,因此1H-MRS对肝脏脂肪变性的诊断最接近于肝组织病理学检查[5-7]。本研究通过比较25例CHB患者接受恩替卡韦治疗前后各指标及1H-MRS检查结果的变化,进一步探讨了抗病毒治疗对CHB患者NALFD的影响。
1 对象与方法
1.1 研究对象 本研究为前瞻性队列研究,已通过福建医科大学附属第一医院医学伦理委员会批准。所有患者入组时签署知情同意书。研究纳入2012年~2013年住院的CHB合并NALFD患者,CHB的诊断符合2010年中华医学会发布的《慢性乙型肝炎防治指南》[8]的诊断标准。NAFLD的诊断参照2006中华医学会肝病学分会制定的《非酒精性脂肪性肝病诊疗指南》[10]。排除标准:已应用其它抗病毒药物治疗的CHB患者、酒精、药物、毒物、代谢、自身免疫或其他嗜肝病毒感染所致肝功能损害者,排除妊娠期或哺乳期妇女。
1.2 治疗方法 给予恩替卡韦(博路定,中美上海施贵宝制药有限公司)0.5 mg口服,1次/d,治疗观察96 w。
1.3 人体学指标测定 训练一名专业医师测量人体学指标,主要包括身高、体质量、腰围和臀围,计算体质指数(BMI=体质量/身高2)和腰臀比(腰臀比=腰围/臀围)。腰围在肋骨下缘和髂前上棘中点水平测量,臀围在股骨粗隆水平面测量。
1.4 生活方式调查 采用自行设计的健康问卷调查表调查,问卷内容是基于临床实践并结合阅读文献基础上反复修订而成,由统一培训的调查人员进行面对面调查。内容包括:性别、年龄、饮食、运动、吸烟、饮酒、既往疾病史等。问卷指标量化原则:吸烟:经常(>20支 /d)=2,偶尔(0~20 支 /d)=1,从不 =0;饮酒:经常(乙醇摄入量≥140 g/w)=2,偶尔(140>乙醇摄入量≥70g/w)=1,从不或少量(乙醇摄入量<70g/w);运动:经常(>3次 /w)=2,偶尔(0~3 次 /w)=1,从不 =0;零食:经常 =2,不经常 =1,偶尔 =0;睡前加餐:经常=2,偶尔=1,从不=0;高脂饮食:经常=2,不经常 =1,偶尔 =0;每日主食量:(>5 两)=2,(3~5 两)=1,(<2 两)=0;三餐分配 =2,两餐 =1,一餐 =0;进食快慢:(>15 min/餐)=0,(10~5 min/餐)=1,(<10 min/餐)=2。
1.5 临床检测与检查 采用化学发光法检测血清HBV标志物(美国雅培公司i2000免疫分析仪及其配套试剂);采用PCR法定量测定血清HBV DNA(罗氏 Light Cycler 480检测仪,深圳匹基生物工程股份有限公司试剂盒,检测灵敏度为500 IU/mL);采用罗氏公司检测盒及P800全自动生化分析仪测定血生化指标。
1.6 1H-MRS检查 使用SIEMENS MAGNETOM Verio 3.0 T磁共振成像仪,16通道体部相控阵线圈,应用呼吸门控技术[9]。禁食大于4 h,以减少胃肠蠕动产生的伪影对影像的影响。扫描前,行呼吸训练。扫描序列主要有:快速自旋回波横断面、三维定位相扫描、冠状面和矢状面T2WI和单体素点分辨选择波谱。根据T2WI图像,把感兴趣区(region of interest,ROI)放在肝右叶两个不同的部位,挑选实质较多的部分,但避开病灶、大血管和大胆管。对同一部位的ROI采集2次,一次有水抑制,一次无水抑制。在全部MRI扫面前,均行手动匀场调节和自动预扫描。采集的原始数据在后台自带软件包处理,得到水和脂类物质等在波谱中的位置。通过抑制水序列的脂峰下面积(Al)/无抑制水序列的水峰下面积(Aw)×100%获得脂水比(lipid-water ratio,LWR)。
1.7 肝穿刺活检 患者签署知情同意书。在彩超引导下,使用日本日医有限公司提供的16 G Tru-cut活检针进行快速穿刺,组织标本长度大于2 cm,用10%甲醛溶液固定,石蜡包埋,行HE、Masson和网织纤维染色,由两名病理科医生进行独立诊断。参照2010年发布的《慢性乙型肝炎防治指南》[8]的标准进行肝组织炎症分级(G)和纤维化分期(S),同时参照2006中华医学会肝病学分会制定的《非酒精性脂肪性肝病诊疗指南》[10]行肝脂肪变性程度判定,即F0为肝细胞脂肪 变<5%;F1为肝细胞脂肪变在5%~30%;F2为肝细胞脂肪变性在31%~50%;F3为肝细胞脂肪变在51%~75%;F4为肝细胞脂肪变在75%以上。肝细胞脂肪变在F1以上者诊断为非酒精性脂肪性肝病。
1.8 统计学方法 应用SPSS 24.0统计学软件进行处理,计量资料以(±s)表示,计数资料以率表示,分别采用配对t检验、方差分析和x2检验。P<0.05被认为差异有统计学意义。
2 结果
2.1 一般特征 在25例CHB患者中,男20例,女5例;平均年龄(42.96±8.03)岁。经肝组织病理学检查,肝脂肪变性≥F1者16例(64.0%)。经肝组织病理学检查诊断的不同肝脂肪变患者MRS检测获得的 LWR 有显著差异(P<0.001,表1、图1)。
2.2 治疗前后各指标的变化 在治疗96 w,21例(84.0%)患者达到完全病毒学应答(HBV DNA<500IU/ml),4例未达到病毒学应答者中1例为原发性无应答(后期加用阿德福韦酯),另外3例为依从性差自行停药。16例CHB合并脂肪肝患者血清HBsAg、HBV DNA 和 TG 水平明显降低(P<0.05),9例未合并脂肪肝患者血清 HBsAg、HBeAg、HBV DNA、GGT、TCH水平显著下降,差异有统计学意义(P<0.05,表 2)。
表1 不同肝脂肪变患者LWR(±s)比较
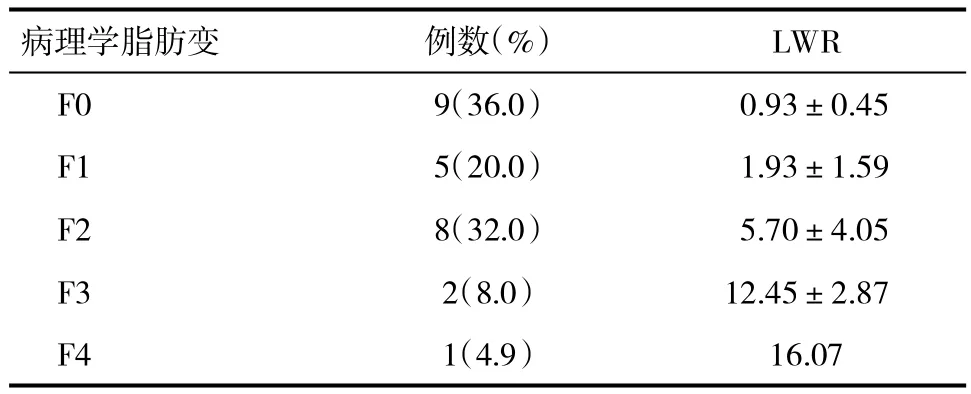
表1 不同肝脂肪变患者LWR(±s)比较
病理学脂肪变 例数(%) LWR F0 9(36.0) 0.93±0.45 F1 5(20.0) 1.93±1.59 F2 8(32.0) 5.70±4.05 F3 2(8.0) 12.45±2.87 F4 1(4.9) 16.07
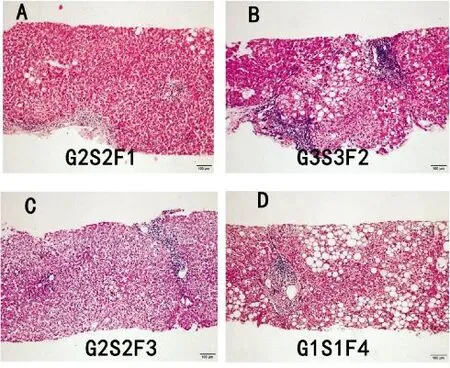
图1 肝组织病理学表现 (HE,100)
2.3 抗病毒治疗对脂肪肝的影响 根据治疗前后LWR差值将25例CHB患者分成3组(参考LWR差值标准差确定组距):LWR差值<-2.0%为脂肪肝变重组,-2.0%≤LWR差值<2.0%为脂肪肝不变组,LWR差值≥2.0%为脂肪肝改善组。结果发现除腰臀比变化大(P<0.05)外,其余指标变化的差别无统计学意义(P>0.05,表 3)。
2.4 生活方式对脂肪肝的影响 25例患者生活习惯得分见表4,分析发现每日主食量对脂肪肝的影响比较大(P<0.05),即每日主食量大者会加重脂肪肝,其他生活方式未显示出对脂肪肝有有统计学意义的影响(P>0.05,资料未列出)。
表2 CHB合并脂肪肝与未合并脂肪肝患者各指标(±s)变化的比较

表2 CHB合并脂肪肝与未合并脂肪肝患者各指标(±s)变化的比较
合并脂肪肝(n=16) P 未合并脂肪肝(n=9) P治疗前 治疗后 治疗前 治疗后BMI(kg/m2)25.6±2.2 25.5±2.7 0.77 21.2±2.1 21.2±1.2 0.87腰臀比 0.9±0.1 0.9±0.1 0.64 0.9±0.2 0.9±0.2 0.9 TBIL(μmol/l) 15.4±11.3 16.0±8.5 0.59 78.2±122.0 19.0±14.6 0.15 ALT(U/L) 96.4±116.1 51.1±36.8 0.13 349.1±554.1 37.1±15.3 0.13 AST(U/L) 51.1±33.8 40.4±20.7 0.19 216.2±268.4 32.8±9.4 0.08 GGT(U/L) 72.6±84.7 41.9±21.2 0.13 113.6±88.7 42.2±35.2 0.006 TCH(mmol/l) 5.1±1.0 4.7±0.4 0.13 4.9±0.9 4.2±0.6 0.02 TG(mmol/l) 1.7±1.0 1.2±0.4 0.03 1.3±0.3 1.1±0.3 0.09 LDL-C(mmol/l) 3.3±0.8 3.1±0.6 0.29 3.1±0.9 2.8±0.6 0.21 HDL-C(mmol/l) 1.7±1.2 1.7±2.0 0.32 0.9±0.5 1.0±0.4 0.18 UA(μmol/l) 372.1±113.9 379.7±112.7 0.23 335.6±105.0 359.1±84.1 0.3 GLU(mmol/l) 5.1±1.3 5.6±0.3 0.08 5.4±1.3 5.3±0.3 0.97 HBsAg(lgIU/ml) 3.8±0.5 3.3±0.6 0.0001 3.8±0.6 3.3±0.4 0.009 HBeAg(lgIU/m l) 0.8±1.6 0.5±1.4 0.09 2.3±1.0 0.9±1.2 0.003 HBV DNA(lgIU/ml) 5.5±1.7 3.3±1.2 0.002 6.3±2.2 2.7±0.1 0.001 LWR(%) 6.0±5.2 8.7±9.7 0.15 0.9±0.4 1.4±0.8 0.21
表3 三组患者各指标差值(±s)比较

表3 三组患者各指标差值(±s)比较
变重组(n=8) 不变组(n=13) 改善组(n=4) F P HBV DNA(lgIU/ml) 3.27±2.05 2.66±2.38 1.50±2.79 0.76 0.48 HBsAg(lgIU/ml) 0.61±0.51 0.42±0.40 0.56±0.16 0.61 0.55 HBeAg(lgIU/m l) 0.90±1.15 0.76±0.93 0.11±0.26 0.99 0.39 BMI(kg/m2)0.13±1.24-0.25±1.24 0.81±1.18 1.18 0.32腰臀比 -0.002±0.02 -0.05±0.02 0.05±0.05 5.80 0.01 TCH(mmol/l) 0.02±0.65 0.65±0.69 -0.73±1.05 2.41 0.11 TG(mmol/l) 0.56±1.03 0.17±0.28 0.52±0.46 1.06 0.36 LDL-C(mmol/l) -0.16±0.45 0.36±0.60 0.38±0.53 2.57 0.10 HDL-C(mmol/l) -0.07±0.18 -0.09±0.31 -2.08±4.09 2.87 0.08 UA(μmmol/l) -12.08±29.48 -16.15±54.57 -6.88±12.28 0.07 0.93 GLU(mmol/l) -0.19±1.27 -0.14±1.29 0.97±0.16 0.78 0.47
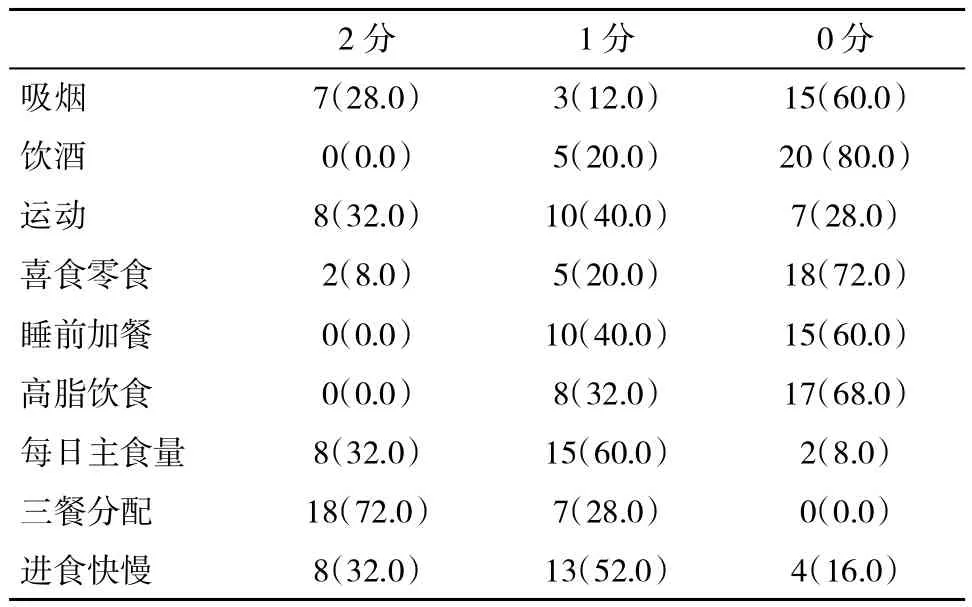
表4 不同习惯得分患者占比(%)
3 讨论
目前,无创评估脂肪肝的方法主要有1H-MRS检测和受控衰减参数,而1H-MRS代替肝穿刺病理学诊断肝脂肪变性准确性更高、更灵敏[6,7,11]。本研究发现1H-MRS检查获得的LWR能较准确地判断肝脂肪变性,与既往研究报道一致[7]。尽管部分文献认为 LWR>5.8%可诊断脂肪肝[12,13],然而本研究以肝穿刺为金标准,发现LWR>1.92%即可诊断F1以上的脂肪肝,与曹代荣等[14]报道相符。
大约29.6%CHB患者存在不同程度的脂肪肝[15],而本组CHB合并NAFLD达64.0%[116,17]。CHB合并NAFLD患者肝脂肪变性的严重性与肝纤维化呈正相关,且脂肪变性加重亦伴随着肝纤维化的进展[18-20]。有研究认为肝脂肪变性影响抗病毒治疗CHB患者的疗效[21],可能与脂肪变性导致药物与细胞的有效接触面积下降有关。另一方面,抗HBV治疗是否能够改善NAFLD,目前相关研究甚少。我们应用恩替卡韦抗病毒治疗,大多数患者获得病毒学应答,而脂肪肝并没有获得同样的改善,说明核苷类抗病毒治疗对于肝脂肪变性似乎并无显著的影响。本研究发现,脂肪肝改善的患者存在腰臀比下降,提示脂肪肝的改善与人体学参数的变化关系更大。
我们研究的优点主要有,属于前瞻性队列研究,研究方向新颖,抗病毒治疗对NAFLD的影响目前尚无文献报道。本研究也存在一些不足,如研究纳入病例数过少、单纯应用1H-MRS评估NAFLD不能区分脂肪性肝炎与单纯性脂肪肝,也无法分辨肝纤维化的严重程度。
