腹腔镜下经括约肌间切除联合结肠拖出术在低位直肠癌保肛术中的应用
2018-11-08倪春华黄平戴青松吴作友张伟伟陈启周备胜栾海飞
倪春华,黄平, ,戴青松,吴作友,张伟伟,陈启,周备胜,栾海飞
(1.南京医科大学附属逸夫医院 结直肠肛门外科,江苏 南京 211166;2.南京医科大学第一附属医院 结直肠肛门外科,江苏 南京 221000)
随着国内外学者对直肠肛管解剖结构、功能认识的进一步加深,以及术前影像学对直肠癌TNM分期和手术切缘的精确评估,全直肠系膜切除术(total mesorectal excision,TME)联合经括约肌间切除术(intersphincteric resection,ISR)已成为目前低位直肠癌保肛手术的极端手术方式[1],对部分低位直肠癌患者已安全替代了永久性造口[2]。甚至有观点认为,就算肿瘤已经侵犯肛管,只要是仅仅侵犯肛门内括约肌而没有侵犯肛门外括约肌、耻骨直肠肌或肛提肌,仍可以行ISR,而并非保肛手术的禁忌证。但是ISR虽然根治性切除了肿瘤并且保留了肛门,但术后存在较大比例的吻合口瘘,这就需要常规行保护性造口,明显增加了患者经济负担及造口带来的相关风险和并发症。黄平[3]在总结改良Bacon手术和ISR手术的经验基础上,创新出一种全新的手术方式,即ISR后结肠肠管像Bacon手术一样拖出,称为改良ISR术或黄氏保肛法。改良ISR手术不需要行结肠肛管吻合,无吻合口,因此不需要担心吻合口瘘的发生。笔者2016年4月—2017年6月对11例低位直肠癌患者采用腹腔镜下改良ISR联合结肠肠管拖出术,取得了良好的效果,现报告如下。
1 资料与方法
1.1 临床资料
本组11例,男4例,女7例;年龄41~75岁,平均53.5岁;肿瘤下缘距离肛缘2.0~5.0 cm,平均3.2 cm;肿瘤直径1.5~3.8 cm,平均2.6 cm。术前病理活检:高分化腺癌1例,中分化腺癌10例。术前MRI的T分期:2例T1,9例T2。术前均行直肠指诊,嘱患者收缩肛门,判断肛门括约肌紧张度,11例患者肛门括约肌功能均正常。病例选择标准:⑴ 无全身麻醉禁忌证;⑵ 无心、肺、肝、肾功能不全;⑶ 肿瘤下缘距肛缘<5 cm;⑷ 术前MRI提示肿瘤无外括约肌侵犯;⑸ 术前病理为中、高分化腺癌;⑹ 术前肛门括约肌功能正常;⑺ 患者本人保肛意愿强烈。
1.2 手术方法
全麻成功后取头低脚高膀胱截石位,游离结肠脾曲时改头高脚低位。
1.2.1 腹腔镜TME操作 采用腹腔镜6孔法操作,遵循TME原则。常规建立CO2气腹,气腹压力 12~14 mmHg(1 mmHg=0.133 kPa)。脐部置入10 mm Trocar为观察孔,右髂前上棘内侧2 cm处置入12 mm Trocar为主操作孔,双侧脐水平偏下方外侧5 cm处、反麦氏点置入5 mm Trocar为辅助操作孔,右侧锁骨中线肋缘下3 cm处置入5 mm Trocar为游离脾曲时辅助操作孔。采用中央入路,将乙状结肠向左上方牵拉,于肠系膜下动脉根部Hemolock结扎离断肠系膜下动脉并清扫血管根部脂肪淋巴组织。直视下沿盆腔脏层和壁层腹膜之间疏松结缔组织间隙锐性分离,保留自主神经丛,保护左侧输尿管、左侧生殖血管。超声刀沿骶前筋膜与直肠固有筋膜之间分离至肛提肌,达到尾骨尖以下。直肠前方与精囊腺部位的分离或女性患者的分离,常选择在Denonvilliers筋膜前方分离;直肠前方与前列腺部位的分离,常选择在Denonvilliers筋膜后方分离。两侧锐性解剖、离断直肠侧韧带。
1.2.2 腹腔镜游离结肠脾曲 头低脚高、左高右低体位,使小肠聚集于右上腹。牵拉乙状结肠使已经游离起来的乙状结肠系膜作为膜屏障遮挡住小肠,顺着已经分离好的乙状结肠系膜基底部与腹后壁间隙,沿Toldt筋膜与Gerota筋膜之间的间隙向头侧分离至胰腺下缘,离断降结肠旁沟侧腹膜。体位变换为头高脚低、左高右低,使小肠聚集到右下腹。离断胃结肠韧带与脾结肠韧带。再将体位变换为头脚平齐、左高右低,使小肠聚集于右侧腹部。于根部离断肠系膜下静脉和横结肠系膜,使左半结肠完全游离(图1)。裁剪左半结肠系膜,使保留血管弓的结肠及系膜足够长。将血供良好的结肠以备经肛门外括约肌拉出肛门外(图2)。
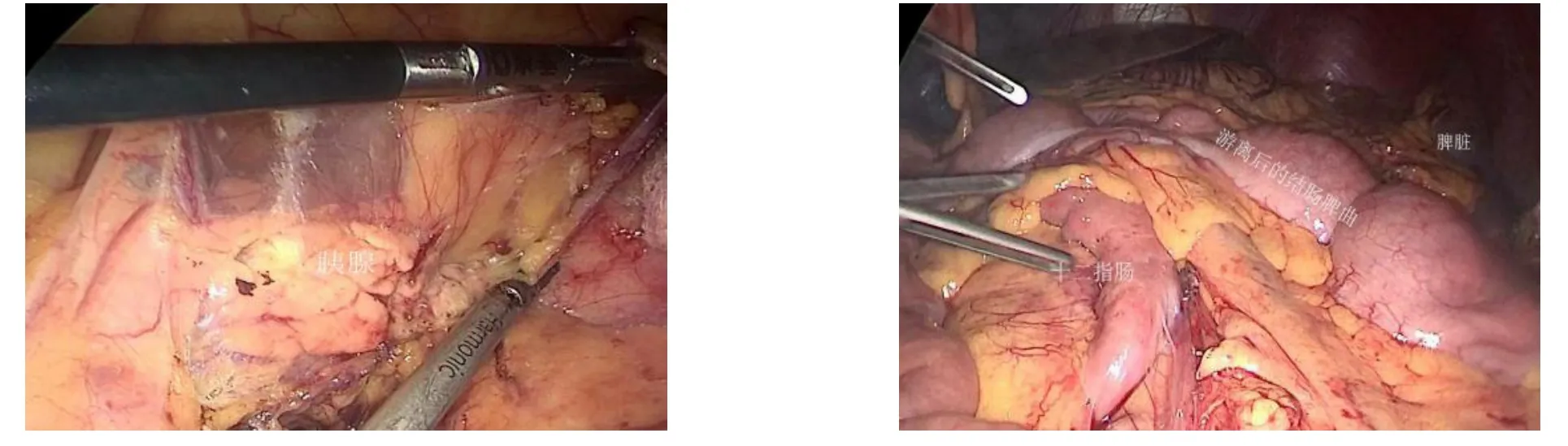
图1 游离结肠脾曲Figure 1 Isolation of the splenic flexure of colon

图2 脐上或脐下小切口将结肠拉出体外,裁剪左半结肠系膜,使保留血管弓的结肠及系膜足够长,将血供良好的结肠经肛门外括约肌拉出肛门外3~5 cmFigure 2 Pulling out the colon through the supra- or infra-umbilical incision, tailoring the left mesocolon, with adequate colon and mesocolon bearing hemal arch, and pulling out of the colon with better blood supply 3–5 cm off the anus through the external sphincter muscle of anus
1.2.3 肛门部操作 丝线间断缝合肛缘外侧皮肤至金属圆环将肛门口四周悬吊。肿瘤远端直肠经直肠黏膜下层予以7号丝线内荷包缝合关闭肠腔以防肿瘤细胞脱落种植。用超声刀沿肛缘或者白线切开肠壁约5 mm厚度。先打开后方,再至前方,每打开一处,上1把爱丽丝钳防止肠壁缩回。轻柔持爱丽丝钳,四周分别向深处分离1 cm深,从上向下缝内括约肌。间断缝合完毕后剪去尾线(防止牵拉损伤肠壁破裂)。让助手用小S拉钩暴露,小S拉钩伸入肛门内外括约肌之间,拉力方向均朝向前方。小S拉钩通过起支撑而起暴露作用,侧方间隙易清晰。主刀左手持金属吸引管,从侧方内外括约肌间隙先分离进去,向上下扩展(图3)。打开外科肛管4~5 cm。在肛门部操作者指引下,腹腔镜操作者打开肛提肌,完成上下会师(图4)。经肛门移除标本后,不是像经典ISR术一样将结肠与肛管直接缝合吻合,而是将结肠拉出肛门外3~5 cm即可,不需要吻合。由于左半结肠已充分游离,拖出肠管无张力,一般不会出现肠管回缩入肛门上方或腹腔;对左半结肠游离不充分者,若担心肠管回缩,可将肠管浆肌层与肛缘缝合3~4针固定,但不可缝合太深,以免术后出现肠腔穿孔。术中需要扩肛至4指,以免术后肛门括约肌收缩导致外置肠管缺血坏死;术后采用屈膝外展位,以免肠管受压影响血运。
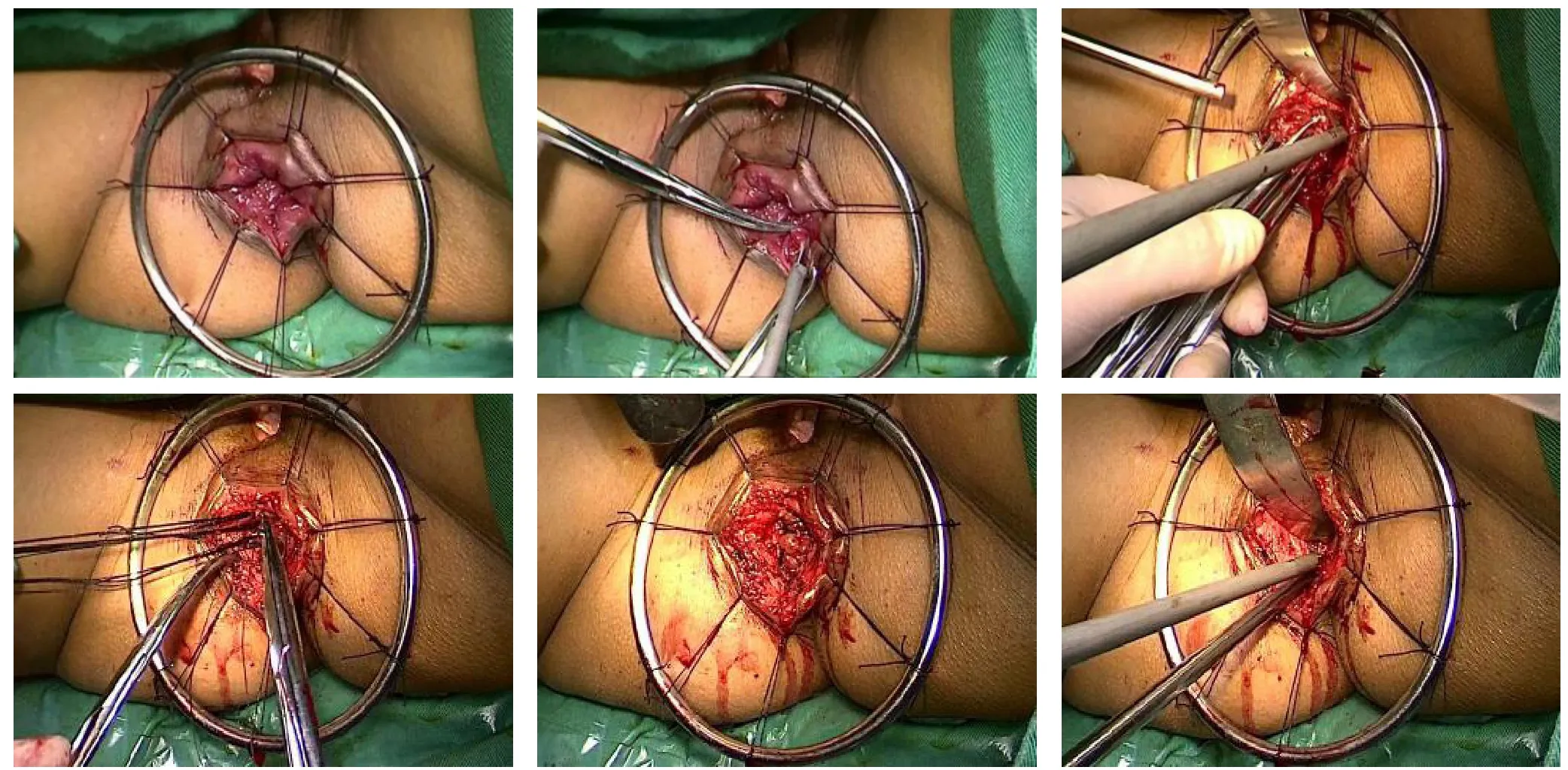
图3 肛门部操作Figure 2 Operations in the anal region

图4 在肛门部操作者指引下,腹腔镜操作者打开肛提肌,完成上下会师Figure 4 Connection completion after opening the levator ani muscle by the laparoscopic operator instructed by operator of the anal region
1.2.4 大肠外置段切除 术后3~4周结肠与肛管创面愈合牢固,采用静脉全麻或腰麻,使用超声刀切除肛门外多余结肠(图5)。切除大肠外置段后10 d开始扩肛,并做提肛锻炼。
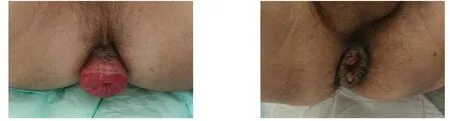
图5 术后3~4周结肠与肛管创面愈合牢固,使用超声刀切除肛门外多余结肠Figure 5 Healing of the wounds of the colon and anus 3 4 weeks after operation, and resection of the remnant colon outside the anus
1.3 随访
大肠外置段切除出院后为随访起始时间,11例患者术后随访4~16个月,术后1、3、6、12个月肛门功能根据Willianms等[4]标准进行排便功能评估直至控便良好。Willianms标准分级:A级为固体、液体和气体控制良好;B级为固体和液体控制良好,气体失禁;C级为固体控制良好,偶尔液体失禁;D级为经常液体失禁,污染衣裤;E级为经常固体、液体失禁。A、B、C级为功能良好,D、E级为功能不良。肿瘤复查每3个月复查1次,复查项目包括:体格检查(强调肛门指检)、血CEA及CA19-9检测,胸腹盆增强CT扫描。
2 结 果
2.1 手术结果
本组11均成功完成手术,无中转开腹,平均手术时间215(185~320)min,术中平均出血量52(30~250)mL,术后平均住院11.6(9~15)d。无吻合口瘘、骶前感染、肛门狭窄、术后出血等并发症。
2.2 术后病理分期(AJCC癌症分期)
pTNM I期9例,IIIA期2例;T分级:4例T1,7例T2。单个标本获取淋巴结数目12~26枚,平均15枚。其中有2例患者检测到均有1枚淋巴结发生转移。11例随访4~16个月,平均10个月,未发现肿瘤局部复发及远处转移。
2.3 排便功能评估项目
11例患者术后3个月内大便次数3~10次/d,术后半年大便次数1~6次/d,术后1年大便次数1~3次/d。全部患者均无需长期使用止泻药和饮食限制,均无肛门狭窄。本组11例有9例已随访6个月以上,2例已随访3个月以上,均达到A级或B级。
3 讨 论
对于病灶下缘距离肛缘3~5 cm的低位直肠癌,Miles术一直是其标准术式。但这一术式切除了肛门、永久性腹壁造口,对患者心理、社交、生活质量均带来很大的影响,患者对这一术式的排斥心理较重,保肛欲望强烈。自从1992年Braun等[5]首次将ISR应用于低位直肠癌以来,有关ISR相关报道[6-11]越来越多,技术也日趋成熟,疗效也得到肯定。然而ISR术后存在一定比例的吻合口瘘以及术后早期肛门功能失禁,为此常规需要行保护性回肠造口,并由此增加了患者经济负担。如何避免这些并发症的发生,黄平[3]对经典ISR进行改良,即经内外括约肌间切除联合结肠肠管拖出术,手术将结肠肠管直接拖出,不需要行结肠肛管吻合,无吻合口,因此无须担心吻合口瘘的发生,由于不需要吻合,远切缘可以更远,保证肿瘤的根治性。
如何避免ISR术后局部复发是结直肠外科医生共同关注的问题,这一问题主要是如何保证环周切缘阴性和远切缘阴性。首先术前需要通过直肠指诊[12]检查肿瘤的活动度可以大体了解肿瘤的浸润深度,将一部分不适合ISR的病例排除在外。其次核磁共振成像对判断低位直肠癌浸润深度、术前分期的价值较高,也有研究[13]认为CT三维重建对T分期的准确性优于核磁共振成像。术前常规直肠MRI检查以确定肿瘤是否局限于直肠壁内,对于T1、T2期直肠癌可采用ISR手术,对癌肿侵及外括约肌者需要排除在外。Tsukamoto等[14]研究认为对T1、T2期低位直肠癌行ISR是可行的。Beppu等[15]认为对于T3期低位直肠癌短程放疗后再行ISR手术是一个不错的选择,它对肿瘤降期、环周切缘、局部复发、肿瘤预后都是有益的。大多数观点认为,远切缘2 cm是安全切缘,甚至有研究证实在保证远切缘阴性的情况下,即使远切缘距离<1 cm也是安全的。2005年Rullier等[16]指出ISR手术不受肿瘤距肛门距离的限制。由于改良ISR不需要进行结肠肛管吻合,而且我们采取的均为完全ISR,因此远切缘的安全距离得到了完全的保证,可以进行超低位保肛,与经典ISR手术相比可以实现更低位保肛,甚至零距离保肛也将成为可能。有研究[17]表明,若筛选患者合适,ISR术后5年总生存率及无瘤生存率与经腹会阴联合切除术比较无明显差异甚至更好。本组11例中位随访10个月,无局部复发和远处转移,疗效满意。王晓辉等[18]研究发现直肠癌发病部位是影响直肠癌预后的独立危险因素;低位直肠癌3、5年生存率低,这可能与低位直肠癌R0手术困难、肿瘤易浸透肠壁、淋巴结转移较早及不能严格遵守保肛指征等有关。因此ISR手术适应证需要严格把握,本组11例均符合下列标准:⑴ 肿瘤下缘距肛缘<5 cm;⑵ 术前盆腔MRI薄层扫描检查确定为T1、T2期直肠癌,未侵及外括约肌;未发现可疑转移肿大淋巴结;⑶ 胸腹部增强CT检查未发现远处转移;⑷ 术前病理检查确定组织学分级为高-中分化;黏液腺癌排除在外;⑸ 术前直肠指检确定肛门括约肌功能正常;⑹ 术中标本快速冷冻切片远切缘及环周切缘阴性;⑺ 患者有强烈保肛要求(告知ISR手术的优缺点)。
吻合口瘘和吻合口狭窄是ISR手术后较常见的并发症。丛进春等[19]报道76例ISR有18例(23.7%)出现影像学上吻合口瘘,其中94.7%的患者已接受了预防性造口。赵文韬等[20]研究发现吻合口位置越低,吻合口瘘发生率越高。ISR吻合大部分采用直视下手工吻合,由于近端结肠肠管口径和肛管口径不一致,差异过大时缝合不完全均匀,两针之间由于结肠肠管折叠会留下较大的腔隙,而且在狭小的空间操作往往不能确切缝合肠壁全层,只缝上黏膜层。也有少部分人采用吻合器吻合[21-22]。不管采用何种方式吻合,其吻合口均位于括约肌环内,由于肛门括约肌收缩挤压吻合口引起局部缺血及张力增高,极易引起吻合口瘘的发生。为了减低吻合口瘘所带来的危害,ISR手术常规行预防性回肠造口,术后1~3个月再将其回纳,明显增加了患者的费用及造口、回纳手术所带来的风险。李建业等[23]报道预防性造口中横结肠造口组切口感染发生率达27.27%,末端回肠造组切口感染发生率达8.70%。而且预防性回肠造口并不能减少吻合口瘘的发生,只是把吻合口瘘的临床症状掩盖或减轻了,一旦发生吻合口瘘极易出现吻合口狭窄。吻合口瘘是吻合口狭窄一个重要因素[24]。手工结肠-肛管吻合被认为是发生吻合口狭窄的独立危险因素[25]。我们所采用的改良ISR是将结肠肠管直接拖出,不需要行结肠-肛管吻合,无吻合口,因此无须担心吻合口瘘的发生。术后1个月左右待结肠与肛管创面愈合牢固再切除肛门外多余结肠,10 d后开始扩肛,并做提肛锻炼。
肛周湿疹和肛门疼痛是ISR手术患者较为痛苦的主诉。经典ISR术后短期均有明显肛门失禁,常出现肛周湿疹和肛门剧烈疼痛,未做预防性回肠造口者症状更重。改良ISR所拖出肠管出口跟肛周皮肤有一定距离,粪便不接触肛周皮肤,有效避免肛周湿疹和肛门疼痛的发生。术后3~4周切除外置肠管时肛门功能已部分恢复,具有一定控便能力,因此肛周湿疹和肛门疼痛发生率低,而且轻微,外用氧化锌油软膏或痔疮膏均可以预防。
由于ISR手术切除了部分或全部内括约肌,术后肛门功能一直备受关注。术后短期内肛门功能均有所下降,但随时间推移肛门功能逐渐改善。评价标准:分别随访术后1、3、6、12月肛门功能,采用Willianms标准进行评估,本组11例有9例已随访6个月以上,2例已随访3个月以上,均达到A级或B级。患者对肛门功能满意,愿意接受这样的保肛手术。切除大肠外置段后10 d开始扩肛,并做提肛运动、生物反馈训练。嘱咐患者定期来院检查,评估患者是否按要求扩肛,检查肛门功能。日本学者Matsuhashi等[26]研究发现ISR与超低位前切除相比肛门最大静息压和最大收缩压均无明显差异。
改良ISR是将肠管游离后直接从肛门拖出,在体外离断肠管,手术中不需要使用吻合器及切割闭合器,与经典ISR吻合器行结肠肛管吻合相比明显节约了耗材费用。经典ISR常需要保护性造口,造口手术费用、术后造口护理费用、造口还纳手术费用将是一笔很大的支出,而改良ISR切除大肠外置段的费用极低。因此改良ISR可以给患者明显节约费用。
低位直肠癌行改良ISR保肛手术由于解剖位置的特殊,既要在狭小骨盆腔内完成全直肠系膜切除、彻底的淋巴结清扫,又要行结肠脾曲的游离,还须面对保留肛门外括约肌、保护盆自主神经等功能保护问题。因此,ISR手术难度大,对手术者技术要求高,在腹腔镜下开展此手术往往需要手术者有更熟练的技术和更丰富的经验。
总之,对于T1、T2期低位直肠癌,腹腔镜下经内外括约肌间切除联合结肠拖出术是其保留肛门较理想的一种手术方式,肛门功能和肿瘤治疗效果满意,不需要预防性造口,可以完全避免吻合口瘘的发生,不易出现吻合口狭窄,肛周湿疹和肛门疼痛发生率低,同时具有创伤小、恢复快、费用低等优点,值得临床推广。
