小儿腹外疝的腹腔镜微创与传统手术治疗临床疗效比较
2018-11-08周晓波刘佳赵成鹏王鎏张鹏贺阳
周晓波,刘佳,赵成鹏,王鎏,张鹏,贺阳
(河南省南阳市中心医院 儿外科,河南 南阳473000)
小儿腹外疝是婴幼儿高发外科疾病之一[1]。通常情况下,先天性腹外疝1岁以上儿童或疝气环直径>3 cm者可判断为无法自愈型疝气,此时患儿往往需要手术治疗[2]。小儿腹外疝术式多以疝囊高位结扎为主,但传统术式需较大切口,并且施术时间较长,术后感染等并发症率 高,不利术后恢复,甚至可能影响患儿健康发育[3]。因此,微创式疝囊高位结扎术在小儿腹外疝中的应用程度越来越高。应激反应是机体在创伤等刺激下的生理、心理反应,手术是机体应激反应增强的重要诱因,并且患者术中损伤程度与术后应激反应程度密切相关。为探讨腹腔镜微创手术治疗小儿腹外疝的疗效及患儿应激反应情况 ,本研究选取我院治疗的81例腹外疝患儿临床资料进行回顾性研究。
1 资料与方法
1.1 一般资料
选取2017年1月—2018年2月在我院治疗的腹外疝患儿81例临床资料。纳入标准:⑴ 患儿年龄<12岁;⑵ 确诊为腹外疝;⑶ 患儿监护人知情同意。排除标准:⑴ 有严重心肺功能障碍、血液系统疾病等;⑵ 有药物过敏史[4]。根据家属最终选取的治疗方案分为 观察组(n=49)和对照组(n=32),两组患儿性别、年龄等一般资料比较,差异无统计学意义(P>0.05)(表1)。
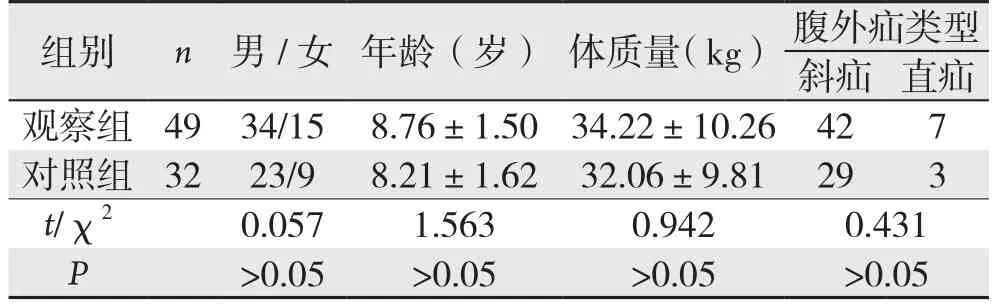
表1 两组一般资料比较
1.2 治疗方法
⑴ 观察组给予腹腔镜微创手术:嘱咐患儿排空膀胱及直肠,帮助患儿取仰卧位,给予患儿气管插管,并全麻。于肚脐上缘设置4 mm切口,置入veress针,并行人工气腹操作,并置入腹腔镜。于髂前上棘与耻骨外环交汇点处设置4 mm切口,置入操作钳。镜下观察疝囊位置,由佩戴7号丝线的穿刺针穿入疝环内环口半周膜,借助操作钳辅助将缝线带出,压迫疝囊,并收紧丝线,随后缚结,止血。常规检测外侧腹股沟,确认无隐藏疝气后,退出腹腔镜,常规包扎。⑵ 对照组给予传统手术:帮助患儿取仰卧位,给予全麻后,于耻骨外环及结节外侧设置切口,长度一般为30 mm~40 mm。确定疝囊位置后,常规内环缝合结扎,止血,并逐步缝合切口。
1.3 观察项目
观察并记录两组手术时间、术中出血量、住院时间、并发症等情况。同时抽取患儿手术前后外周静脉血各4 mL,选用酶联免疫吸附实验检测患者肾上腺素、去甲肾上腺素水平,酶联检测采用丙二醛试剂盒由深圳市科润达生物工程有限公司提供,操作参照说明书内容进行。
1.4 统计学处理
2 结 果
2.1 两组手术相关指标比较
观察组手术时间、切口长度和术中出血量明显少于对照组,差异有统计学意义(P<0.05)(表2)。
2.2 两组术后相关指标比较
观察组术后自主活动时间和住院时间明显短于对照组(P<0.05),而治疗总费用明显高于对照组(P<0.05)(表3)。

表2 两组手术情况相关指标比较
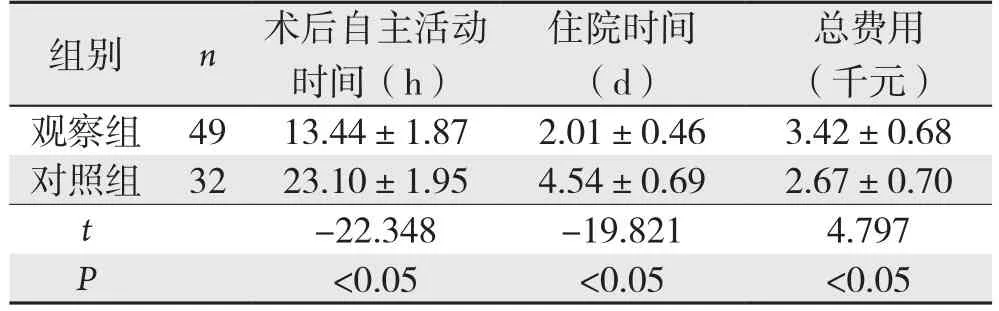
表3 两组术后相关指标比较
2.3 两组手术前后应激指标比较
观察组和对照组术后去甲肾上腺素、肾上腺素和丙二醛均较术前升高(P<0.05),而超氧化物歧化酶较术前降低(P<0.05);观察组术后去甲肾上腺素、肾上腺素和丙二醛明显低于对照组(P<0.05),而超氧化物歧化酶明显高于对照组(P<0.05)(表4)。

表4 两组手术前后应激指标比较
2.4 两组术后并发症比较
观察组发生疝复发3例,并发症发生率为6.12%;对照组发生疝复发3例,腹胀2例,阴囊肿胀2例,继发鞘膜积液2例,并发症发生率为28.13%;两组并发症发生率比较,差异有统计学意义(χ2=7.426,P<0.05)。
3 讨 论
小儿腹外疝病因与鞘状突闭合不及时有关,此外早产儿、体质量低儿也常因腹壁强度不够,加之哭闹过度、咳嗽、便秘等也可能诱发本病[5-6]。小儿腹外疝具有显著的解剖学特征,其腹腔镜手术也存在明显特点:⑴ 小儿腹腔体积小,施术空间狭窄,为最大化手术空间,术前需要求患儿排空膀胱及直肠[7-8]。⑵ 小儿呼吸模式多表现为腹式呼吸,自体血压较低,术中需严格检测患儿PCO2,保障PCO2在8~10 mHg(1 mmHg=0.133 kPa)间波动[9]。本组研究中将小儿腹腔镜术中CO2诱导的气腹压控制在8~10 mmHg(1.06~1.30 kPa)间,患儿围手术期间CO2气腹对机体免疫、酸碱平衡以及蛋白质代谢的影响将有效降低。⑶小儿腹壁强度较低,气腹仅需少量压力即可形成。但由于其腹壁较薄,术中易出现漏气情况[10-11]。为降低这一情况发生率,临床需控制切口大小,可设置为本组研究中的3~4 mm切口。⑷ 小儿肝、膀胱位置高于成人,因此气腹针剂腹腔镜置入时需小心谨慎,宁慢勿急[12]。
本组资料中,观察组手术时间、切口长度和术中出血量分别为(11.84±2.40)min、(1.05±0.26)cm和(1.61±0.22)mL,明显少于对照组(P<0.05),表明腹腔镜疝囊高位结扎术具有明显微创特征,患儿术中损伤小。此外,本资料还显示,观察组术后自主活动时间和住院时间分别为(13.44±1.87)h和(2.01±0.46)d,明显短于对照组(P<0.05),这与腹腔镜术式的微创特征密切相关,患儿术中损伤小,自我恢复快。但对比相关医疗支出发现,观察组治疗总费用为(3.42±0.68)千元,明显高于对照组(P<0.05),这可能一定程度上限制了腹腔镜疝气治疗术式的推广。
应激反应是机体应对外来刺激的非特异全身反应,该种反应可有效增强心、脑、骨骼等器官对创伤等应激源的准备。但随着应激反应进入抵抗期,机体免疫反应将降低,炎症将出现。当应激反应进入衰竭期时,如应激源持续或进一步增大,机体将出现代偿性耗竭,抵抗力将进一步衰退,严重者甚至可导致患者器官功能衰竭。甲肾上腺素和肾上腺素是应激反应强度的重要评估指标。本组研究中,观察组术后去甲肾上腺素和肾上腺素分别为(90.43±9.22)ng/mL和(104.41±12.25)ng/mL,明显低于对照组(P<0.05),表明腹腔镜术式对机体刺激较小,患儿应激反应程度更低。对比两组患儿并发症情况发现,观察组并发症发生率为6.12%,明显低于对照组(P<0.05),这与腹腔镜的微创特征有关。此外,腹腔镜术中可清晰获得深到精囊的手术视野,术中可有效避开腹膜下精索及动脉,有效降低了传统手术解剖性损伤,这也可能是本组研究中患儿并发症率更低的原因。
结合本研究手术体会并参考相关文献,笔者认为腹腔镜治疗小儿腹壁疝优势有:⑴ 创伤小,小儿疝囊为精索、蔓状静脉丛环绕,传统经腹壁入路术式必然会一定程度破坏该区域解剖结构,损伤神经、血管甚至精索。而腹腔镜术式可借住内环施术方案来避开前述解剖环境,这有效降低了术中损伤[13]。⑵ 切口小,传统手术方案切口长度较长,术后瘢痕明显[14]。而腹腔镜术式仅需4~5 mm切口即可,术后常规包扎即可恢复,并且瘢痕不明显。⑶ 手术时间短,术后恢复。⑷ 双侧疝治疗优势显著,传统手术治疗双侧疝往往需两侧切口才能实现,而腹腔镜术式仅需1次施术即可治疗双侧疝,同时还可有效探查隐匿疝,降低术后复发率[15]。
综上所述,治疗小儿腹外疝有较好的效果,具有创伤小、恢复快、并发症少等优点,同时患儿应激反应轻,值得临床推广应用。
