大球囊扩张治疗肝静脉阻塞型布-加综合征临床研究
2018-10-26张文耀祖茂衡佴启元
张文耀, 许 伟, 徐 浩, 祖茂衡, 佴启元, 祁 志, 周 凡
目前在中国,肝静脉(HV)阻塞是布-加综合征(Budd-Chiari综合征,BCS)的主要原因之一[1],经皮腔内血管成形术(PTA)是首选治疗方法。PTA治疗HV阻塞型BCS患者再狭窄率较高,文献报道高达63%[2]。近年有学者认为增加球囊直径与血管直径比值,应用相对较大球囊扩张HV阻塞型BCS病变段可提高疗效[3-4],但相关文献报道较少,且中远期疗效尚不确切。本研究回顾性分析2010年1月至2015年12月徐州医学院附属医院采用大球囊导管PTA治疗80例HV阻塞型BCS患者临床资料,现报道如下。
1 材料与方法
1.1 一般资料
本组80例,男45例,女35例;年龄18~74岁,平均(39.5±11.7)岁;病程 1 个月至 15 年,主要临床表现以腹胀、纳差、腹痛、腹腔积液、呕血、黑便等门静脉高压症状为主(表1)。所有患者经彩色多普勒超声和MRA检查确诊为3支主HV闭塞,其中HV膜性闭塞(≤0.5 cm)36例,HV节段性闭塞(>0.5 cm)44例[5]。 经 MR 冠状位成像所测 HV 阻塞远心端血管管腔直径为5~12(8.1±1.8)mm。
1.2 治疗方法
患者仰卧于DSA检查台上,经右颈静脉置入6 F导管鞘,5 F猪尾导管送至下腔静脉远端作造影,了解下腔静脉是否通畅及HV开口处情况;超滑导丝导引下探查HV开口,导丝成功通过HV开口后送入单弯导管至HV作造影,观察HV通畅情况及肝内侧支循环,若导丝不能通过HV开口则经5 F单弯导管送入头端呈弧形钢针,在下腔静脉内HV开口处调整钢针角度和方向,使其穿破HV闭塞处隔膜,5 F单弯导管送至HV作造影;经导管送入0.035英寸、长260 cm超滑交换导丝,换入直径12~25 mm球囊(直径与闭塞血管直径比例为1.6︰1~2.4︰1)至HV梗阻处作扩张(2例经超声导引经皮穿刺HV,引入导丝通过HV闭塞段,导丝从颈内静脉途径引出,形成一经肝穿刺道-HV-下腔静脉-右颈静脉贯穿通路,再经右颈内静脉途径引入球囊逆行作扩张),撤出球囊,送入5 F单弯导管至HV复查造影(若出现管腔回缩,则重复上述操作,经皮经肝途径治疗结束后将鞘管回撤至肝实质,经单弯导管于肝穿刺道内植入弹簧圈栓塞后拔除鞘管)。HV开通前后检测下腔静脉和HV压力。

表1 80例HV阻塞型BCS患者一般资料
术后患者口服华法林(2.5 mg/d),皮下注射依诺肝素(4 000 U/12 h),3~4 d 后复查凝血功能,根据结果调整华法林剂量,使国际标准化比值(INR)保持在2.0~3.0,维持华法林治疗12个月。
1.3 疗效评估
所有患者术后7 d复查腹部彩色超声,了解HV通畅情况。出院后1、3、6、12个月通过电话和门诊随访,以后每年1次。随访内容:临床症状改善情况、凝血功能及彩色超声检查。
1.4 统计学分析
采用SPSS 16.0软件对数据进行分析。计量数据以均数±标准差(x±s)表示,介入术前后 HV-下腔静脉压差比较用配对t检验,Kaplan-Meier曲线计算首次及再次通畅率,P<0.05为差异有统计学意义。
2 结果
80例患者均成功开通HV(图1),其中开通肝右静脉40例,肝中静脉21例,肝左静脉15例,中左共干4例。闭塞远心端HV直径为5~12(8.1±1.8)mm,术中所用球囊导管直径为12~25 mm,球囊扩张后造影显示血流通畅,无一例发生心脏压塞、血管破裂等严重并发症。HV-下腔静脉压差由术前平均(27.7±10.3) cmH2O(1 cmH2O=0.098 kPa)下降至术后平均(9.2±6.8)cmH2O,差异有显著统计学意义(t=12.1,P<0.01)。 所有患者术后 7 d 复查腹部彩色超声显示HV血流通畅,症状及体征均明显改善或消失。
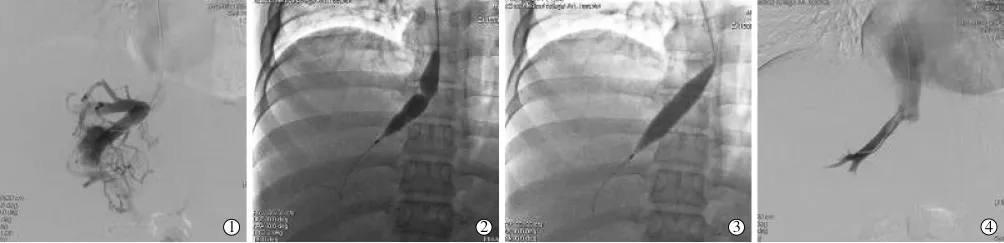
图1 大球囊扩张成功开通HV阻塞型BCS患者影像
80例患者均获随访2~73个月,平均(34.2±18.3)个月。19例发生HV再狭窄(膜性5例,节段性14例),均经再次球囊扩张治疗成功。术后1、3、5年首次通畅率分别为89.9%、80.4%、68.5%,再次通畅率分别为98.7%、92.1%、85.0%;膜性和节段性闭塞患者术后1、3、5年首次通畅率分别为97.2%、91.1%、82.0%和 83.7%、71.4%、58.0%(P=0.027),再次通畅率分别为100%、97.2%、93.3%和97.6%、90.9%、77.8%(P=0.245)(图 2)。 1例术后 1年死于肝衰竭。
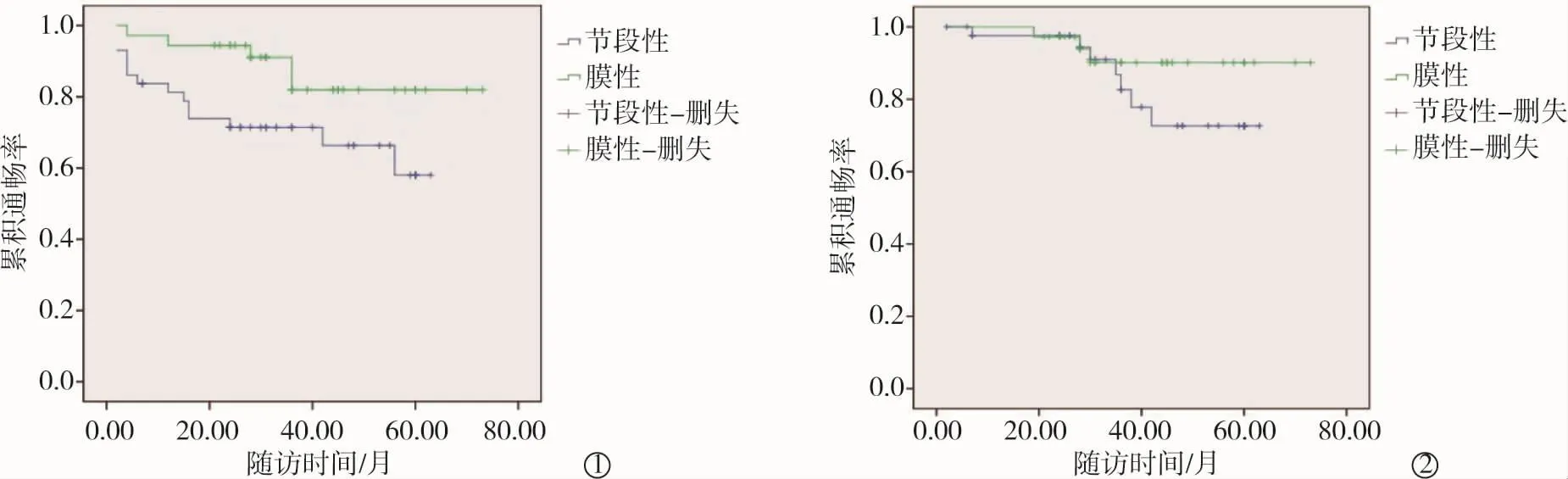
图2 大球囊扩张开通HV膜性和节段性闭塞BCS患者血流通畅率曲线
3 讨论
BCS是HV和/或下腔静脉肝段部分或完全梗阻使HV血液回流障碍,导致淤血性门静脉高压和下腔静脉高压症候群,其治疗旨在解除HV和/或下腔静脉梗阻,恢复正常血流[6]。目前中国BCS患者病变绝大多数累及HV[1],最佳治疗方法是对阻塞HV行介入治疗,重建HV回流通道,从而减轻肝脏淤血,利于肝脏结构与功能恢复。
介入治疗效果及安全性已得到肯定,但远期再狭窄问题仍是制约临床预后的重要因素,而PTA术后较高的再狭窄率除了与病因持续存在有关外,可能还在于球囊扩张无法使病变段内膜纤维完全撕裂及管壁纤维组织松解所致管腔回缩狭窄[4,7]。既往球囊直径选择多大于远心端阻塞血管管径20%~40%[8],近年球囊直径选择有所增大,增加了两者间管径比例。Ding等[4]报道93例HV阻塞型BCS患者HV成形术,其中HV膜性闭塞91例,节段性闭塞2例,球囊与血管间管径比为1.5~2.0,膜性闭塞患者术后 1、3、5、8 年通畅率分别为 97.5%、92.9%、90.0%、86.5%,节段性闭塞患者数较少未作统计。本研究80例BCS患者伴发3支主HV闭塞,均由球囊扩张成功开通1支HV(文献报道左、中、右3支HV阻塞患者术中开通1支直径>10 mm HV,即可获得良好疗效[9]),所用球囊直径≥12 mm,球囊与血管间管径比为1.6~2.4,扩张后造影显示血流通畅,病变段无明显压迹,其中部分节段性闭塞患者病变段管壁机化、纤维化时常难以扩张,需逐渐增加压力多次扩张,使之充分开通;术后所有患者临床症状显著改善或消失,肝功能显著改善,随访显示术后1、3、5年首次通畅率分别为89.9%、80.4%、68.5%(节段性闭塞患者较多),低于 Ding 等[4]报道,膜性闭塞患者术后 1、3、5年首次通畅率与Ding等[4]报道相似,再次通畅率均>90%,提示大球囊扩张可获得较为满意的临床疗效;节段性闭塞患者术后1、3、5首次通畅率则低于膜性闭塞患者(P<0.05);术后再狭窄患者经再次介入治疗开通后,膜性闭塞和节段性闭塞患者术后1、3、5年再次通畅率间差异无统计学意义,但节段性闭塞患者随着随访时间延长,部分患者再次复发,导致远期通畅率降低,疗效下降。文献报道建议对HV节段性闭塞型BCS 患者行支架植入术[7,10-11]。 本组 2 例节段性闭塞患者因多次PTA术后再狭窄植入Viabahn覆膜支架,至随访结束时支架均通畅,远期疗效良好。HV作为肝脏血液回流主要血管走行于肝实质中,血管周围被肝实质包裹,因此介入治疗中球囊扩张发生破裂出血风险较低。Ding等[4]研究认为球囊直径大于闭塞远心端HV管径50%~100%是安全的。本研究中球囊直径大于闭塞远心端HV管径60%~140%,术中未发生管腔破裂出血并发症,与上述文献报道相符。
综上所述,大球囊导管PTA治疗HV阻塞型BCS患者安全可行,膜性闭塞型患者中远期疗效较好于节段性闭塞型患者,对多次复发的节段性闭塞型患者推荐植入支架。
