病理解读:肝癌细胞病理学
——小世界大乾坤之(二十九)
2018-10-25李香菊
□ 李香菊
原发性肝癌是发病率居我国第4位的常见恶性肿瘤,在肿瘤致死病因中居第3位,严重威胁我国人民的生命和健康。肝脏是恶性肿瘤好发转移部位之一,胃肠道癌、肺癌、乳腺癌等常常转移到肝脏,因此转移性肝癌也很常见。之前我们谈的肝癌病理学(本系列十五)是以组织病理学为主,本期我们来了解一下肝癌的细胞病理学。肝癌的组织细胞可通过肝穿刺活检或肝切除手术获取,而肝穿刺活检是获取肝病变组织细胞的主要手段,取得病变组织细胞后行组织病理或细胞病理检查可明确病变性质和病变程度,在肝病诊断中具有重要意义。目前肝穿刺活检一般是在超声或CT等影像方法引导下进行,定位准确,可以直观看到肝肿瘤及穿刺针达到的位置,提高了穿刺取材阳性率,并避免了盲穿定位不准确造成的伤害。
我们知道人类肝脏是由约50万个肝小叶组成,肝小叶是肝脏的基本结构功能单位,大小约为1×2 mm,呈多角棱柱体,肝细胞以中央静脉为中心呈放射状排列形成肝细胞索,相互吻合成网,网眼间有血窦,肝血窦内壁有肝巨噬细胞(枯否氏细胞,Kupffer细胞),可吞噬和清除肝血窦中的细菌、异物和衰老的红细胞,并把血红蛋白分解成胆红素,还可参与免疫调节作用。肝细胞间的管状间隙为毛细胆管。因此,正常肝脏的穿刺细胞病理学涂片中基本细胞组成是多角形的肝细胞、较小且常呈蜂窝状排列的胆管上皮细胞、散在的细胞边界不清的肝巨噬细胞和血管内皮细胞,有时还可见到胆汁小滴。肝癌时可见到癌细胞,可以是原发的肝细胞癌细胞、胆管癌细胞,也可以是转移癌细胞。
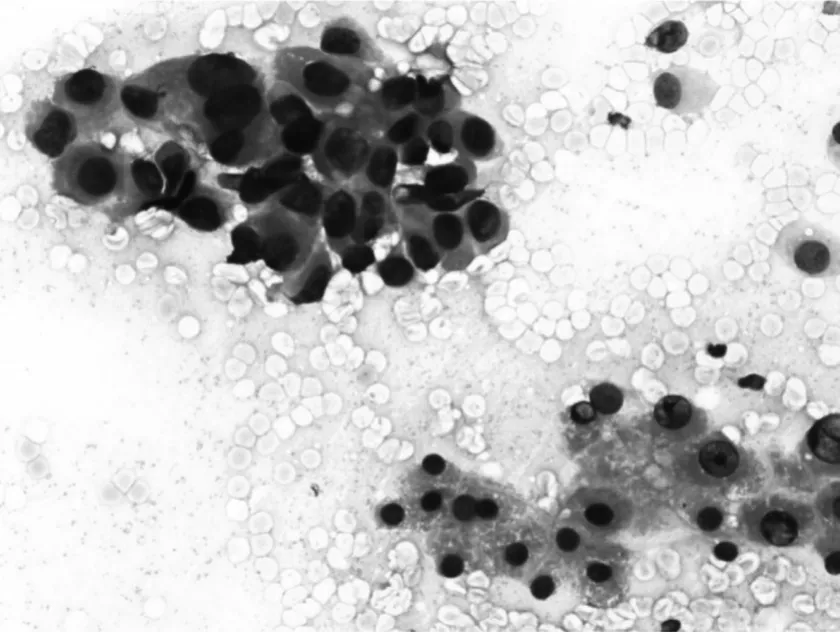
图1 肝穿刺细胞病理涂片中的肝细胞癌细胞
肝细胞癌占肝癌的90%以上,多见于50岁左右的成年人,也可见于青年,甚至儿童,男性多于女性。肝细胞癌来源于肝细胞,细胞病理涂片中可见癌细胞(图1)大多为多角形或圆形,排列成巢状或索状,核大而核仁明显。因有丰富的血窦,常可见较多红细胞,有时甚至以红细胞为主,癌细胞很少或缺如。我们知道肝细胞癌按Edmondson-Steiner分级法可分为Ⅰ级至Ⅳ级,细胞病理涂片中癌细胞形态随分级不同也有一定的特点:分级越高,分化越差,癌细胞异型性越明显,排列也愈加不规则,核染色质深浅不一,分裂像也更多,胞浆由HE染色中红染的嗜酸性越来越嗜碱,胆汁小滴逐渐减少。Ⅰ级时癌细胞更似正常肝细胞,细胞排列成巢状或索梁状,癌细胞胞浆苏木精-伊红(HE)染色时明显红染,有时见胆汁小滴,核浆比例接近正常,核圆、较规则,核仁明显,分裂像少,常见内皮细胞。Ⅳ级时癌细胞形态变异更大,常有较多的梭形细胞,胞浆少,胞核大,核仁不规则,细胞排列紊乱松散,无一定结构,内皮细胞很少。Ⅱ级、Ⅲ级形态介于二者之间。还有几种特殊类型的肝细胞癌在上述基础上各有特点:硬化型肝细胞肝癌因间质较为丰富,穿刺涂片中有时可见间质团块;透明细胞型肝癌瘤细胞胞浆透明状或明显嗜酸(图2);肝巨细胞癌涂片中可见梭形细胞或多核瘤巨细胞或破骨细胞样细胞;色素性肝细胞癌胞浆内含有色素等。当在涂片中见到相应特征时,可提示特殊型肝细胞癌的存在,但因涂片细胞相对较少,又缺乏组织结构,细胞病理医生观察这些肝癌细胞并书写报告时都极为谨慎。穿刺出的少量组织或散在细胞可做成细胞块行免疫组化检查,肝细胞肝癌常见甲胎蛋白(AFP)、Hepatocyte(肝细胞特异性抗原)等阳性表达。
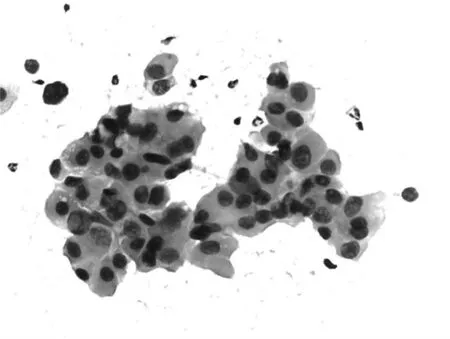
图2 肝穿刺细胞病理涂片中的肝透明细胞癌细胞,胞浆丰富
肝内胆管癌仅占原发性肝癌的5%以下,临床相对比较少见。细胞病理学涂片中可见癌细胞呈腺腔样排列,有时可见到黏液成分。癌细胞呈立方形或低柱状,细胞质淡染,胞浆透明。因肝内胆管癌原发于胆管上皮细胞,免疫组化显示细胞角蛋白7(CK7)、细胞角蛋白 19(CK19)和黏蛋白-1(MUC-1)阳性,而且肝细胞癌标记阴性,可资鉴别。
混合型肝细胞癌-肝内胆管癌很罕见,是指肝细胞癌和胆管细胞癌两型同时存在或呈过渡形态,涂片中可见到上述两种成分混合存在或细胞形态不完全像肝细胞也不完全像胆管细胞,而是呈过渡形态。还有其他少见类型,如鳞状细胞癌、类癌等。
肝脏是转移癌的好发部位,胃肠道癌、乳腺癌、肺癌等常常转移到肝脏,其他如胰腺癌和恶性黑色素瘤等肝转移也比较常见。转移性肝癌常为多发病灶,穿刺涂片中可见原发癌的细胞特征,一般需要做免疫组化来鉴别,比如胃肠道癌可具有腺样排列特征、细胞核偏位、胞浆有分泌颗粒、细胞角蛋白20(CK20)和(或)CDX2(一种肠特异性核转录因子)阳性等,而乳腺癌除具有乳腺癌相应的细胞病理学特征外,还有内分泌激素受体ER和PR以及乳腺癌特异性标志物CA153和(或)GCDFP-15阳性等。
很多人对肝穿刺活检顾虑重重,甚至持怀疑态度,认为对患者损伤大、会造成转移等。诚然,肝穿刺活检取材会有一定的局限性,且会出现一些出血、疼痛等并发症,但掌握好禁忌症、严格按操作规程穿刺一般不会出现严重问题。对于大家顾虑较多的会导致癌转移的顾虑,大量研究显示粗针穿刺导致癌转移的几率极低,有报道仅为0.4%,细针穿刺至今未有导致癌转移的报道。
肝癌的病理诊断对肝癌的诊疗和预后至关重要,但要做到这一点必须要早期发现肝癌的存在并准确取材。怎么才能早发现呢?原发性肝癌早期的临床症状大多不明显,有报道称5 cm以下的小肝癌约70%左右均无症状,因此肝癌的早期发现有赖于定期体检,尤其是高发人群的定期体检和筛查。目前体检项目中肿瘤标志物AFP对肝癌的提示作用较为明确,尤其是当血液中AFP水平超过100倍时,提示肝癌可能性更为确定,但临床发现仅有约60%~70%的原发性肝癌会导致AFP的升高,因此AFP阴性不一定没有肝癌,不能作为唯一指标。其他常用的肝癌诊断分子标志物还有α-L-岩藻苷酶、异常凝血酶原等。超声检查可检出1~2 cm的小肝癌,且超声无放射性损害、简便可行、可重复性好,但诊断的准确率不高。其他检查如计算机X线体层扫描(CT)、核磁共振显像(MRI)、肝动脉造影或放射性核素显像等影像学检查,也可检出肝占位,但一般不作为体检项目,常用于筛查后的进一步检查。肝细胞癌与病毒性肝炎(乙型、丙型和丁型)和肝硬化有关,乙型肝炎(HBV)与肝癌关系最为密切,据报道我国肝癌患者中约90%有HBV感染背景,在美国60%~80%的肝癌发生于有肝硬化的肝脏,因此要重视乙肝病毒感染和肝硬化等肝癌高危人群的预防和筛查。我国2017年版《原发性肝癌诊疗规范》推荐对肝癌的高危人群,主要包括具有HBV和(或)丙型肝炎病毒(Hepatitis C virus,HCV)感染、长期酗酒、非酒精脂肪性肝炎、食用被黄曲霉毒素污染食物、各种原因引起的肝硬化以及有肝癌家族史等的人群,尤其是年龄40岁以上的男性风险更大,行AFP检测和肝脏超声检查,作为早期筛查的主要手段,并建议高危人群每隔6个月进行至少一次检查。当发现肿瘤标志物AFP阳性和(或)超声等影像学检查显示肝占位时,需要及时做肝穿刺活检取得病变组织细胞行组织病理学或细胞病理学检查进行确定诊断。
