心脏再同步化治疗术中并发冠状静脉窦夹层穿孔的处理
2018-10-24李晓燕张常莹吴莹李库林郑杰郁志明王如兴
李晓燕 张常莹 吴莹 李库林 郑杰 郁志明 王如兴
患者女,69岁,因“胸闷气促一年”入院。入院查体:双下肺闻及少量湿罗音,心界向左下扩大,心尖搏动最强点位于左第5肋间腋中线,双下肢轻度水肿。入院查心电图:完全性左束支阻滞,QRS时限160 ms。心脏超声:左心室(左室)整体收缩活动减弱,射血分数38%。静息心肌核素显像:扩张型心肌病改变表现,射血分数22%。诊断:扩张型心肌病、完全性左束支阻滞、心功能Ⅲ~Ⅳ级。入院后予纠正心功能衰竭药物治疗,4 d后行心脏再同步化治疗(CRT)。
手术过程:穿刺左侧腋静脉三次,分别放置导引钢丝置下腔静脉,首先行左室电极导线植入。经撕开鞘拟将冠状静脉窦(CS)电极导管送入CS,反复尝试未成功(图1A)。调整用“蓝把”射频大弯大头电极导管送入CS,通过X线透视确认大头电极导管位于CS内,沿大头电极导管送入造影导管,至CS口附近造影导管推送困难(图1B),退出大头电极,于造影导管内造影,显示CS口造影剂滞留、造影剂向心包内弥散,心影周围出现造影剂填充带(图1C),考虑CS夹层伴穿孔,立即退出造影导管,心超检查以及心包穿刺用品准备到位。观察15 min左右,患者无不适主诉,生命体征平稳,透视下心包积液未见明显增加。再次更换用CS电极导管成功送入CS(图1D),沿CS电极导管顺利送入造影导管,退出电极导管,再次造影,透视可见造影剂滞留在冠状静脉,并可见撕裂内膜片(图1E),确认冠状静脉夹层伴穿孔,再次观察15 min左右,患者无明显不适,透视仍未见心包积液明显增加,继续手术。因导管造影显示左室侧静脉血管情况良好(图1F)以及为减少反复操作致夹层加重风险,未再使用造影球囊行静脉逆行造影。经PTCA导丝将左室电极导线植入左室侧静脉远端,因心大静脉扭曲,左室电极导线支撑不够,予以PTCA双导丝技术(图1G)将左室电极导线植入左室侧静脉远端。测试各项参数满意,固定左室电极导线。分别置入右心房、室电极导线,连接起搏器,埋入皮下囊袋,缝合切口,记录起搏器影像(图1H),手术顺利。术后复查心电图,即刻QRS时限降为120 ms。患者恢复良好,术后7 d拆线。
讨论CRT在2005年被欧洲心脏病学会列入心功能衰竭伴心室收缩不同步患者的Ⅰ类适应证。左室电极植入为CRT的关键技术。临床上主要通过CS途径植入左室电极。CRT术中并发症主要也与左室电极植入相关,包括CS夹层、膈肌刺激、电极脱位等。早期国内外报道CS夹层发生率为2.1%~6.8%[1-2],随着操作技术的进步和新电极的应用,国外文献报道CS夹层的发生率已降至0.28%[3]。
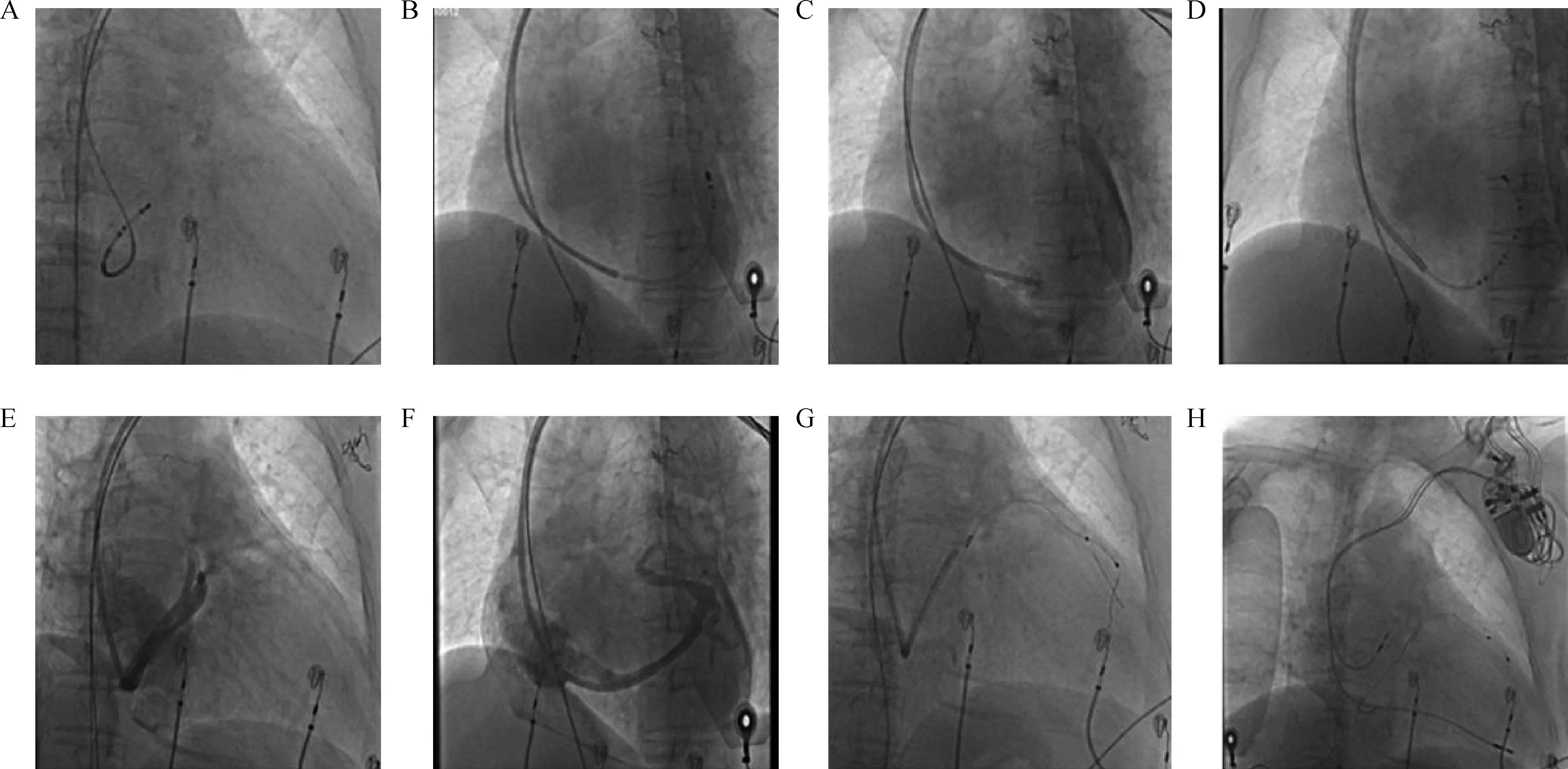
A:第一次冠状窦电极不能进入CS;B:“蓝把”大头导管进入CS,但造影导管推送困难;C:造影提示心包周围造影剂渗漏;D:第二次冠状窦电极成功进入CS;E:造影见冠状静脉撕裂内膜片;F:造影显示靶血管侧静脉;G:双导丝为左室电极支撑;H:三腔起搏器植入后X线片
Hsu等[3]通过美国国家心血管中心登记注册研究,发现女性和完全性左束支阻滞患者发生CS夹层的风险较大,而心房颤动既往行心脏冠状动脉搭桥术患者以及手术量大的术者行CRT术后,并发CS夹层风险较小。可能原因:心脏扩大合并心房颤动致左心房增大、二尖瓣环扩大,最终冠状静脉口径增大以及心房颤动时心房收缩力小,心肌与电极头端的阻力也会比较小。既往冠状动脉搭桥患者心包纤维化也可以减少心脏穿孔的风险[3]。
CS夹层发生机制包括:① 心功能衰竭患者本身心脏扩大、结构改变,导致CS口解剖变异,使CS口难以寻找;而冠状静脉扭曲、存在憩室样结构和闭塞性病变,均引起操作难度增加,增加CS夹层的风险。② 操作方面可能包括在细小管腔内充胀造影球囊、为获得足够支撑而推送CS长鞘时手法不够细致,以及为了选择好的电极位置致造影导管进入心脏静脉上游过深且张力过大。
冠状静脉内压力低、血流慢,血流与破口方向相反,破口可以自行愈合,较少发生心包填塞,因此CS夹层患者大部分无明显临床症状,可以在严密监护下完成手术,少部分因夹层较大、心包填塞需终止手术。León等[4]在一项多中心植入CRT研究中发现,在入选的2018例患者中,出现冠状静脉夹层45例,需要心包穿刺引流为6例(13.3%),但无患者需外科治疗或死亡,所有患者无心脏后遗症。CS夹层可能增加住院时间,但不会使死亡率升高[3]。
CRT是终末期心衰患者的最优治疗方案,因此需努力减少和解决操作过程中的并发症,从而完成手术。Manolis等[5]纳入138例需植入CRT的患者,其中134例患者成功放置CS电极导管,并且131例患者因此成功植入左室电极,其中有夹层病例3例,但均与CS电极导管放入无关,因此通过CS电极导管可易化左室电极的植入,减少夹层并发症。如若发现CS夹层后患者一般情况稳定,无明显心包积液或填塞征象,可小心继续选择原靶静脉操作。如果原靶静脉操作困难,可以重新选择靶静脉完成手术;Sideris等[6]进行CRT手术时,原靶静脉侧静脉出现夹层后,重新选择后侧静脉顺利完成手术。Bosa等[7]在一例CRT术中合并夹层的病例中,两次在夹层处予以球囊扩张贴壁治疗,但撤除球囊后左室电极仍然不能通过病变处,第3次予以球囊扩张持续5 min后,撤出球囊,电极成功通过夹层病变处,从而成功完成CRT治疗。而Gutleben等[8]通过在夹层病变处植入支架开通血管,使左室电极顺利通过病变血管至侧静脉完成手术。
本例患者出现CS夹层伴穿孔考虑:第一次CS电极导管放置CS未成功后,更换使用头端更硬的“蓝把”大头电极导管,虽然影像提示电极放置成功,但造影导管推送困难,术者推送困难时未强行推送,造影提示CS口造影剂滞留以及心包积液,考虑可能“蓝把”大头电极损伤血管内膜致CS夹层伴穿孔,因患者生命体征平稳,心包积液未增加,观察后继续手术。再次使用CS电极导管成功放置CS后,造影导管顺利进入CS,再次“冒烟”时发现冠状静脉夹层撕裂内膜片,进一步提示CS夹层伴穿孔。
对本病例的最主要体会:① 首选CS电极导管放置CS指引造影导管送入;② 在造影导管进入CS过程中动作宜轻柔,遇到阻力切不可强行推送;③ 发生CS夹层和心包积液后,应密切观察患者生命体征的变化,如生命体征稳定,可继续植入左室电极完成手术。
