高龄肺部感染患者多重耐药菌的分布及临床特点
2018-10-24曹桂花葛伟薛明涛
曹桂花,葛伟,薛明涛
(空军军医大学西京医院老年病科,西安 710032)
多重耐药菌(multi-drug resistant bacteria,MDR)是指对通常敏感的三类或三类以上抗菌药物同时呈现耐药的细菌,有报道指出,在重症加强护理病房死亡患者中,MDR感染者占50%以上。MDR对婴幼儿、免疫缺陷者和老年人的危害极大,随着人口老龄化进程加快,近年来临床发现,老年病科高龄MDR肺炎发病率逐渐增加,不仅增加了治疗难度,也直接威胁到了患者的生命安全[1,2]。本研究旨在分析高龄肺部感染患者MDR的分布及临床特点,以期为临床提供指导和参考。
1 对象与方法
1.1 研究对象
入选2015年1月至2016年12月在西京医院老年病科住院治疗的高龄肺部感染患者共219例。纳入标准:(1)≥80岁;(2)痰液标本质量合格;(3)住院时间预计>3 d。排除标准:(1)痰液标本培养阴性;(2)预期生存时间≤24 h。依据是否出现MDR分为2组:MDR组(n=107)和非MDR组(n=112),其中MDR组男性58例,女性49例,年龄80~99(84.0±2.5)岁;非MDR组男性62例,女性50例,年龄80~97(85.0±3.9)岁。
1.2 方法
1.2.1 标本采集 对于普通患者,取痰前用清水反复漱口后,用力自气管咳出第1口痰于灭菌容器内(共207例);对于已经建立人工气道(如气管切开或气管插管)者,应戴无菌手套或用无菌镊子取一次性无菌专用吸痰管,一头缓慢插入气管致隆突(叶支气管)水平,一头接电动吸引器,螺旋式抽吸,吸引痰液(共12例)。收集到标本立即送检进行细菌培养及药敏试验。
1.2.2 收集资料 包括所有入组患者的年龄、性别、基础疾病、住院时间、抗生素使用天数、激素使用时间、有创呼吸机使用时间、死亡率、痰培养结果等资料进行对比分析。
1.3 统计学处理

2 结 果
2.1 2组患者基线资料比较
2组患者年龄、性别、激素使用时间、慢性阻塞性肺疾病(chronico bstructive pulmonary disease,COPD)病史、白蛋白水平、降钙素原(procalcitonin,PCT)水平比较差异均无统计学意义(P>0.05);MDR组患者的住院天数、抗生素使用天数、有创呼吸机应用天数较非MDR组长,差异具有统计学意义(P<0.05;表1)。
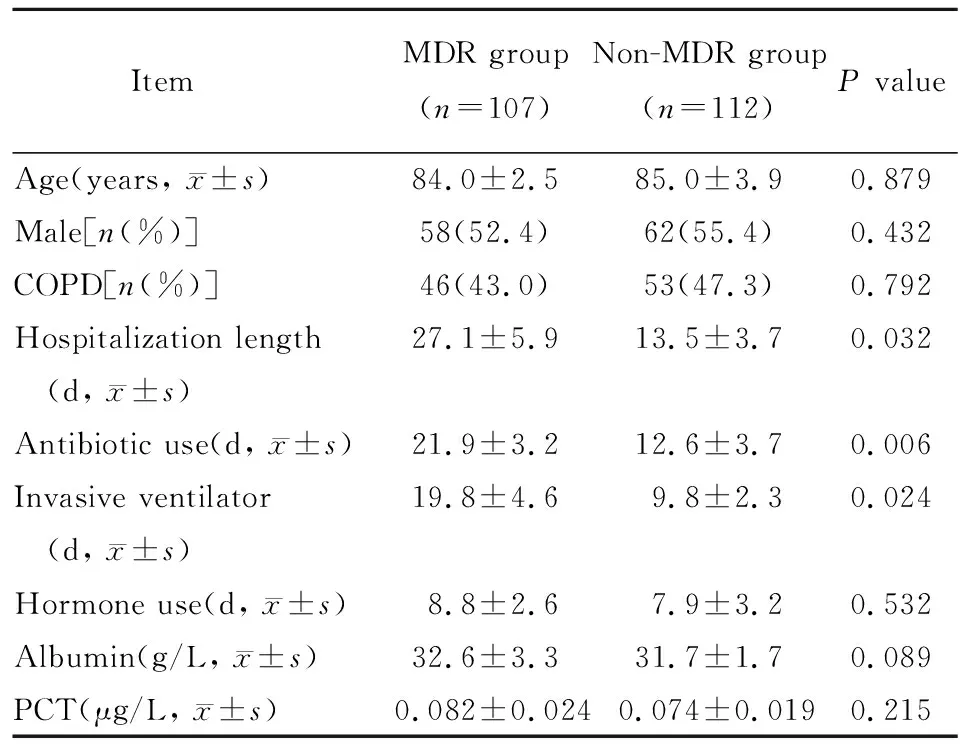
表1 基线资料比较
MDR: multi-drug resistant bacteria; COPD: chronic obstructive pulmonary disease; PCT: procalcitonin
2.2 2组患者病原菌学特点
MDR组中病原菌的种类及构成比依次为鲍曼不动杆菌28.0%(30/107)、铜绿假单胞菌22.4%(24/107)、大肠埃希菌17.8%(19/107)、耐甲氧西林金黄色葡萄球菌(methicillin-resistant staphylococcus aureus,MRSA)9.3%(10/107)、肺炎克雷伯菌8.4%(9/107)、屎肠球菌6.5%(7/107)、其他5.6%(6/107)。非MDR组中病原菌的种类及构成比依次为肺炎克雷伯菌31.3%(35/112)、大肠埃希菌29.5%(33/112)、铜绿假单胞菌17.9%(20/112)、鲍曼不动杆菌15.2%(17/112)、MRSA 3.6%(4/112)、其他1.8%(2/112)、屎肠球菌0.9%(1/112)。2组患者的病原菌均以革兰氏阴性杆菌为主。
2.3 2组患者1年死亡率比较
MDR组患者1年死亡率较对照组[30.2%(32/106)vs8.0%(9/112)]明显升高,2组比较差异有统计学意义(P<0.05)。
2.4 MDR感染的危险因素分析
多因素logistic回归分析结果提示,住院时间长(OR=4.813,95%CI1.234~5.554;P=0.032),抗生素使用时间长(OR=3.124,95%CI2.126~10.314;P=0.001)及有创呼吸机使用时间长(OR=4.227,95%CI1.470~6.879;P=0.041)是发生MDR感染的独立危险因素(表2)。
3 讨 论
高龄老年患者由于组织器官功能减退、免疫力低下等因素,容易发生肺部感染,肺部感染后住院时间长、 侵入性操作频率增加、 使用激素、不合理使用抗生素等都可能使患者MDR感染的风险增大。MDR感染后使用抗生素效果差、治疗失败率高,可导致死亡率增高及临床费用增加[3]。
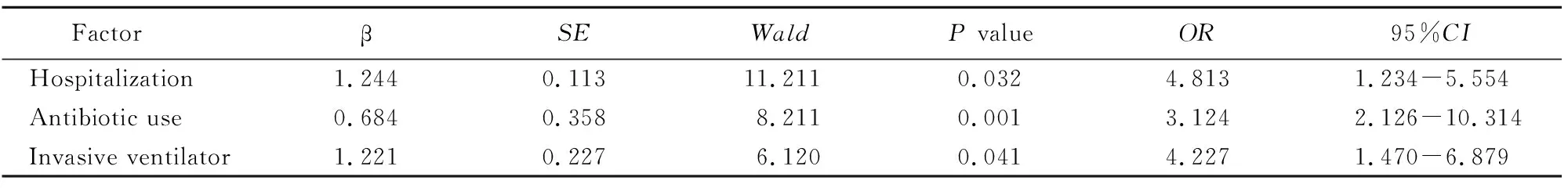
表2 MDR感染的多因素非条件logistic回归分析
MDR: multi-drug resistant bacteria
本研究发现,高龄MDR依次以鲍曼不动杆菌、铜绿假单胞菌、大肠埃希菌、MRSA、肺炎克雷伯菌等多见,这与国内多项研究结果一致[4,5]。文献报道,鲍曼不动杆菌和铜绿假单胞菌检出率逐年升高,耐药率明显上升[6,7]。这与鲍曼不动杆菌可产生多种酶有关:对头孢菌素类耐药,主要与其产超广谱β-内酰胺酶有关;对亚胺培南耐药,主要与其产金属β-内酰胺酶有关;对喹诺酮类耐药,主要与gyrA和parC基因突变有关[8]。铜绿假单胞菌对多种抗生素可快速产生耐药性,临床抗感染的经验表明,单一抗生素对铜绿假单胞菌的治疗是不理想的,主张联合用药,细菌生物膜是导致治疗失败的重要原因之一,因大环内酯类抗生素能有效抑制生物膜形成,短期联合头孢他啶等抗铜绿假单胞菌药物后,可明显改善临床疗效,其中以阿奇霉素抑制作用最强[9]。研究高龄人群及本病区MDR的分布及不同细菌的耐药性能为治疗提供重要的参考价值。
本研究结果表明,MDR感染后患者死亡率明显升高,因MDR感染后可引起血小板减少、肝功能异常、贫血、凝血功能障碍、代谢性酸中毒、应激性溃疡等症状,且抗生素对MDR的疗效差,易出现呼吸衰竭、脓毒血症等严重并发症,最终导致高死亡率[10]。
本研究结果显示,住院时间长、抗生素使用疗程长及有创呼吸机长时间使用是发生MDR感染的独立危险因素。老年患者由于基础疾病多,住院率高、治疗周期长,院内耐药菌感染风险也就越大[11,12],广谱抗生素使用随之增多,长疗程的抗感染治疗导致体内敏感菌被杀灭或抑制,易诱导耐药基因突变,造成多重耐药性产生、体内环境菌群失调、大量多种MDR在体内定植或致病,且细菌耐药性不断进化(从低度耐药逐步向中度或高度耐药转化),还可导致二重感染。有创机械通气会直接损伤气管上皮细胞、影响纤毛运动、破坏呼吸系统的生理屏障,痰液易附着在管道上形成痰栓造成痰液引流不畅,引起细菌不断增殖,细菌定植在患者体内导致肺部感染,再加上长期有创机械通气患者多需反复使用抗生素治疗,形成恶性循环,导致MDR产生[13,14]。
总之,在高龄肺部感染患者诊疗过程中,临床医师应充分认识到住院时间长、长疗程抗生素应用及有创呼吸机长时间使用会增加MDR感染的风险,MDR感染后患者死亡率增加,应积极启动经验治疗,并据药敏及时调整有针对性、相对窄谱的抗菌药物;感染控制后及时出院;住院期间加强病原菌监测,如发现MDR感染,须遵循以循证医学证据为基础的感染诊治指南,做好隔离预防措施及环境和设备清洁消毒,减少MDR产生、避免其播散[15]。
