帕金森病伴发嗅觉障碍及其与临床症状的关系
2018-10-19王瑞丹李丹凝左丽君郭鹏连腾宏扈杨刘丽余舒扬陈泽颉余秋瑾金朝赵慧李丽霞朴英善张巍
王瑞丹 李丹凝 左丽君 郭鹏 连腾宏 扈杨 刘丽 余舒扬陈泽颉 余秋瑾 金朝 赵慧 李丽霞 朴英善 张巍
帕金森病(Parkinson disease,PD)是中老年人常见的神经变性疾病,其主要病理特征为神经元内出现路易小体(Lewy bodies,LB),黑质LB与静止性震颤、肌强直、运动迟缓及姿势步态异常等运动症状有关,黑质以外的LB与精神行为症状、自主神经功能紊乱、睡眠障碍及感觉异常等非运动症状(non-motor symptoms,NMS)有关。根据PD的Braak病理分期,LB首先出现在嗅球和前嗅核,因此,嗅觉障碍(olfactory dysfunction,OD)是PD患者出现的第一个临床症状,即早于运动症状出现,对PD具有一定的预警作用。目前,关于PD伴OD(PD-OD)的研究结论尚不统一。有研究发现OD与Hoehn-Yahr(H-Y)分期、病程、用药情况及开关期等无关[1],PD患者的嗅觉鉴别能力与病程相关[2],雷沙吉兰可改善早期PD患者的嗅觉辨别能力[3]。PD患者OD与NMS的关系同样存在争议,有学者认为嗅觉功能与语言、学习、记忆和执行功能相关[4],而有研究则提示嗅觉减退与认知功能无关[5]。本研究采用Sniffin’ Sticks嗅觉检测法评价PD患者的嗅觉功能,探讨PD-OD的临床特征,分析其与病程、病情、运动症状及NMS的关系,为PD的早期诊断及预后评价提供一定依据。
1 对象和方法
1.1对象连续收集2013-08—2017-05就诊于北京天坛医院的PD患者192例,符合英国脑库PD诊断标准,完成嗅觉检测。排除标准:有明确的OD家族史;有滥用药物史;长期暴露于挥发性物质或特殊环境中,如除草剂、杀虫剂、金属粉尘、酸性气体、工业稀释剂、清洁剂、锯末及矿区等接触史;鼻腔或鼻窦严重疾病或手术史;3周内发生过呼吸系统感染,如鼻炎、支气管炎及肺炎等;慢性阻塞性肺疾病;存在影响嗅觉功能的其他神经精神疾病,如阿尔茨海默病、多发性硬化、精神分裂症及癫痫等;曾受过严重的头颅外伤;存在过敏体质、内分泌紊乱、传染性疾病、全身感染性疾病及自身免疫性疾病等;女性月经期或妊娠期。
1.2方法
1.2.1 临床资料收集:收集患者性别、年龄及吸烟情况等人口学资料;记录用药情况,包括用药种类及每天剂量,并按下列公式计算左旋多巴等效剂量(levodopa equivalent daily doses,LEDD):LEDD=左旋多巴标准片×1+左旋多巴控释片×0.75+(左旋多巴标准片×1+左旋多巴控释片×0.75)×0.25(同时服用恩他卡朋片)+吡贝地尔缓释片×1+盐酸普拉克索片×100+盐酸司来吉兰片×10[6]。
1.2.2 Sniffin’ Sticks嗅觉检测:采用德国Burghart Messtenik公司生产的嗅棒(产品号LA-13-00005),用于嗅觉察觉、辨别及鉴别能力测试的嗅味棒分别为48支、48支和16支,总计112支。采用Sniffin’ Sticks嗅觉检测法评价嗅觉功能,包括嗅觉察觉(threshold,THR)、嗅觉辨别(discrimination,DIS)和嗅觉鉴别(identification,ID),以上三部分评分之和为嗅觉功能总分(TDI)[7]。根据TDI评分、结合Hummel等[8]校正年龄和性别的嗅觉减退标准,将患者分为两组:(1)PD-OD组:36~55岁男性患者TDI评分≤24分,女性患者TDI评分≤28分;55岁以上患者TDI评分≤19分。(2)PD不伴OD(PD with no OD,PD-NOD)组:36~55岁男性患者TDI评分≥25分,女性患者TDI评分≥29分;55岁以上患者TDI评分≥20分。
1.2.3 运动症状评分:采用Hoehn-Yahr(H-Y)分期评价病情程度。采用统一PD评定量表(Unified Parkinson’s disease Rating Scale,UPDRS)第Ⅲ部分(UPDRS Ⅲ)于关期评价运动症状,计算UPDRS Ⅲ总分,采用UPDRS Ⅲ中相关亚项之和分别评价:(1)震颤:第20a、20b、20c、20d、20e、21a和21b项之和。(2)肌强直:第22a、22b、22c、22d和22e项之和。(3)运动迟缓:第23a、23b、24a、24b、25a、25b、26a、26b和31项之和。(4)步态姿势异常:第27、28、29和30项之和。采用剂末现象简易评价量表计算其发生率。采用UPDRS Ⅳ中“开-关现象”的题目计算其发生率。采用UPDRS Ⅳ部分中“异动症”的题目计算其发生率。
1.2.4 NMS评价:(1)蒙特利尔认知评估量表(Montreal cognitive assessment,MoCA)-北京版:评价认知功能。(2)改良淡漠评定量表(modified apathy estimate scale,MAES):评价淡漠状况。(3)汉密尔顿抑郁量表(Hamilton depression scale,HAMD)-24项版本:评价抑郁状况。(4)汉密尔顿焦虑量表(Hamilton anxiety scale,HAMA)-14项版本:评价焦虑状况。(5)快速眼动期睡眠行为障碍筛查问卷(rapid eye movement sleep behavior disorder screening questionnaire,RBDSQ):评价快速眼动期睡眠行为障碍(RBD)。(6)匹兹堡睡眠质量指数量表(Pittsburgh sleep quality index,PSQI):评价总体睡眠质量。(7)爱泼沃斯思睡量表(Epworth sleepiness scale,ESS):评价日间思睡状况。(8)不宁腿综合征评定量表(restless leg syndrome rating scale,RLSRS):评价PD患者是否有不宁腿综合征(restless leg syndrome,RLS)及其严重程度。(9)疲劳评定量表(fatigue scale,FS)-14项版本和疲劳严重程度量表(fatigue severity scale,FSS):评价疲劳状态及其严重程度。
1.3统计学处理采用SPSS 20.0软件进行统计学分析,正态分布的计量资料以均数±标准差表示,两均数比较采用t检验;非正态分布的计量资料以中位数(四分位数间距)表示,采用Mann-Whitney秩和检验;计数资料采用卡方检验;采用Pearson相关分析法对OD指标与临床特征进行相关性分析。以P<0.05为差异具有统计学意义。
2 结果
2.1PD患者OD发生情况192例PD患者中自述存在OD者为93例(48.4%),经Sniffin’ Sticks嗅觉检测法证实存在OD者117例(60.9%),其中72例(61.5%)OD出现于运动症状发生前。
2.2两组患者嗅觉功能评分PD-OD组TDI、THR、DIS及ID评分均明显低于PD-NOD组(均P<0.01,表1)。

表1 两组患者嗅觉功能评分比较
注:PD-NOD:帕金森病不伴嗅觉障碍,PD-OD:帕金森病伴嗅觉障碍;表2~4同。THR:嗅觉察觉阈值,DIS:嗅觉辨别能力,ID:嗅觉鉴别能力,TDI:嗅觉功能总分(THR+DIS+ID);表5同。数据以中位数(四分位数间距)表示;与PD-NOD组比较,aP<0.01
2.3两组临床特征比较PD-OD组与PD-NOD组在性别、年龄、病程、H-Y分期及LEDD等比较均无统计学差异(均P>0.05,表2)。
2.4两组运动症状及运动并发症比较PD-OD组与PD-NOD组UPDRS Ⅲ总分、震颤、肌强直、运动迟缓及步态姿势异常评分比较均无统计学差异,剂末现象、开-关现象及异动症发生例数比较亦均无统计学差异(表3)。
2.5两组NMS比较PD-OD组认知功能障碍、淡漠、很可能RBD、日间思睡及总体睡眠质量下降发生率均高于PD-NOD组,而抑郁、焦虑、RLS及疲劳发生率比较无统计学差异。PD-OD组MoCA量表评分明显低于PD-NOD组,MAES、RBDSQ及ESS量表的评分明显高于PD-NOD组,而PSQI量表评分两组间比较无统计学差异。具体结果见表4。
2.6相关性分析PD患者TDI、DIS及ID评分与MoCA量表评分呈正相关,与MAES及RBDSQ量表评分均呈负相关,而THR与MoCA、MAES及RBDSQ量表评分无相关性。具体结果见表5。
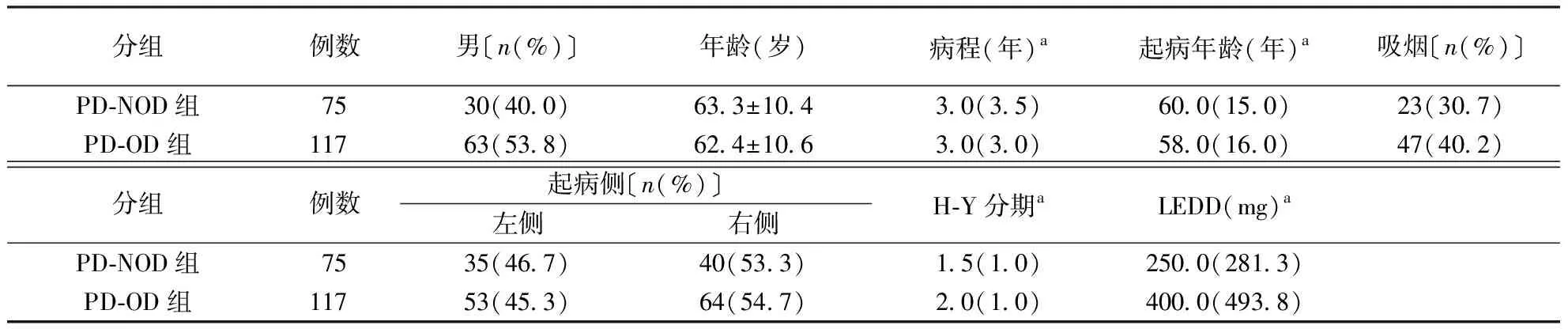
表2 两组患者临床特征比较
注:LEDD:左旋多巴等效剂量;a数据以中位数(四分位数间距)表示

表3 两组患者运动症状及运动并发症发生情况比较
注:UPDRS Ⅲ:统一帕金森病评定量表第Ⅲ部分;a数据以中位数(四分位数间距)表示

表4 两组患者NMS发生率及评分比较〔n(%)〕
注:RBD:快速眼动期睡眠行为障碍;RLS:不宁腿综合征。MoCA:蒙特利尔认知评估量表,MAES:改良淡漠评定量表,RBDSQ:快速眼动期睡眠行为障碍筛查问卷,ESS:爱泼沃斯思睡量表;表5同。PSQ:匹兹堡睡眠质量指数量表

表5 PD患者嗅觉功能评分与NMS相关量表评分的相关性
注:NMS:非运动症状
3 讨论
3.1PD-OD的发生率本研究采用Sniffin’ Sticks嗅觉检测法发现PD患者OD发生率为60.9%,与国内外报道的45.0%~96.7%一致。
嗅觉功能变化易受多种因素影响,在PD早期,嗅觉功能减退可能不明显,常不被患者关注。本研究仅有48.4%的患者自述存在OD,而经Sniffin’ Sticks嗅觉检测法证实存在OD的比例明显增加,表明其可发现更多的PD患者存在OD。此外,在伴OD的PD患者中,61.5%者OD出现于运动症状之前,表明OD是一种常见的运动症状期前NMS。应对具有PD高危因素人群进行客观的嗅觉功能评价,为早期诊断提供线索。
3.2PD-OD的临床特征本研究发现PD患者的总体嗅觉功能、嗅觉察觉、辨别及鉴别能力均明显减退。研究发现,PD患者的OD不仅表现为嗅觉察觉、辨别及鉴别能力的全面受损,且嗅觉辨别及鉴别能力比察觉能力的损害出现得更早、症状更重[9];但也有研究显示,PD患者嗅觉辨别和鉴别能力存在明显缺陷,但嗅觉察觉能力无变化[10]。结论存在差异可能与入组患者的病情、病程及嗅觉检测方法等不同有关。
3.3PD-OD与人口学指标的关系有研究发现女性PD患者嗅觉功能较男性好,可能与女性吸烟率较低有关。年龄因素也影响嗅觉功能,55岁以上人群存在嗅觉减退。吸烟对嗅觉功能的影响尚不确定,有研究认为吸烟损害嗅觉功能,也有研究认为香烟中的尼古丁对嗅觉具有非特异性保护作用。多数研究认为用药情况对PD患者的嗅觉功能无影响,但近期一项横断面研究发现雷沙吉兰可能改善早期PD患者的嗅觉辨别能力,仍需进一步验证。本研究显示PD-OD与性别、年龄、吸烟与否及LEDD均无关。
3.4PD-OD与病情、运动症状的关系PD患者嗅觉功能与病程的关系仍存争议,一项横断面调查发现其与病程无关,但亦有研究发现PD患者嗅觉辨别能力可能随病程的延长而降低。本研究显示,PD-OD与病程和H-Y分期无关,推测PD患者的OD在运动症状出现之后可能相对稳定。本研究发现PD-OD组与PD-NOD组UPDRS Ⅲ评分无统计学差异,提示PD-OD与运动症状的严重程度无关。不同研究结果存在差异可能与运动症状评价的时间不同有关,受到开、关期的影响。本研究于“关”期进行评价,结果更加准确。
3.5PD-OD与NMS的关系
3.5.1 PD-OD与认知障碍:本研究显示PD-OD患者认知功能更差,且随着认知障碍加重,PD患者的嗅觉功能,尤其是嗅觉辨别及鉴别能力下降更明显,而嗅觉察觉能力与认知障碍无关。既往研究证实,PD患者胆碱能神经失支配与痴呆有关[11],而PD患者的嗅觉鉴别能力与前脑胆碱能通路的完整性有关。因此,胆碱能系统受损可能是PD-OD患者出现认知障碍的神经生化机制。此外,研究发现PD-OD患者认知相关脑区灰质萎缩,以梨状皮层及眶额皮质等嗅觉皮层[12]、壳核及尾状核[13]更明显,提示PD-OD患者出现认知障碍的神经解剖机制。
3.5.2 PD-OD与淡漠:研究发现淡漠的PD患者嗅觉鉴别能力低于无淡漠PD患者,且淡漠与嗅觉鉴别能力呈负相关[14]。还有研究提示淡漠是嗅觉减退最重要的危险因素[15]。本研究显示,有OD的PD患者更易出现淡漠且程度更重;随着淡漠加重,PD患者的嗅觉功能,尤其是嗅觉辨别及嗅觉鉴别能力减退更明显,而嗅觉察觉能力与淡漠无关。嗅觉鉴别能力与额颞叶及边缘系统,如眶额皮质及海马等的功能有关[16]。作者推测,与淡漠相关的额叶及边缘系统等与嗅区存在广泛的纤维联系,为PD-OD患者出现淡漠提供了解剖学基础。另外,长期的嗅觉减退影响患者对外部环境的反应,进而与淡漠有关。
3.5.3 PD-OD与RBD:RBD与OD都是PD患者临床前期的症状[17],RBD患者伴OD可预示PD的发生[18]。RBD与脑干多种神经传导通路有关,RBD患者的边缘系统也存在明显的功能障碍[19]。近期研究提示,RBD患者伴发的嗅觉阈值的改变、嗅觉辨别和鉴别能力的损伤可能与中脑边缘系统通路受损有关[20],而嗅觉系统与海马等边缘系统存在联系,因此,PD-OD与RBD关系的机制可能与中脑边缘系统功能障碍有关。本研究发现,存在OD的PD患者更易出现RBD,且随着RBD的加重,嗅觉功能,尤其是嗅觉辨别及鉴别能力减退更明显。
3.5.4 PD-OD与睡眠障碍:研究发现日间过度思睡为PD的独立危险因素[21],与PD患者嗅觉减退相关性最大的睡眠障碍为日间过度思睡。PD-OD与总体睡眠质量呈负相关。本研究发现存在OD的PD患者更易发生日间过度思睡、日间过度思睡的程度更重、总体睡眠质量下降更明显,本研究首次发现PD患者日间过度思睡与嗅觉辨别能力减退相关。本研究与既往研究的结果存在差异,可能由于采用的睡眠评价量表不同有关,故需采用多导睡眠监测等客观手段进行评价,明确PD-OD与睡眠障碍的关系。产生和维持睡眠的中枢位于脑干蓝斑核和中缝核,冲动经丘脑向上传导至大脑皮质。LB在上述脑区沉积可导致睡眠-觉醒失调[22]。另有研究提出,下丘脑分泌素及受体在睡眠调节及嗅觉传导中均发挥重要作用[23]。因此,PD-OD与睡眠障碍相关的机制可能为此肽类物质在PD患者中起到调节作用。
综上所述,本研究结果显示,PD患者OD的发生率高,表现为嗅觉察觉、辨别和鉴别能力的全面减退,PD-OD与认知障碍、淡漠、RBD、日间过度思睡及总体睡眠质量下降明显相关。
