超声内镜在上消化道黏膜下肿瘤诊治中的临床价值
2018-10-17徐刚
徐 刚
上消化道黏膜下肿瘤(submucosal tumor,SMT)多采用内镜进行检查,内镜检查易于发现肿瘤病变,但对于肿瘤的来源及性质很难确定[1]。而经普通胃镜活检术存在取材过浅、过小等不足,无法明确诊断病情[2]。由于病情诊断不明确,对于该类患者,既往多通过内镜定期随访或手术治疗[3]。近几年来,随着超声内镜的广泛应用及微创技术的发展,大大提高了黏膜下肿瘤的诊断水平[4]。超声内镜(endoscopic ultrasonography,EUS)是在内镜顶端安装高频微型超声探头,结合超声实时扫描与内镜直接观察的一种新型医疗技术[5]。通过将超声和内镜融为一体,对于消化道管壁结构、肿瘤病变来源及浸润深度具有很好的观察效果,因此已被广泛应用于消化道肿瘤的诊治。
1 资料与方法
1.1 一般资料
病例来源于2013年12月至2015年12月在我院消化内镜中心经电子胃镜检查初步诊断为SMT的患者156例,其中男性87例,女性69例,年龄42~78岁,平均年龄(57.8±5.2)岁;其中123例主要临床表现为上腹痛、吞咽不适、腹胀、反酸、嗳气、纳差等,余33例无临床不适主诉,于健康查体时发现。患者均于术前行X线胸片、心电图、肝肾功能、凝血功能、血常规检查,无手术禁忌证。患者临床资料完整,符合医学伦理学要求,并签署知情同意书。进行超声内镜诊治工作的2位手术医生具有10年以上消化道内镜操作经验,并进行内镜下治疗和EUS检查工作5年以上。
1.2 方法
上述经电子胃镜检查初步诊断为SMT的156例患者需进一步行超声内镜检查。常规内镜下可见SMT呈半球形或丘型向腔内凸起,边界不明确,基底部较宽,直径多在2 cm以内,表面覆盖光滑黏膜,肿瘤较大时可见条型黏膜皱襞,用活检钳牵拉黏膜皱襞时,其可在肿瘤表面自由移动,未与肿瘤粘连,或用活检钳推动肿瘤时,其可在黏膜下移动。超声内镜可将消化道管壁的层次结构显示出来:第一层的高回声带为黏膜表面和黏膜层产生的界面波;第二层的低回声带为黏膜的肌层;第三层的高回声带为黏膜下层;第四层的低回声带为固有肌层;第五层的高回声带为浆膜层和浆膜外组织产生的界面波。
1.3 内镜下治疗方法
手术过程中根据肿瘤的大小和位置,分别采用了结扎剥离术、内镜黏膜下挖除术(ESE)、内镜下全层切除术(EFR)、内镜黏膜下剥离术(ESD)、内镜黏膜下隧道肿瘤切除术(STER)等方法。切除的组织标本行病理检测,必要时可行免疫组化检查,术后3个月行电子胃镜随访检查。
1.4 仪器设备
治疗内镜采用奥林巴斯的GIF-Q260J型胃镜和CV-260主机,超声系统为Olympus的EU-ME1型,超声探头为12 MHz和20 MHz。内镜操作过程中应用亚甲蓝、肾上腺素、甘油果糖、南京微创公司的和谐铗、COOK公司6连发静脉曲张橡皮套扎器、透明帽、圈套器、爱尔博(ERBE)电刀等。
1.5 观察指标
除了记录患者年龄、性别等一般资料外,还需记录病灶的光镜下特点,如病变形态、生长部位、是否呈分叶状生长,重点记录病灶的超声内镜下特点,如病变的层次、大小、回声特点、边界、弹性成像特点等。超声内镜下弹性成像评价标准为:根据图像颜色变化对病变的软硬度进行判断,其中红色代表质软,蓝色代表质硬,黄色及绿色则提示质地中等。
1.6 统计学分析

2 结果
2.1 156例病变在EUS下的分布部位及回声特点
156例行超声内镜发现,间质瘤62例,平滑肌瘤43例,异位胰腺22例,脂肪瘤18例,囊肿7例,神经内分泌瘤4例。见表1。

表1 156例EUS下肿瘤分布部位及回声特点
2.2 EUS检查与病理检测诊断性质比较
经EUS诊断为上消化道黏膜下肿瘤患者156例中,131例经内镜下切除(其中内镜黏膜下剥离术6例、内镜黏膜切除术33例、内镜黏膜下挖除术9例、内镜下全层切除术5例、内镜黏膜下隧道肿瘤切除术11例、高频电凝电切术67例);14例经外科手术切除。共145例获得病理检查结果明确诊断,随访113例未见复发患者。EUS对上消化道黏膜下肿瘤的性质诊断结果与病理检测结果诊断符合率为86.9%(126/145);对间质瘤、平滑肌瘤、脂肪瘤、异位胰腺、囊肿、神经内分泌瘤的诊断敏感度分别为81.8%、87.8%、94.4%、90.9%、85.7%、100%。见表2。
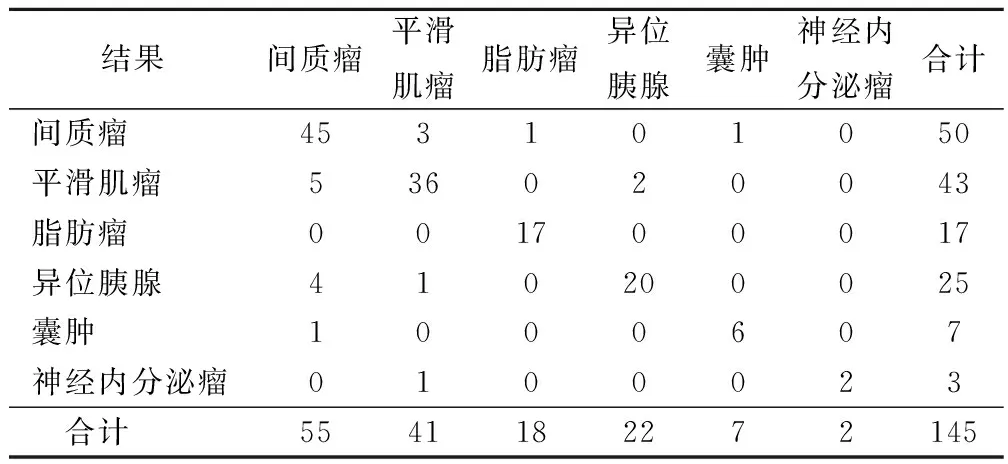
表2 EUS检查与病理检测诊断性质比较/例
2.3 EUS诊断胃良恶性间质瘤与病理检测性质诊断比较
EUS诊断胃良恶性间质瘤与病理检测符合率为88.9%,对恶性间质瘤诊断的特异度为94.3%,敏感度为70.0%。见表3。

表3 EUS诊断胃良恶性间质瘤与病理检测性质诊断比较/例
2.4 EUS检查与病理来源层次比较
EUS诊断上消化道黏膜下肿瘤的来源层次与病理检测符合率为88.9%,对来源于黏膜肌层肿瘤的诊断敏感度为93.8%,特异度为92.0%;对来源于黏膜下层肿瘤的诊断敏感度为91.2%,特异度为95.0%;对来源于固有肌层的诊断敏感度为73.3%,特异度为96.8%。见表4。
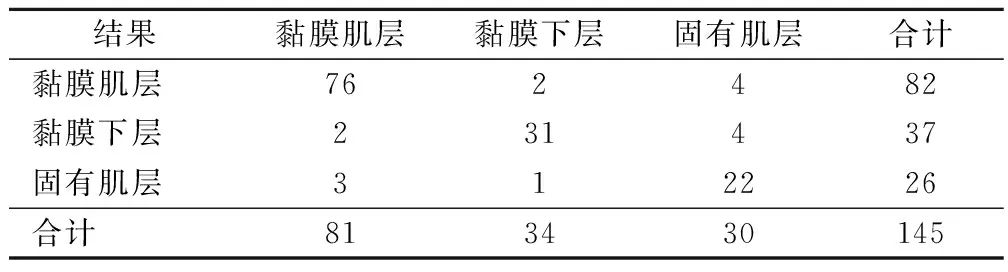
表4 EUS检查与病理来源层次比较/例
3 讨论
消化道黏膜下肿瘤多以良性为主,患者无明显临床症状,肿瘤生长速度慢,部分患者可因肿瘤的缓慢生长及瘤体体积的增大,出现纳差、消瘦等临床症状[6-7]。在胃内最常见的为间质瘤,其有潜在恶变可能,虽无明显临床症状,但考虑到恶化可能,加上患者本身心理压力的存在,因此研究者们认为应早期治疗,以免发生恶变[8]。既往由于无法明确肿瘤的起源及性质,认为黏膜下肿瘤不应进行内镜治疗,大多采取内镜下定期复查或进行外科手术切除[9]。现在随着电子胃镜的发展及微创内镜技术的广泛应用,采用超声内镜诊治黏膜下肿瘤的水平有了显著提高。对于起源于黏膜下层、黏膜肌层及固有肌层浅层的小肿瘤,多主张行超声内镜微创手术治疗;而对于瘤体较大,位置较深或高度怀疑恶变可能的肿瘤,则仍应以外科手术治疗为主[10]。目前直径小于3 cm的黏膜下肿瘤主张内镜下治疗[11]。
消化道黏膜下肿瘤以平滑肌瘤及间质瘤最为常见。据相关文献报道,经超声内镜发现的消化道黏膜下低回声病变,在胃以间质瘤为主,在食管以平滑肌瘤最为常见[12-13]。这两种肿瘤均为位于第2或第4层的低回声病变,超声内镜下鉴别较其他黏膜下肿瘤困难。对病灶的来源层次进行准确判断是超声内镜的优势,本研究发现来源层次符合率为88.9%,与既往研究结论相似,表明超声内镜能够对黏膜下肿瘤进行准确的定位及定性诊断[14-15]。超声内镜是目前公认诊断黏膜下肿瘤最有效的技术方法,可为黏膜下肿瘤内镜微创切除提供准确定位[16]。当然,由于受到超声系统本身分辨率的限制以及超声伪像的存在,加上手术操作者自身主观因素的影响及操作手法的不同,都有可能导致漏诊和误诊[17-18]。因此,术者在操作过程中应认真调整超声探头的方向,尽量使病变表面与探头发出的声束保持垂直,才能精确定位病灶的层次结构并测量其大小,否则会出现病灶边界模糊,管壁层次不清,从而导致误诊。
本研究EUS诊断消化道肿瘤的准确率为86.9%,与Lee等[19]研究相似。来源层次与病理检测符合率为88.9%,对源于黏膜肌层肿瘤的诊断敏感度为93.8%,特异度为92%;对黏膜下层肿瘤敏感度为91.25%,特异度为95%;对固有肌层的诊断敏感度为73.3%,特异度为96.8%。上述研究结果与Kamata[20]文献报道相似,表明超声内镜能够准确地对黏膜下肿瘤进行定位及定性诊断,是一种诊断黏膜下肿瘤的有效方法。
综上所述,超声内镜在诊断上消化道黏膜下肿瘤具有很高的价值,可以对黏膜下肿瘤来源、部位、性质作出准确的诊断,并为微创内镜下治疗提供重要的影像学依据。
