经骨折块间入路半髋置换治疗不稳定型股骨转子间骨折
2018-10-08郭团茂曹伟宁杨军琪行艳丽郭霆陈文恒马航
郭团茂,曹伟宁,杨军琪,行艳丽,郭霆,陈文恒,马航
(1.陕西省咸阳市中心医院骨二科,陕西 咸阳 712000;2.陕西省宝鸡市中心医院创伤骨科,陕西 宝鸡 721000)
股骨转子间骨折是最常见的一种老年脆性骨折,占髋部骨折的31%~51%,占全身骨折的3.13%左右[1-2]。股骨转子间骨折多发于老年人,与骨质疏松关系紧密,伴随骨骼肌肉、脏器机能减退,围手术期合并症多,导致老年髋部骨折死亡率占发病率的30%,是同龄人群死亡率的3倍,因此转子间骨折的手术治疗尤为非常重要,资料显示98%老年髋部骨折需要采用外科手术治疗[3]。转子间骨折手术治疗方法多样,各种手术方式具有不同的特点,所以在治疗方式的选择上存在较大争议。本研究选取2013年5月至2015年10月我院骨科收治的144例高龄不稳定型股骨转子间骨折,比较分析经股骨转子骨折块间入路与传统后外侧入路半髋置换术临床效果,现报告如下。
1 资料与方法
1.1 一般资料 纳入标准:a)符合不稳定型股骨转子间骨折的诊断标准[4];b)X线片显示为不稳定型转子间骨折;c)高龄患者预期寿命小于10年。排除标准:a)保守治疗的患者;b)合并严重内科疾患经过围手术期治疗后仍然不耐受手术或术前精神障碍难以配合手术和术后康复。
本研究选取患者共144例,其中男58例,女86例;年龄65~87岁,平均(78.9±2.7)岁;摔伤98例,扭伤35例,交通事故11例;所有患者伴有不同程度的骨质疏松,合并有内科疾病108例(部分患者合并多种疾病,为营养不良、高血压、糖尿病、压疮、肺部感染、肺心病、心功能不全、肾功能不全等内科病);按Evans-Jenson分类法均为不稳定型骨折,其中Ⅲ型84例,Ⅳ型51例,Ⅴ型9例。
其中观察组72例,男27例,女45例,采用经股骨转子间骨折块间隙方法行人工股骨头置换术;对照组72例,男31例,女41例,采用传统后外侧入路行人工股骨头置换术。两组患者基本资料比较差异无统计学意义(P>0.05,见表1)。研究分工明确,手术由同一医师完成,资料收集、随访均有专人完成,两组有较好的均衡性,研究真实可行。此次研究经医院伦理委员会研究通过,并经患者家属和/或本人同意。
1.2 治疗方法 入院后患肢持续皮牵引或骨牵引制动,抗骨质疏松治疗,改善微循环、止痛对症处理,行术前检查评估病情,给予内科病的处理和围手术期治疗。两种手术方法均采用腰麻或全麻,患者侧卧位,患侧向上,常规消毒铺巾,取髋关节后外侧切口(Moore切口)长约12 cm左右,切开皮肤、筋膜。

表1 两组一般资料比较
对照组沿臀大肌和阔筋膜张肌间显露髋关节,内旋髋关节后可见外旋肌群并从近大转子止点处切断,处理髋关节后外侧关节囊外组织,纵向小半月形切除部分关节囊,充分显露股骨头颈部,内旋髋关节后用取头器取出股骨头颈,根据股骨颈轴线,保持合适的前倾角、外展角度,以从小到大髓腔锉扩髓至合适,经过试模后选择与股骨髓腔相匹配的股骨柄假体(长柄骨水泥型),置入骨水泥并插入长柄假体,假体插入股骨髓腔的深度以大转子尖端与股骨头的圆心在同一水平,等骨水泥凝固牢靠后复位股骨大转子骨折块,用钢丝或克氏针张力带固定稳妥,选择合适的双动头装配并复位,重建外旋肌群,冲洗伤口,留置引流管,缝合伤口。若患者骨质疏松严重,为了增加骨强度,可使用钢丝圈环扎在股骨干外,防止劈裂。
观察组经臀大肌显露股骨大转子骨折块,顺骨折线向两侧牵开骨折块,近端沿肌纤维方向钝性分开部分臀中肌,充分显露并取出股骨头颈部,其余手术步骤同对照组,但是不干扰外旋肌群和关节囊。
术后常规应用抗生素24 h,以术后患者自控镇痛、哌替啶肌注、塞来昔布口服等多模式镇痛,采用低分子肝素钙皮下注射、小腿气压泵、患者自发足踝运动等防止血栓、氟哌啶醇肌注、心理疏导等预防老年性谵妄、处理原有基础疾病并预防术后脱位等并发症。根据术后状态和身体情况制定恢复计划,卧床期间患肢置于外展中立位,术后第2日拄拐下地站立,术后第5日在助行器辅助下患肢部分负重活动。若骨质疏松或原有基础疾病较重,可推迟下床负重时间。
1.3 疗效评价 记录两组患者的手术时间、术中出血量、术后卧床时间、住院时间、术后股骨头后脱位率等情况。根据术后3个月、术后1年Harris评分,评价髋关节功能恢复情况。Harris评分总计100分,90~100分为优,80~89分为良,70~79分为可,70分以下为差。

2 结 果
对照组的手术时间、术中出血量、术后卧床时间大于观察组,差异有统计学意义(P<0.05);两组住院时间比较差别无统计学意义(P>0.05,见表2)。144例患者术后均获随访,随访时间13~18个月,平均为15.8个月。观察组术后并发症共8例,肺部及泌尿系感染3例,同侧或对侧髋部骨折2例,晚期髋关节后脱位1例,骶尾部压疮1例,1年后死亡1例;对照组并发症共18例,早期或晚期髋关节后脱位6例,1年后死亡3例,下肢静脉血栓3例,肺部及泌尿系感染3例,褥疮2例,脑梗及心衰各1例。两组术后髋关节后脱位数比较差异有统计学意义(P<0.05),其它并发症比较差异无统计学意义(P>0.05),见表3。术后3个月观察组Harris髋关节评分明显优于对照组,差异有统计学意义(P<0.05);术后1年两组Harris髋关节评分较相近,差异无统计学意义(P>0.05),见表4。
典型病例为一79岁女性患者,以“摔伤后左髋疼痛、活动受限8 d”入院,诊断为Evans-Jenson Ⅳ股骨转子间骨折。患者伤后在当地医院诊治,合并有营养不良、贫血、糖尿病、肺部感染、骶尾部压疮。因并发症多、风险高转来我院。经过围手术期处理后,经后外侧股骨转子骨折块间入路人工加长柄股骨头置换术,术后20 d好转出院。手术前后影像学资料见图1~2。

表2 两组手术相关参数及术后康复情况比较±s)

表3 两组患者术后及随访并发症的对比(例)

表4 两组患者髋关节Harris评分比较±s,分)
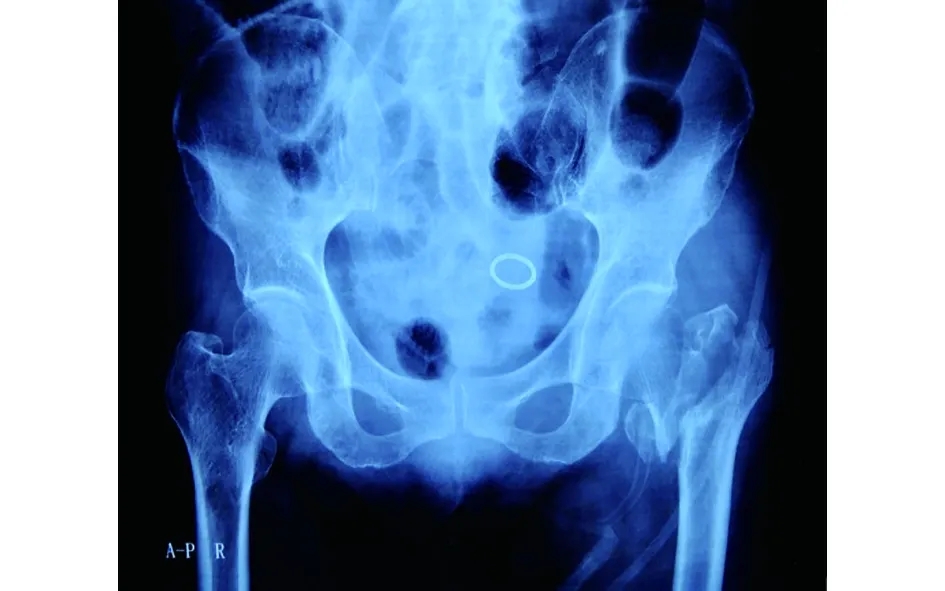
图1 术前X线片示Evans-Jenson Ⅳ股骨转子间骨折

图2 术后X线片示行外侧股骨转子骨折块间入路半髋置换
3 讨 论
伴随老龄化社会的到来,股骨转子间骨折成为老年人的常见损伤。由于老年人多伴有骨质疏松,一旦发生骨折多为不稳定型,同时老年患者常合并多种疾患,长时间卧床使死亡率上升3倍。为了减少死亡率和致残率,手术治疗成为当前老年转子间骨折的首选[5]。一部分学者认为股骨近端防旋髓内钉(proximal femoral nail antirotation,PFNA)是治疗转子间骨折的理想方法,但另外一部分学者认为对于全身情况较差、并发症多的高龄患者,不稳定型转子骨折PFNA术后易失效,而人工髋关节置换是该类患者更安全的选择[6-8]。基于高龄患者存活率与卧床并发症考量,笔者认为好的治疗方式应该能实现患者早期负重并能使之避免出现各种致命并发症,尽快离床进行肢体活动及部分负重,而人工股骨头置换恰恰是符合治疗要求的。本研究中144例患者全部采用人工股骨头(半髋关节)置换联合骨水泥加长柄假体,就使患者达到了早期下地,减少了并发症,尤其是降低了死亡率。以前研究显示人工股骨头(半髋)置换术治疗股骨转子间骨折具有以下优势[9]:a)术中骨水泥型假体能产生即刻稳定性,避免了内固定不稳引起的肢体缩短、髋内翻与骨不连;b)假体近端的稳定性由于大转子、股骨距的破坏而受到严重影响,使用股骨加长柄,使髋内翻及稳定性得到有效解决;c)术后早期下床,大大缩短恢复时间。高龄患者预期寿命<10年,因而翻修的概率较小,使用加长柄可增加股骨髓腔内的假体长度,确保假体的初始稳定性,使假体远端更加稳固。在本研究中通过人工股骨头置换术治疗高领不稳定转子间骨折也体现了以上各种优势。
人工股骨头(半髋关节)置换术常采用髋关节后外侧入路,需要切断外旋肌群,切除部分关节囊,显露髋关节进行人工股骨头置换,具有手术操作简单,创伤小,临床效果明显等优点。尽管传统后外侧入路人工髋关节置换技术越来越成熟,但是仍存在如股骨头后脱位等术后并发症,影响患者疗效[10]。脱位原因与髋周肌肉质量和强度、手术入路、远期髋臼磨损及股骨颈柄松动下沉有关。老年患者随着增龄髋周肌肉自身萎缩、松弛、协调性差,骨质疏松、营养不良、帕金森、偏瘫等因素加速肌肉质量强度下降,同时后外侧入路损伤外旋肌群和部分关节囊,导致髋关节后脱位。本研究中观察组采用改良的后外侧入路并经大转子骨折间暴露髋关节,术中并没有干扰外旋肌群,也不切除关节囊,与采用传统后外侧入路的对照组比较,髋关节后脱位发生率明显减少,其它并发症方面差异没有统计学意义。同时,本研究结果也显示在手术时间、术中出血量、术后卧床时间,观察组比对照组更具有优势,住院时间没有差异。在评价患髋功能、疼痛等方面的Harris评分各指标来看,术后3个月观察组则要更具有优势,但随访1年时两组比较接近。我们认为经股骨转子骨折块间入路对患者损伤小、术后下地早、减少了并发症,患者生活质量明显提高。
综上所述,对于高龄不稳定型股骨转子间骨折患者,经股骨转子骨折块间入路比传统后外侧入路人工股骨头置换术总体上来讲更加安全、有效,不仅能缩短卧床时间、降低并发症、提高存活率,还能降低患者住院时间,在适应症合适的情况下值得临床推广应用。
