儿童恶性肿瘤化疗后医院感染特征及危险因素分析
2018-09-22陈森敏刘四喜麦惠容袁秀丽方希敏刘仕林文飞球
陈森敏, 刘四喜, 麦惠容, 袁秀丽, 方希敏, 刘仕林, 文飞球
儿童恶性肿瘤是严重危害儿童青少年生命的疾病,病死率高,是15岁以下儿童的主要死因之一。化疗仍是目前儿童恶性肿瘤最主要的治疗手段。但医院感染是化疗常见的并发症,不仅限制治疗计划的实施,也影响患者的治疗效果及生活质量。了解儿童恶性肿瘤患者化疗后发生医院感染的危险因素,并采取积极有效的防治措施,可降低医院感染率。为探讨儿童恶性肿瘤化疗患者医院感染的临床特点及危险因素,回顾性分析了2016年在我科接受化疗的恶性肿瘤性疾病患儿,报道如下。
1 材料与方法
1.1 研究对象
选择2016年1-12月在我科接受化疗的恶性肿瘤及肿瘤性疾病患儿,临床资料完整并经细胞学或病理学检查确诊。根据有无发生医院感染,分为医院感染组(病例组)和非医院感染组(对照组)。
1.2 诊断标准
医院感染的诊断参考2001年国家卫生部颁布的《医院感染诊断标准(试行)》:①无明确潜伏期的感染,规定入院48 h后发生的感染为医院感染;有明确潜伏期的感染,自入院时起超过平均潜伏期后发生的感染为医院感染;②本次感染直接与上次住院有关;③在原有感染基础上出现其他部位新的感染(除外脓毒血症迁徙灶),或在原感染已知病原体基础上又分离出新的病原体(排除污染和原来的混合感染)感染。
肺炎的诊断标准根据国家卫生行业标准(WS 382—2012):咳嗽、痰黏稠,肺部湿啰音,并有发热或X线显示肺部炎性浸润性病变。口腔黏膜炎、胃肠道感染、软组织感染、泌尿系统感染及切口感染均参考2001年卫生部医院感染诊断标准。口腔黏膜炎:口腔黏膜有溃疡或肿胀、疼痛,伴有异常分泌物,革兰染色检出病原微生物。胃肠道感染:发热≥38 ℃、恶心、呕吐和(或)腹痛、腹泻,无其他原因可解释。软组织感染: 从感染部位引流出脓液,并有局部疼痛或压痛、局部红肿或发热。泌尿系统感染: 尿频、尿急、尿痛等尿路刺激症状,清洁中段尿培养革兰阳性球菌菌数≥104cfu/mL、革兰阴性杆菌菌数≥105cfu/ mL。切口感染: 切口有红、肿、热、痛,或有脓性分泌物。血流感染(BSI):使用美国疾病预防控制中心(CDC)定义,阳性的血培养中分离的病原体与其他感染部位不相关;存在血流感染的临床表现,如发热>38 ℃、寒战、低血压等,并且:①常见的皮肤定植菌需要至少2次采取的血液样本培养阳性证实;②存在血管内装置的患者分离出常见的皮肤定植菌,且拔除血管内装置、临床医师予针对性的抗生素治疗后临床症状缓解。中性粒细胞缺乏伴发热:诊断依据2016年中华医学会血液学分会及中国医师协会血液科医师分会制定的《中国中性粒细胞缺乏伴发热患者抗菌药物临床应用指南》,外周血中性粒细胞绝对计数(ANC)<0.5×109/L,口腔温度单次测定≥38.3 ℃(腋温≥38.0 ℃)或≥38.0 ℃(腋温≥37.7 ℃)持续超过1 h。本文将符合中性粒细胞缺乏伴发热的诊断标准,并且无其他医院感染诊断的患儿列为中性粒细胞缺乏伴发热。
1.3 方法
1.3.1 病原学检查 所有怀疑医院感染的患者均在使用抗生素前抽取不同部位双份血培养。根据临床症状,部分患者作尿、痰、分泌物、口腔黏膜或咽拭子及肺泡灌洗液等培养,有腹泻症状的患者作粪便培养、粪便轮状病毒及腺病毒抗原检查。
1.3.2 资料收集 对病例组和对照组患者的病例资料进行汇总,主要包括性别、年龄、诊断、住院时间、血清白蛋白水平、白细胞及中性粒细胞计数等信息。
1.3.3 统计分析 数据采用SPSS 17.0软件进行分析。对两组之间的各指标进行单因素比较分析,再通过logistic多因素回归分析关联较大的独立危险因素。计数资料采用列联表χ2检验,正态分布计量资料采用t检验,非正态分布计量资料采用秩和检验,P<0.05为差异有统计学意义。
2 结果
2.1 一般资料
2016年1-12月在我科接受化疗的恶性肿瘤及肿瘤性疾病患儿,临床完整资料共268例,其中急性淋巴细胞白血病148例、急性非淋巴细胞白血病15例、实体瘤65例、淋巴瘤19例、噬血细胞综合征13例、朗格汉斯组织细胞增生症8例;男156例,女112例;年龄3个月~17岁,平均年龄4.7岁;住院时间2~147 d,平均14.9 d。268例中医院感染103例,感染率为38.4%;年龄8个月~13岁4个月,平均4.4岁;感染次数182次,人均感染1.8次;医院感染患者住院时间4~147 d,平均住院42.1d;医院感染时间在入院后2~115 d,平均22.0 d 。医院感染的基础疾病分布及感染频率见表1。
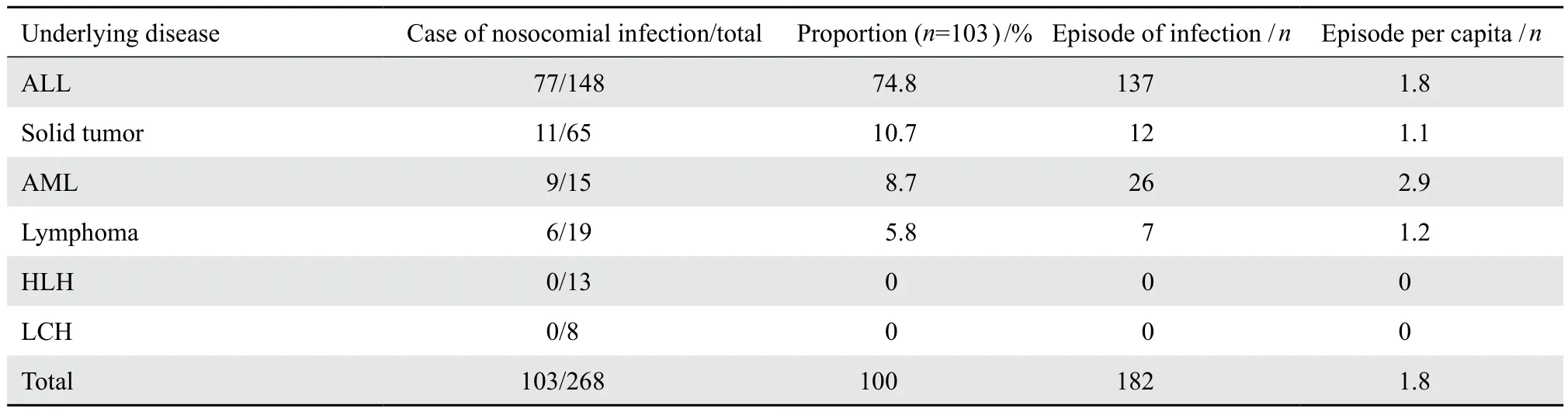
表1 儿童恶性肿瘤化疗后医院感染的基础疾病分布及感染频率Table 1 Frequency of postchemotherapy nosocomial infection in pediatric malignancy in terms of underlying diseases
2.2 医院感染疾病的构成
182次医院感染事件中,诊断为肺炎48.4%。有8例次肺炎、1例次软组织感染各同时合并血流感染(BSI)。见表2。
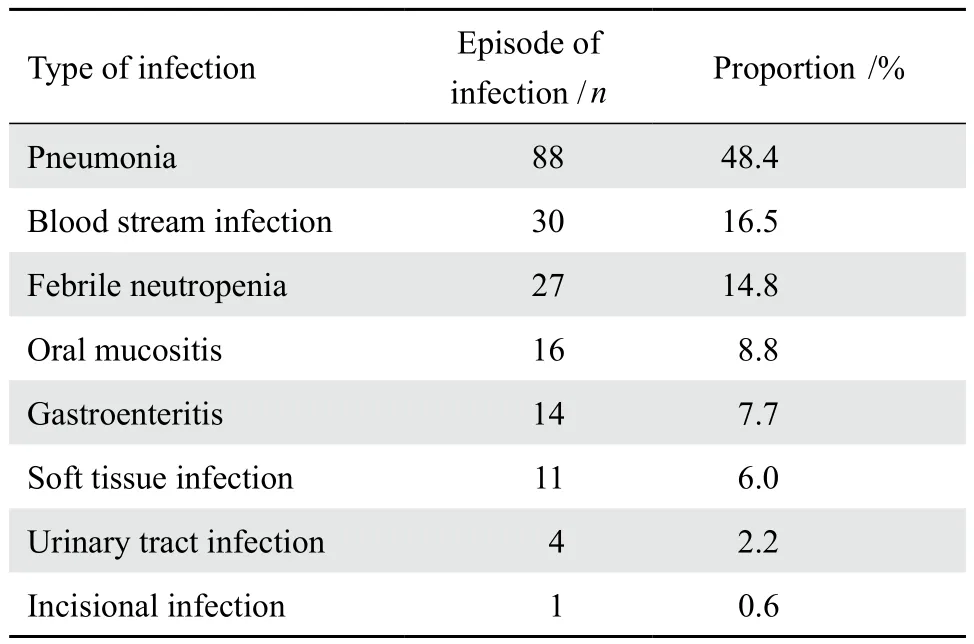
表2 儿童恶性肿瘤化疗后医院感染疾病的构成Table 2 The distribution of postchemotherapy nosocomial infections in pediatric malignancy(n=182 )
2.3 医院感染的病原体阳性率及分布
182次医院感染事件,使用抗生素前送检血培养标本364份,阳性42份(不包括临床考虑污染的表皮葡萄球菌3份),阳性率11.5%;痰培养标本88份,阳性12份,阳性率13.6%;尿培养26份,阳性6份,阳性率23.1%;脓性分泌物培养12份,阳性2份(不包括1份考虑污染的表皮葡萄球菌);肺泡灌洗液培养9份,阳性2份;口腔黏膜或咽拭子培养4份,阳性2份;粪便培养(沙门菌及痢疾杆菌培养)14份,均阴性;粪便轮状病毒及腺病毒抗原检查4份,轮状病毒及腺病毒抗原阳性各1份。
病原菌与临床表现符合40例次(检测样本来自血液30例次,痰6例次,尿3例次,脓性分泌物、粪便及肺泡灌洗液各2例次),占总感染次数的22.0%,革兰阳性菌感染19例次,占10.4%;革兰阴性菌感染17例次,占9.3%;真菌和病毒各2例次,各占1.1%。革兰阳性菌感染最常见的为表皮葡萄球菌及人葡萄球菌人亚种。革兰阴性菌感染最常见的致病菌为大肠埃希菌和铜绿假单胞菌。见表3。
2.4 感染的治疗及转归
103例化疗后医院感染患儿在无病原学证据前予经验性抗感染治疗,粒细胞缺乏伴发热首选静脉用头孢哌酮-舒巴坦,血流动力学不稳定的患儿予美罗培南及万古霉素,发热96 h 无好转加抗真菌治疗。待出病原学检查结果后根据临床反应及药敏试验结果调整抗生素。痊愈98例,死亡5例,病死率4.9%。死亡5例均为BSI,其中4例为急性白血病,1例淋巴瘤。致病菌为热带念珠菌、鲍曼不动杆菌、铜绿假单胞菌、金黄色葡萄球菌和蜡样芽孢杆菌。痊愈的患儿病原学检查均转阴。
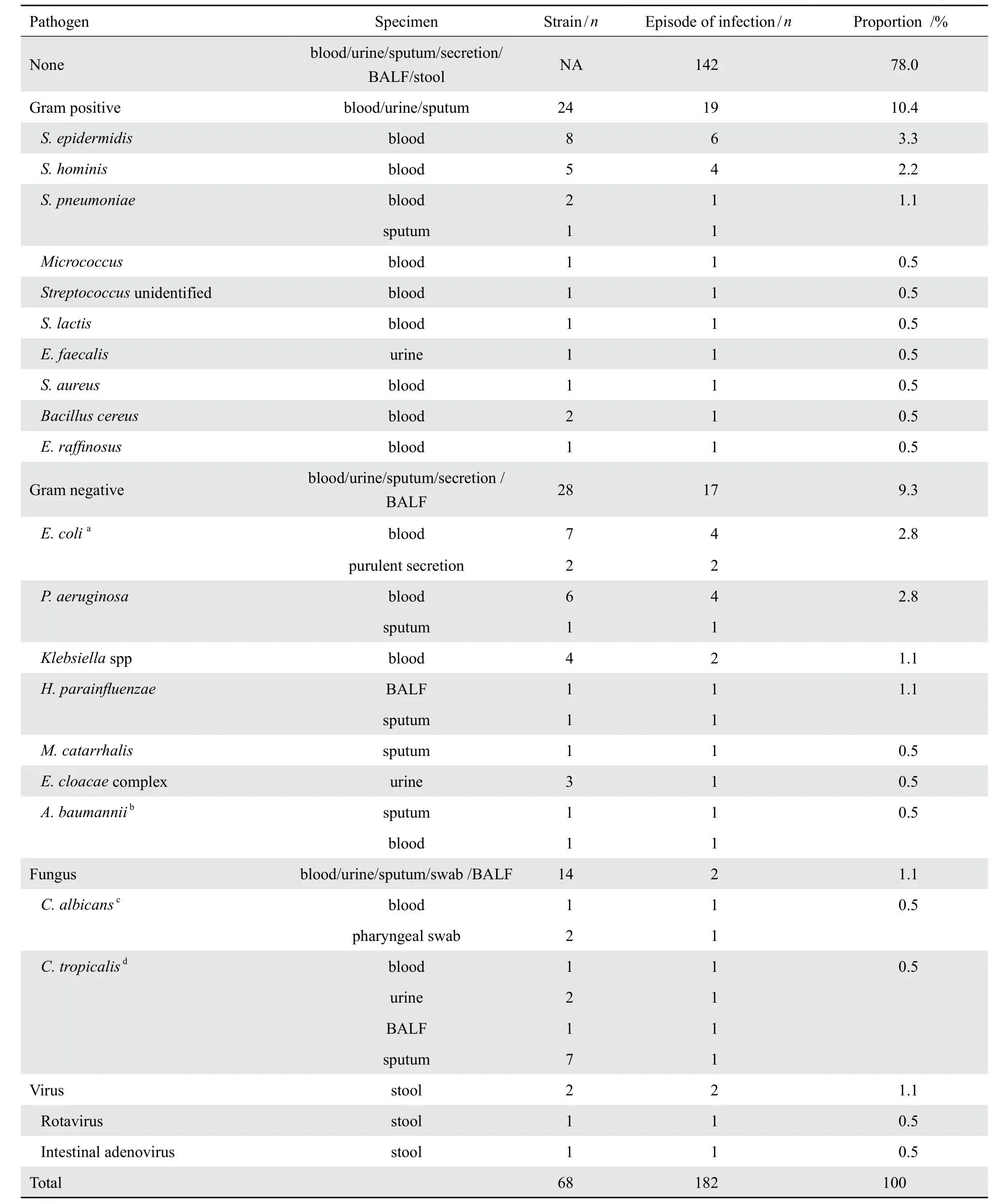
表3 病原菌检测标本来源、检出数量及感染情况Table 3 The origin of specimen, number of strains, and episode of infection in terms of pathogen(n=182)
2.5 主要革兰阳性菌对抗菌药物耐药率
检出的主要革兰阳性菌对青霉素、苯唑西林、头孢西丁、克林霉素均耐药,对利奈唑胺和万古霉素均敏感。见表4。
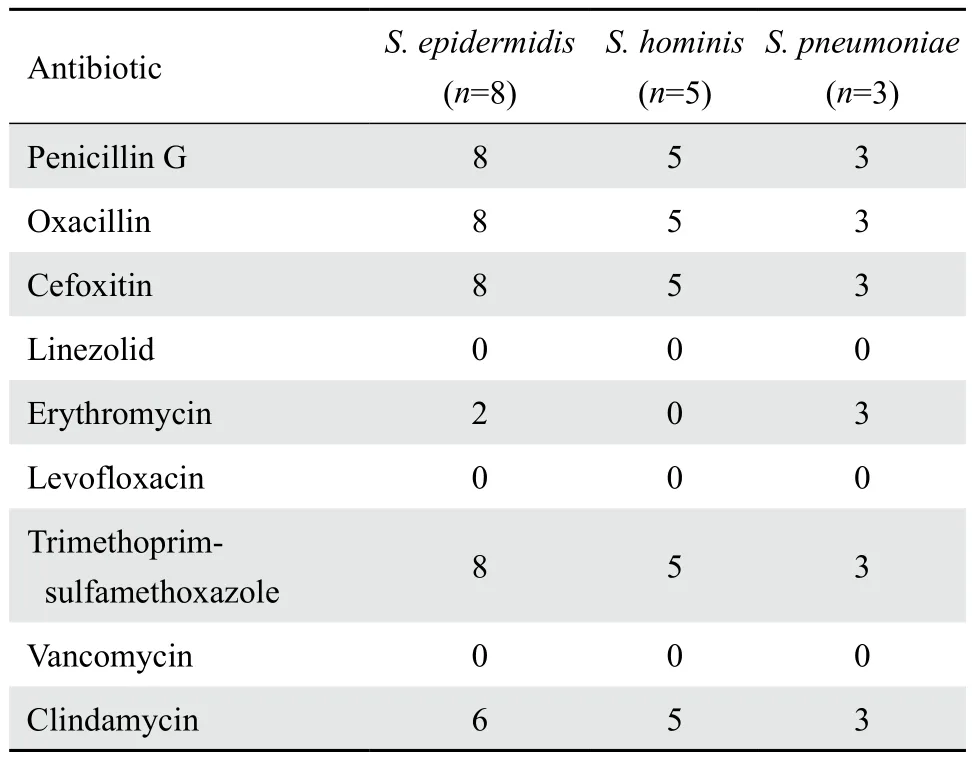
表4 常见革兰阳性菌耐药情况Table 4 Resistance of common gram positive bacteria to antimicrobial agents
2.6 主要革兰阴性菌对抗菌药物耐药率
检出的主要革兰阴性菌对氨苄西林、头孢曲松具有较高的耐药率,对哌拉西林-他唑巴坦、头孢他啶、亚胺培南均敏感。见表5。

表5 常见革兰阴性菌耐药情况Table 5 Resistance of common gram negative bacteria to antimicrobial agents
2.7 医院感染危险因素
对病例组和对照组之间各指标进行单因素比较分析,发现在住院时间、白细胞计数、中性粒细胞计数、是否为急性白血病、有无侵袭性操作及是否入住层流床方面两组间差异有统计学意义。见表6。再以是否发生医院感染为因变量,以上述单因素为自变量进行logistic多因素回归分析。结果显示,住院时间长、白细胞减少、粒细胞缺乏、侵袭性操作为儿童恶性肿瘤化疗患者医院感染的独立危险因素。见表7。

表6 儿童恶性肿瘤化疗后医院感染危险因素的单因素分析Table 6 Univariate analysis of risk factors for postchemotherapy nosocomial infections in pediatric malignancy
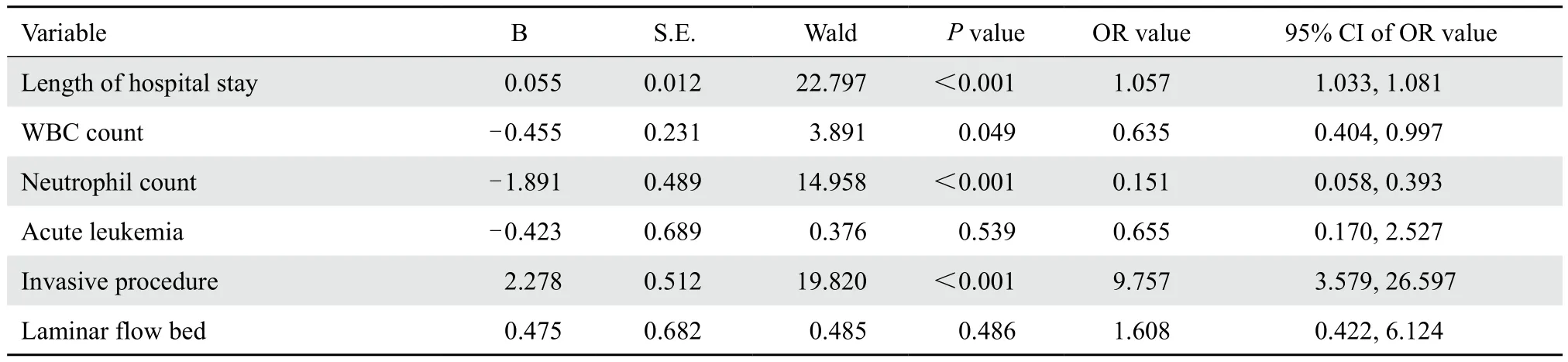
表7 儿童恶性肿瘤化疗后医院感染危险因素的多因素分析Table 7 Multivariate analysis of risk factors for postchemotherapy nosocomial infections in pediatric malignancy
3 讨论
化疗是治疗儿童恶性肿瘤的主要手段之一,化疗能够直接杀死肿瘤细胞,降低肿瘤负荷,改善患者病情及预后。但化疗后在多种因素的影响下,如皮肤黏膜屏障功能损害、骨髓抑制、免疫球蛋白或细胞因子产物减少、粒细胞缺乏等,均可使患者发生医院感染。
本研究结果显示,儿童恶性肿瘤化疗后医院感染率为38.4%,感染部位以呼吸道为主,与文献报道基本一致[1-2]。尽管近年来,革兰阴性菌的感染呈上升趋势,但多个中心分离出的主要病原菌仍为凝固酶阴性葡萄球菌(CNS)[3-4]。芬兰一所大学附属医院350例血液肿瘤患者575次医院BSI的实验室数据回顾性分析,BSI以革兰阳性菌感染占多数,其中常见病原菌为CNS[4]。我科的182例次医院感染事件中,除污染外,分离到革兰阴性菌28株,虽然数量多于革兰阳性菌(24株),但革兰阳性菌感染(19例次,10.4%)仍略高于革兰阴性菌(17例次,9.3%),这与国内田磊等[5]的研究 结果不同。但我科化疗后的医院感染中,革兰阳性菌感染以表皮葡萄球菌(6例次)为首,革兰阴性菌感染以大肠埃希菌居首位,该数据仍与国内外多项研究结果相符[4-6]。
CNS是皮肤的正常菌群之一,也是BSI的重要因素,因此在血培养阳性时鉴别菌血症或污染时常存在困难。我们对CNS临床意义的判断参考CDC 2016年发布的医院感染监测定义[7],至少符合以下1项标准:①一套或多套血培养或通过非培养微生物学检测方法鉴定出CNS,且血中微生物与其他部位感染无关;②患者至少有以下1种症状或体征:体温>38 ℃、寒战、低血压,并且2次或以上不同情况下血培养分离出同一种CNS,且上述标准要素必须发生在感染窗口期内即阳性血样取样当天以及前后3 d;③≤1岁患者具备以下症状或体征至少1项:发热(>38 ℃)、低温(<37 ℃)、呼吸暂停、脉搏徐缓,且至少2次血培养检测出同一种CNS,检出微生物与其他部位感染无关。以及Beekmanns等[8]提出的以下标准 :①5 d内超过1次以上血培养阳性;②5 d内单次血培养阳性,白细胞计数<2.0×109/ L,体温<36 ℃、≥38.5 ℃具有临床意义;③5 d内单次血培养阳性,但白细胞计数>12.0×109/L且杆状核细胞≥10%为污染。根据以上标准,统计结果排除了4份可能为污染的标本。
对于其他可能为污染的细菌种类,如蜡样芽胞杆菌等,我们根据临床表现、C反应蛋白、降钙素原、2次或以上血培养阳性、血培养报阳时间及菌落数、治疗反应等来判断致病菌。1例感染蜡样芽孢杆菌的患者存在发热症状、中性粒细胞缺乏,中心静脉导管内及管外血培养均阳性,血培养报阳时间分别为6.2 h及5.8 h,因此可排除污染。患儿结局为感染性休克死亡,符合蜡样芽孢杆菌感染可能为致命性感染的特点[9]。
本科革兰阳性菌是恶性肿瘤化疗后感染的首要病原菌,可能与留置中心静脉导管的病例增多,增加了CNS的易感性,以及碳青霉烯类抗菌药物的广泛使用,降低了革兰阴性菌的感染有关。从分离到的菌株看,常见的革兰阳性菌对苯唑西林、头孢西丁、克林霉素和甲氧苄啶-磺胺甲唑的耐药率较高,革兰阴性菌对氨苄西林、头孢唑林、头孢曲松和甲氧苄啶-磺胺甲唑的耐药率较高。以上药物在我院均为非限制性抗菌药物,尤其甲氧苄啶-磺胺甲唑常规在血液肿瘤科用于预防肺孢菌感染,细菌耐药可能与以上抗菌药物的广泛使用有关。本次统计结果中,医院感染病例中真菌感染比例较低,可能是因为真菌的检出率较低的原因,在不明部位、不明病原的感染病例中,不能排除存在真菌感染。
住院时间长、白细胞减少、粒细胞缺乏、侵袭性操作为儿童恶性肿瘤患者医院感染的独立危险因素。但本研究中,粒细胞减少与白细胞减少的患者存在较大比例的重合。粒细胞缺乏(<0.5×109/ L)的患儿共90例,均存在较为严重的白细胞减少(<2.0×109/L)。而白细胞<2.0×109/L的患儿118例,86例(72.9%)存在粒细胞缺乏。因此,白细胞减少时医院感染的风险增加主要是由于粒细胞的减少所致。
急性白血病由于化疗强度大,更易引起严重骨髓抑制,医院感染率更高,但通过logistic回归分析并非是医院感染的独立危险因素。通过单因素分析发现简易层流床的医院感染率较高,可能与该类患儿的化疗强度大,预期住院时间较长,故有选择地入住简易层流床有关。但也可说明简易层流床对医院感染的预防作用有限。
有研究认为,对化疗强度大、预计粒细胞缺乏时间长的患者预防性抗菌药物治疗可能减少致命性感染[10-12]。在成人患者中预防性使用喹诺酮类药物可有效降低各种原因引起的粒细胞缺乏患者病死率。因此,一些研究者认为,尽管可能带来不良反应及细菌耐药性,但权衡利弊,仍推荐预防用于血液肿瘤及一些实体瘤患者中[12]。但儿童血液肿瘤患者化疗后预防性使用抗生素是否可获益,仍缺乏大样本的研究及确切的循证医学证据[13]。
综上所述,儿童恶性肿瘤化疗后医院感染的危险因素主要有住院时间、白细胞及中性粒细胞数量、侵袭性操作等,应根据这些危险因素采取多方面的防治措施,包括化疗前对患者予以评估,设计合理的化疗计划,尽量缩短住院时间、加强医院感染防控措施、减少侵袭性操作及合理使用抗生素等,以降低医院感染的发生率。
