社区获得性重症肺曲霉感染3例
2018-09-22袁成斌程瑞杰王瑞兰
袁成斌, 谢 晖, 田 锐, 金 卫, 杜 江, 程瑞杰, 王瑞兰
作者单位: 上海交通大学附属第一人民医院急诊危重病科,上海201620。
曲霉病是指由各种曲霉引起的感染。曲霉以孢子的形式通过空气传播,侵袭性曲霉感染常见于免疫妥协(immunization compromised)人群,如长期使用激素、罹患肿瘤、肺移植术后。急性呼吸道曲霉感染也会发生在非免疫妥协的群体并且发展为重症甚至多器官功能衰竭。本文报道3例非免疫妥协的重症肺曲霉感染病例。
1 病历资料
例1:女,58岁,以“发热伴胸闷气喘、咳嗽咯痰6 d”就诊,咯少量黄脓痰,6 d来胸闷进行性加重,来院时神志不清,既往无基础疾病。体温38.6 ℃,双肺闻及哮鸣音,白细胞45.37×109/L,血气分析pH 7.15,PCO2103 mmHg(1 mmHg=0.133 kPa),PO264 mmHg,真菌D-葡聚糖<10 ng/L,降钙素原(PCT)<0.5 ng/ mL。CT提示双肺散在斑片渗出影(图1)。入院行气管插管呼吸机辅助通气,使用罗库溴铵改善呼吸。给予莫西沙星抗感染治疗3 d后患者体温没有下降,症状体征无改善。先后两次行纤维支气管镜检查均见管壁上附着白色斑块状分泌物,管腔中较多稀薄分泌物,管壁充血、水肿明显,取支气管灌洗液送检,考虑曲霉感染加用伏立康唑。入院第5天患者症状体征无改善,出现血压下降,酸中毒进一步加重,血气分析pH 7.15,PO266 mmHg,PCO292 mmHg。入院第9天病情恶化,家属签字离院。所有支气管灌洗液真菌培养为曲霉。
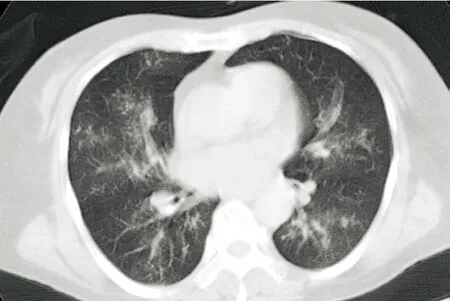
图1 双肺散在斑片渗出影Figure 1 Patchy opacity of exudation scattered in both lungs
例2:女,42岁,因“咳嗽伴胸闷气促3 d”就诊,3 d来胸闷逐渐加重、夜间不能平卧,无发热、咯痰,既往无基础疾病。双肺可及哮鸣音和湿啰音,血常规:白细胞27.24×109/ L,肝肾功能正常,血气分析pH 7.25,PCO231 mmHg,PO266 mmHg,碱剩余-13.6 mmol/ L,B型钠尿肽 41.8 ng/L,C反应蛋白(CRP)200 mg/L,PCT 19.8 ng/mL,真菌D-葡聚糖>5 000 ng/L,肺炎支原体及呼吸道病毒抗体阴性,CT示双肺团块样渗出(图2)。给予抗感染、雾化吸入治疗。入院当晚患者胸闷进一步加重呼吸频率40次/min,血气分析pH 7.03,PCO234.7 mmHg,PO281 mmHg,碱剩余-21.6 mmol/L,立即气管插管呼吸机辅助通气,碳酸氢钠滴注后酸中毒部分纠正。次日行床边纤维支气管镜示黏膜完整,有大量稀薄分泌物渗出,检查过程中多次镜头污染失去视野,退出镜头经擦拭为大片黏膜脱落,灌洗液涂片报告烟曲霉生长,给予伏立康唑抗真菌。之后患者代谢性酸中毒持续存在,气道内大量白色泡沫样痰从气管插管内涌出,行血液滤过清除炎症因子,丙种球蛋白冲击,入院第3天复查胸部CT见双肺团块样渗出较前增多,由于PCO2持续升高无法纠正最终血压下降心跳骤停死亡,灌洗液培养为烟曲霉(图3)。
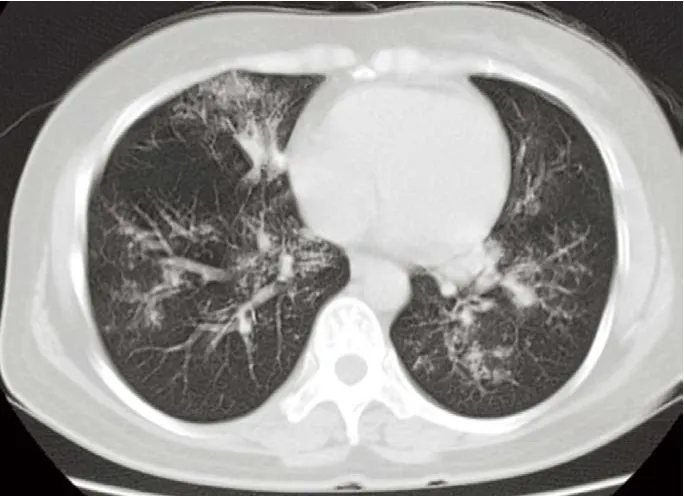
图2 双肺团块样渗出Figure 2 Massive exudation in both lungs
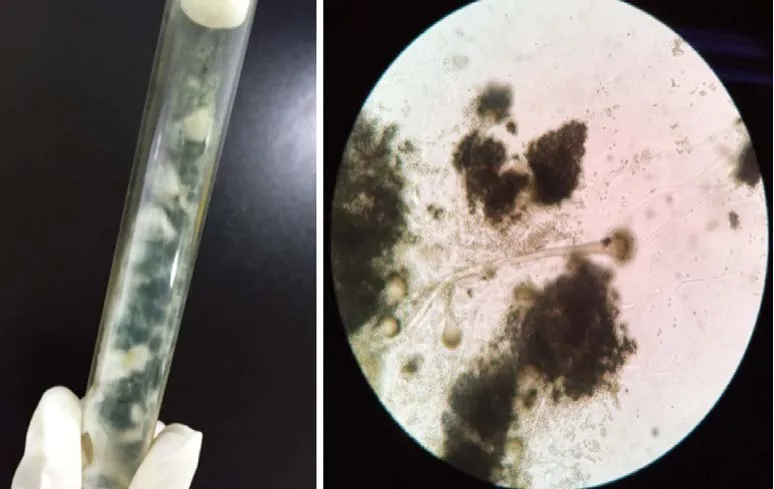
图3 沙保弱培养基下的烟曲霉及镜下菌丝Figure 3 Aspergillus fumigatus growing in Sabouraud media and its hyphae under microscope
例3:女,74岁,因“发热伴咳嗽、咯痰及呼吸困难”就诊,咯黄色脓痰,1周来胸闷逐渐加重,就诊时烦躁不安、端坐呼吸,双肺散在湿啰音,既往冠心病史。给予左氧氟沙星、头孢曲松、万古霉素治疗无效并且出现多脏器功能衰竭转入监护室。白细胞23.99×109/ L,中性粒细胞占0.84,血肌酐245.8 µmol/L,丙氨酸转氨酶9 9 1 U/ L,天冬氨酸转氨酶1 816 U/ L,总胆红素54.2 μmol/ L,血气分析pH 7.15,PCO243.7 mmHg,PO248 mmHg,碱剩余-11.2 mmol/ L,血乳酸 12.8 mmol/L,PCT 1.43 ng/mL,真菌D-葡聚糖40.1 ng/L,胸部CT示:双肺肺炎,间质渗出(图4)。行气管插管呼吸机辅助通气,连续血液净化,莫西沙星、卡泊芬净联合美罗培南抗感染,去甲肾上腺素维持血压。床边纤维支气管镜见双肺各级支气管黏膜充血水肿,各叶支气管开口均有少量血凝块。住院第5天血流动力学仍不稳定,持续存在代谢性酸中毒需要碳酸氢钠纠酸。住院第7天复查胸部CT见双肺间质渗出伴右下肺实变。住院第9天患者血压无改善,第二次行床边纤维支气管镜检查示患者气管、两侧支气管内均附着大量黑色团块,灌洗液涂片发现黑曲霉及菌丝(图5)。入院第11天患者酸中毒循环衰竭死亡。
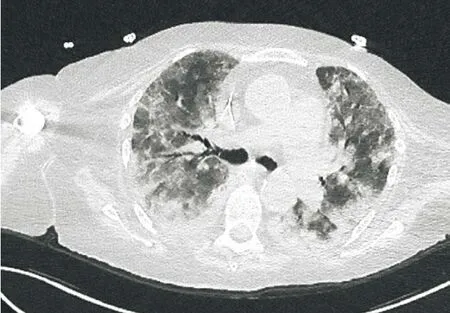
图4 双肺肺炎,间质渗出Figure 4 Pneumonia associated with interstitial exudation in both lungs
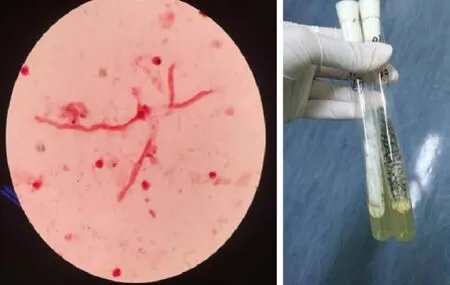
图5 培养出黑曲霉及镜下菌丝Figure 5 Aspergillus niger growing in culture media and its hyphae under microscope
3例患者实验室检查结果汇总见表1。
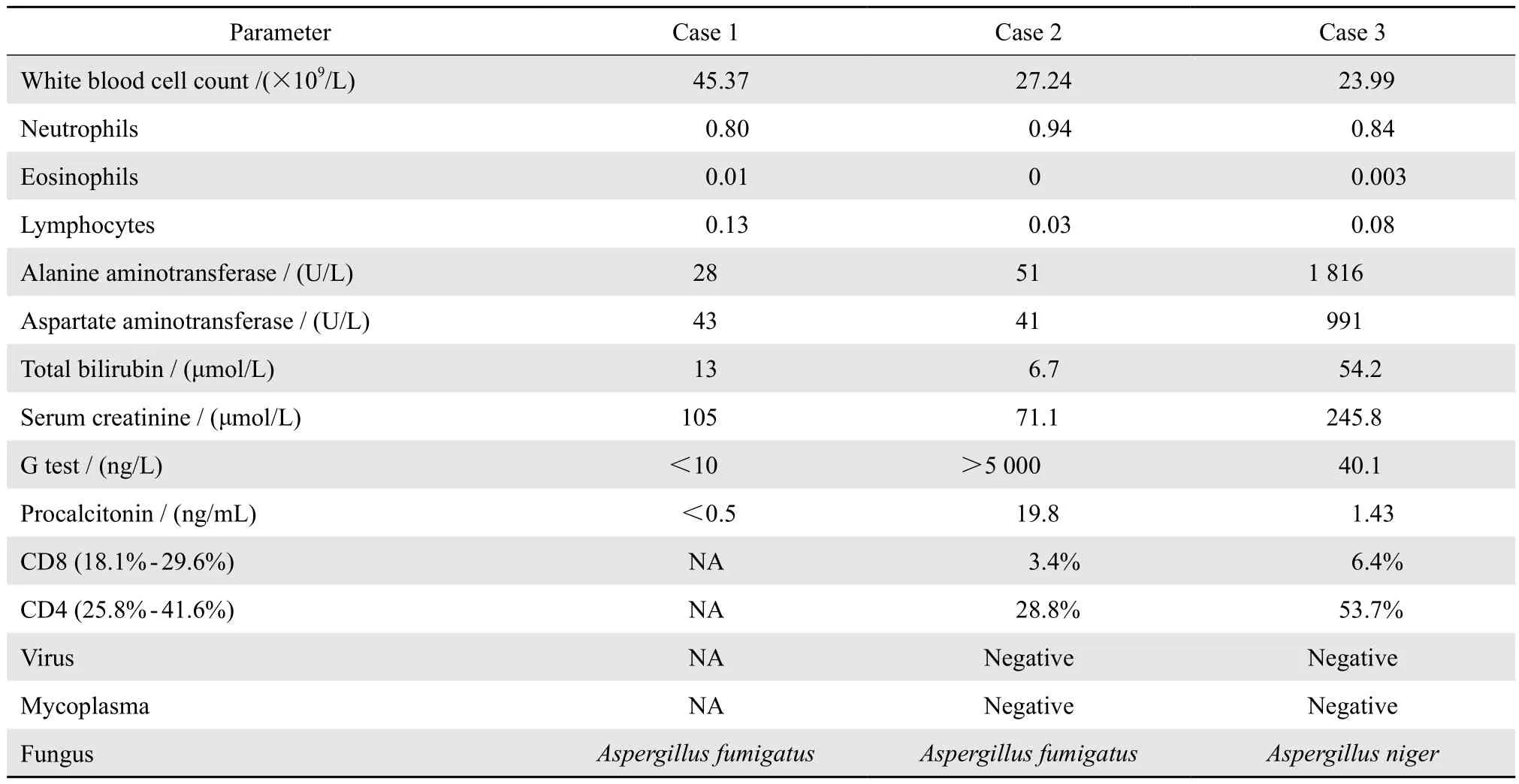
表1 临床辅助检查结果Table 1 Results of relevant laboratory tests
2 讨论
呼吸道曲霉感染分类如下:①气管支气管曲霉病(tracheobronchial aspergillosis),表现为气管支气管慢性堵塞以及黏膜破坏;②过敏性曲霉性气管支气管炎(allergic bronchopulmonary aspergillosis),表现为支气管哮喘及支气管扩张;③肺曲霉球、曲霉空洞(fungus balls);④慢性坏死性肺曲霉病(chronic necrotizing pulmonary aspergillosis),在曲霉球、空洞的基础上累及临近肺组织和胸膜[1]。以上4种呼吸道曲霉感染的发生取决于曲霉孢子接触量与患者免疫状态的相互平衡。曲霉感染的高危人群是免疫妥协的恶性血液病患者或者免疫功能相对紊乱如实体肿瘤、糖尿病、慢性肾功能不全、慢性阻塞性肺病、烧伤、应用免疫抑制剂、长期使用激素等[2-3]。本研究3例患者既往史中无上述高危因素,同时根据影像学表现或者纤维支气管镜下表现亦不符合气管支气管曲霉病、曲霉球、曲霉空洞或者慢性坏死性肺曲霉病。另外,急性曲霉感染通过气道侵袭,多以变应性支气管肺曲霉病(allergic bronchopulmonary aspergillosis,ABPA)为主要表现,ABPA的诊断标准[4]为:①哮喘临床表现;②烟曲霉特异性IgE水平升高或烟曲霉皮试反应阳性;③血清总IgE水平升高>1×106U/L;④嗜酸粒细胞水平>0.5×109/L;⑤影像学表现;⑥血清烟曲霉IgG抗体阳性。确诊必须符合①、②,其余需要符合至少2条。3例患者均缺乏烟曲霉特异性IgE水平检测固不能诊断为ABPA。文献中还提到真菌致敏性重症哮喘(severe asthma with fungal sensitization, SAFS ),这是一种经常被临床医师忽视的疾病,相关研究也较少,目前诊断需要满足:①难以控制的重症哮喘;②真菌变应原皮试阳性或真菌sIgE升高,但血清总IgE水平<1×106U/L;③无肺部浸润或支气管扩张等表现[5]。然而,由于临床资源有限,3例患者都没有检测曲霉特异性IgE,但是根据患者的呼吸系统临床表现与SAFS是相似的。2017年一项回顾性研究 发现[5],重症哮喘中29%患者对至少一种真菌过敏,11%为曲霉,这些患者血清IL-33明显高于非真菌致敏性哮喘患者,同哮喘难以控制有直接关 系。
虽然病原菌明确,但是这3例患者严重的临床表现值得我们推敲。患者出现顽固的难以纠正的代谢性酸中毒,病例2表现得尤其明显。第3例患者酸排泄障碍是主要原因,而另外2例肾功能正常患者体内酸的来源由于大量烟曲霉酸的产生,烟曲霉酸高浓度时能导致上皮细胞破裂[6]。曲霉产生的粘帚霉毒素可抑制机体的免疫反应包括巨噬细胞吞噬、杀菌活性、T 细胞增殖、细胞毒T 细胞激活和单核巨噬细胞黏附等[7], 根据辅助检查结果3例患者除病例1未行T细胞检测,其余2例体内CD8阳性效应T细胞都有减少。
抗真菌治疗方面,3例患者均给予抗真菌治疗。第1例患者入院第7天痰涂片发现曲霉给予伏立康唑抗感染,第2例为入院第2天肺泡灌洗液发现曲霉后立即给予伏立康唑抗感染,第3例入院即给予卡泊芬净。3例患者给药后病情都无明显改善。第3例患者经验性使用了棘白菌素类抗真菌药对确诊的黑曲霉作用欠佳可能是治疗失败的原因。其余2例伏立康唑治疗无效则有可能存在特殊类别的细胞色素P450 2C19(CPY2C19)表型[8],有研究证实特殊细胞色素P450 2C19表型会触发伏立康唑的迅速代谢导致血药浓度过低[9],而且该特殊表型在亚洲人种中发生率高达60%~70%,而欧美人则为30%[8]。另外,ABPA专家共识推荐的治疗方案为甲泼尼龙优先于抗真菌治疗[4],因此不论是抢先抗真菌还是经验抗真菌对这两例患者都没有起到作用。
综上所述,急性呼吸道曲霉感染会发生在非免疫妥协的患者身上并表现为重症,需要引起重视。曲霉的致病机制比较复杂,临床表现从轻到重跨度很大。因此,在曲霉感染分类以及临床治疗上需要临床医师更多的关注。尽管这3例严重的曲霉感染病例很快明确了病原菌并且给予及时的诊疗和支持手段,仍然不能阻止患者病情发展导致死亡。结合曲霉的多种致病机制很可能是尚未分类的病理生理类型,需要今后进一步验证与研 究。
