妊娠期糖尿病史女性再生育血糖状况及其危险因素
2018-09-20吕莉娟徐丽群温济英殷文静黄彩彩
赵 君,吕莉娟,徐丽群,袁 力,温济英,殷文静,黄彩彩
(广东省妇幼保健院妇产科,广东 广州 510010)
近年来,由于我国人口与计划生育政策的调整,一些有生育史的育龄女性选择了再次妊娠。妊娠期糖尿病(gestational diabetes mellitus,GDM)不但近期会带来妊娠期高血压疾病、感染、早产、胎死宫内、新生儿低血糖、新生儿呼吸窘迫综合征等母儿危害,还会增加远期母儿发生肥胖、代谢综合征等风险。目前,对有GDM史女性再生育的临床分析尚鲜有报道,本研究旨在探讨有GDM史再生育孕妇的血糖状况及其危险因素,为其孕期保健及孕前咨询提供依据。
1资料与方法
1.1研究对象
选择2013年1月至2017年10月在广东省妇幼保健院产科分娩的有GDM史的单胎经产妇;其中再次妊娠发生GDM的经产妇(共108例)作为病例组,再次妊娠无GDM的经产妇(共79例)作为对照组。
1.2研究方法
1.2.1资料收集
收集两组经产妇的资料,包括年龄、身高、孕次、不良孕产史(自然流产、胎儿畸形引产、胎死宫内等病史)、是否为乙肝病毒携带者、孕期体重增长值(分娩前体重-孕前体重)、孕前体质量指数(body mass index,BMI)、两次分娩相隔时间及前次妊娠口服葡萄糖耐量试验(oral glucose tolerance test,OGTT)血糖值等。
1.2.2 GDM的诊断标准
妊娠24~28周,排除孕前糖尿病,采用75g OGTT的方法,服糖前、服糖后1h和服糖后2h的血糖值界值分别为5.1mmol/L、10.0mmol/L和8.5mmol/L,任何一项达到或超过上述标准,即诊断为GDM[1]。
1.3统计学方法

2结果
2.1有GDM史女性再生育血糖情况
2013年1月至2017年10月在本院产科分娩有GDM的单胎产妇中,再次妊娠也在本院产科分娩者共187例,其中再次发生GDM者有108例,占57.75%。
2.2两组经产妇临床资料比较
在本研究中,病例组的年龄、乙肝病毒携带情况、孕前BMI、前次妊娠OGTT 1h血糖值等均明显高于对照组,两组比较差异均有统计学意义(均P<0.05);两组身高、孕次、不良孕产史、孕期体重增长值、两次分娩间隔时间、前次妊娠OGTT服糖前血糖值及前次妊娠OGTT 2h血糖值分别比较,差异均无统计学意义(均P>0.05),见表1。
2.3有GDM史女性再生育发生GDM危险因素的Logistic回归分析结果
对两组经产妇临床资料中有统计学意义的因素进行Logistic回归分析,再次妊娠是否患GDM为因变量,年龄、是否有乙肝病毒携带、孕前BMI及前次妊娠OGTT 1h血糖值为自变量(分别以年龄<30岁、没有乙肝病毒携带、孕前BMI<24kg/m2、前次妊娠OGTT 1h血糖值<10mmol/L为参照)。结果显示,乙肝病毒携带、前次妊娠OGTT 1h血糖值是有GDM史经产妇再生育发生GDM的危险因素,见表2。
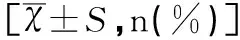
Table 1 Comparison of clinic information between


项目对照组(n=79)病例组(n=108)t/χ2P年龄(岁)30.16±3.7731.732±4.08-2.6780.008身高(cm)159.30±4.60159.19±4.600.1610.873孕次(>2次)50(63.30)61(56.50)0. 8770.349不良孕产史16(20.30)27(25.00)0.5810.446乙肝病毒携带2(2.50)14(13.00)6.3450.012孕期体重增长(kg)12.63±5.2611.39±5.061.6350.104孕前BMI(kg/m2)20.62±2.5821.82±3.67-2.4800.014相隔年限(年)2.35±1.032.29±0.890.4110.681OGTT服糖前血糖(mmol/L)4.75±0.424.89±0.57-1.9700.050OGTT 1h血糖(mmol/L)9.31±1.5710.17±1.23-3.9420.000OGTT 2h血糖(mmol/L)8.30±1.188.53±1.41-1.2200.224
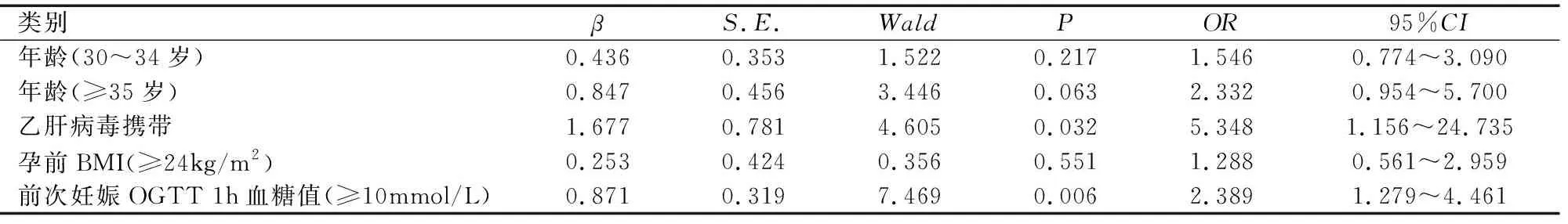
表2 有GDM史女性再次妊娠发生GDM危险因素的Logistic回归分析Table 2 Logistic regression analysis of risk factors of GDM in women with history of GDM
3讨论
3.1有GDM史经产妇再生育血糖情况
近年来,我国人口与计划生育政策进行了调整,经产妇数量随之增加。有学者研究认为有GDM史经产妇再次妊娠发生GDM风险是没有GDM史经产妇的6.86倍[2]。本研究发现GDM史经产妇再次妊娠GDM发生率为57.75%。由此可见,有GDM史再次妊娠GDM的发病率较高,因此,寻找出可能影响GDM史的经产妇再次妊娠发生GDM的危险因素,并对相关人群在孕前及孕期实行规范化管理显得尤为重要。
3.2乙肝病毒携带对有GDM史经产妇再生育发生GDM的影响
在针对中国人群的研究中,有学者研究发现孕期合并乙肝病毒携带与GDM有相关性。Tan等[3]对948例乙肝病毒携带孕妇的队列研究表明乙肝病毒携带是GDM 的危险因素(OR=1.41)。国内有学者对13 565例孕妇进行研究,发现乙肝病毒携带孕妇中GDM发生率为10.29%,并认为乙肝病毒携带与GDM的发生呈正相关[4]。在本研究中,乙肝病毒携带与有GDM史再次妊娠患GDM呈正相关(P<0.05),回归系数为1.677,OR值为5.348,其为有GDM史孕妇再次妊娠发生GDM的危险因素。这可能与乙肝病毒感染使参与糖代谢的酶活性降低,引起胰腺组织细胞破坏,导致胰岛素分泌不足有关。在孕期保健过程中,对有乙肝病毒携带的孕妇,尤其是曾有GDM史的经产妇,除了指导常规妊娠期保健、做好乙肝病情的评估与监测、阻断母婴传播外,也要确保及时进行血糖检测,以便尽早发现血糖异常和及时诊治GDM。
3.3前次妊娠OGTT 1h对有GDM史经产妇再生育发生GDM的影响
OGTT 1h血糖是糖尿病、心血管病及高血压病的危险因素,在预测和防治这些疾病方面日益受到人们重视[5]。有研究发现,与OGTT服糖前血糖及OGTT 2h血糖相比,OGTT 1h血糖升高的时间出现得更早,能更好反映胰岛β细胞的功能和胰岛素抵抗情况[6]。本研究则证实了前次妊娠患GDM经产妇OGTT 1h血糖值越高,再次发生GDM的可能性越大,回归系数为0.871,OR值为2.389,是有GDM史经产妇再发GDM的危险因素。该结论提示了OGTT1h血糖在GDM的研究中也有重要意义。前次妊娠OGTT 1h血糖偏高的有GDM史女性再次妊娠应及时检测其血糖情况,加强GDM的管理。
3.4孕前BMI对有GDM史经产妇再生育发生GDM的影响
目前在国际上普遍认为孕前BMI是影响糖代谢的重要因素,也是GDM的高危因素。随着孕前 BMI 水平的升高,GDM发生率也会升高[7]。孕前BMI≥24kg/m2,发生GDM的风险增加1.3~4.8倍[8-9]。在本研究中,病例组孕前BMI 为(21.823±3.674)kg/m2,对照组孕前BMI 为(20.627±2.583)kg/m2,两组比较有统计学意义。但Logistic回归分析结果显示孕前BMI不是GDM史女性再次妊娠发生GDM的危险因素(P>0.05)。病例组孕前超重者17例,孕前肥胖者4例;对照组孕前超重者12例,没有孕前肥胖者;孕前超重/肥胖者占有GDM史再生育经产妇的17.60%。而学者研究发现超重/肥胖者占育龄女性的1/3以上,其GDM发病率31.09%[10]。由此可见,孕前BMI不是GDM史女性再生育发生GDM的危险因素可能与其孕前超重/肥胖发生率偏低有关。育龄女性计划再次妊娠前仍应先将体重控制在正常范围后再妊娠,对预防再次发生GDM有重要意义。
3.5年龄对有GDM史经产妇再生育发生GDM的影响
有研究显示,年龄也是GDM的危险因素之一,孕妇年龄超过30岁者发生GDM的风险升高(OR>1)[11]。在本研究中,对照组年龄为(30.165±3.770)岁,病例组年龄为(31.732±4.080)岁;Logistic 回归分析显示年龄不是有GDM女性再次妊娠发生GDM 的危险因素(P>0.05),这可能与城市地理位置、经济发展及国家计划生育政策有关,广州作为一线城市,女性结婚年龄延迟、受教育程度及职业追求较高,一些女性推迟了生育年龄;另外,2013 年我国开始实施“单独二孩政策”,2016年开始实施全面二孩政策,使有生育史女性再次妊娠年龄也随之推迟。同时,尽管有学者提出孕期体重增长超出正常范围将增加GDM的发生风险的观点,但本研究未发现孕期体重增长水平与有GDM史经产妇再次妊娠发生GDM之间的相关性,这可能与本单位较规范的妊娠期饮食运动指导、体重健康教育及血糖管理有关。
综上所述,前次妊娠OGTT 1h血糖值、孕期合并乙肝病毒携带是有GDM史经产妇再生育发生GDM发生的危险因素。有GDM史的经产妇,尤其是前次妊娠OGTT 1h血糖偏高者,妊娠后应尽早进行血糖检测,加强GDM的管理。同时,应重视乙肝病毒携带孕妇妊娠期血糖的监测,及时发现及诊治GDM。
