改良Weil截骨合并软组织平衡治疗第2趾锤状趾畸形的疗效分析
2018-09-08王旭耿翔张超王晨陈立黄加张马昕
王旭 耿翔 张超 王晨 陈立 黄加张 马昕
(复旦大学附属华山医院骨科,上海200040)
第2趾锤状趾畸形是前足常见的外侧趾畸形,多为第2跖趾关节向内侧、背内侧半脱位或脱位,可同时有近节趾间关节背侧疼痛性胼胝体,和(或)第2跖骨头下疼痛性胼胝体,严重时影响功能与外观[1]。相对于其他足趾来讲,第2趾有两条骨间背侧肌而没有骨间跖侧肌,更容易发生锤状趾畸形[2]。其他外在因素包括外翻、第1跖列过度活动、第2跖骨过长、第3趾的挤压、长期穿高跟尖头鞋、后足外翻或创伤等[3-5]。
第2趾锤状趾畸形保守治疗失败后需要手术治疗。文献报道手术治疗方式有多种:屈肌腱转位、跖板修复、侧副韧带缝合、趾间关节融合、Weil截骨等。由于畸形严重程度不同,手术策略也不同,研究报道结果也不尽相同[3,6-8]。所以,如何选择手术策略提高疗效仍有待明确。作为治疗锤状趾畸形常用的Weil截骨技术,由Weil于1985年首次描述,而后Barouk将该技术进一步推广,文献报道优良率为75%~100%[9],但是术后常见并发症是跖趾关节僵硬、漂浮趾与畸形复发[10,11]。同时,由于第2趾锤状趾畸形不仅存在矢状位的不匹配,同时存在冠状位不稳定,如何更好的利用Weil截骨纠正跖趾关节脱位、减少并发症是临床医师需要考虑的问题。
本研究回顾性分析改良Weil截骨结合不同软组织手术治疗第2趾的锤状趾畸形患者的临床资料,探讨手术疗效与并发症,以期在纠正跖趾关节矢状位不稳定的同时,纠正跖趾关节横断面的不匹配。
1 资料与方法
本研究纳入2010年1月至2015年12月收治的第2趾锤状趾畸形患者91例,男19例,女72例;均为单足,左足50例,右足41例;年龄42~82岁,平均(57.3±3.4)岁。改良Weil截骨24例,改良Weil截骨+趾长伸肌腱延长24例,改良Weil截骨+趾长伸肌腱延长+近节趾间关节融合12例,改良Weil截骨+趾间关节融合+趾长伸肌腱延长+屈肌腱移位21例,改良Weil截骨+趾长伸肌腱延长+趾间关节融合+跖板修复10例。
术前均进行美国骨科足踝外科学会(AOFAS)前足评分,并拍摄标准负重足正侧位X线片,并根据跖趾关节(metatarsophalangeal joint,MTP)稳定性和近节趾间关节(proximal interphalangeal joint,PIPJ)可复性选择合适的手术方案(表1)。术后定期随访,并在末次随访时再次进行AOFAS前足评分,并记录手术并发症情况。
1.1 畸形的判断与手术方式选择
锤状趾畸形多伴有跖趾关节与近节趾间关节的异常,术前对于两个关节畸形严重程度的判断,有助于合理选择手术方案。
MTP垂直应力试验(Lachman试验)[7]:保持近节趾骨与跖骨干成角25°时,测定近节趾骨在跖骨头上的稳定性,分为0~Ⅲ级:0级为稳定,Ⅰ级为轻度不稳定,Ⅱ级为跖趾关节脱位50%,Ⅲ级为跖趾关节完全脱位。
PIPJ畸形严重程度判断:可屈曲性畸形为近节趾间关节无固定挛缩,可以被动纠正;僵硬性畸形为近节趾间关节有固定挛缩,无法被动纠正[12]。
1.2 改良的Weil截骨的方法
Weil截骨的起点位于跖骨头关节软骨面与跖骨干背侧交界处,截骨线与足底成角约15°,截骨后再次沿截骨线平行去除厚度约1 mm的跖骨干骨质。由于软组织的张力作用,跖骨头自动向近端移位。根据术前负重位正位X线片示跖趾关节脱位与否,将跖骨头向内侧平移同时调整软组织张力,直至跖趾关节匹配,可折断钉固定(图1)。

图1 改良Weil截骨示意图及典型病例资料
2 结果
91例均获得随访,随访时间为13~27个月,平均(21.4±2.7)个月。AOFAS前足评分系统评分,术前平均(48.6±8.5)分,术后平均(85.0±10.6)分。术后并发症:跖趾关节半脱位10例(10.9%),漂浮趾6例(6.6%),跖趾关节僵硬4例(4.4%),复发3例(3.3%),未见足趾坏死(表2)。

表 1 MTP与PIPJ畸形严重程度判断与手术方式选择
3 讨论
锤状趾畸形的发病率为28%~46%,各种原因导致的足部内在肌与外在肌之间的不平衡均可导致该畸形的发生。临床常见原因有第2跖骨过长、第1跖列过度活动、后足外翻、创伤、高跟尖头鞋外翻或第3趾的挤压等[1]。长期以来,治疗第2趾锤状趾畸形的方法有很多,包括趾长伸肌腱延长、趾短伸肌腱切断、趾短伸肌腱移位、趾长屈肌腱移位、跖板修复、骨性截骨或融合等,但术后并发症仍常被报道。本研究从认识第2跖趾关节周围特殊解剖入手,基于一定的评估手段,在众多术式中选择并改良合适的手术方式,从而探索各治疗方式对于锤状趾畸形的临床效果。
3.1 软组织手术的重要性
锤状趾畸形的发病机制源于周围软组织不平衡,故解决软组织平衡是手术治疗的初始手段。第1蚓状肌止于第2趾伸肌装置的内侧,第1、2骨间背侧肌止于近节趾骨的基底两侧。相对于其他足趾来讲,第2趾有两条骨间背侧肌而没有骨间跖侧肌,更容易发生锤状趾畸形[2]。而且,正常的骨间肌与蚓状肌位于跖骨头旋转中心的跖侧,是维持跖趾关节屈曲稳定的力量。当跖趾关节背伸时,骨间肌向背侧移位,作用力线位于跖骨头旋转中心的背侧,变成加重跖趾关节背伸畸形的力量。而由于蚓状肌位于跖骨间深横韧带的跖侧,后者能够阻止蚓状肌向背侧移位,维持其力线仍位于跖骨头旋转中心跖侧,但是力量无法与畸形力量相抗衡,导致跖趾关节脱位恶化进展。
除了各肌腱的作用外,跖板也是维持跖趾关节稳定的重要作用。其远端止于近节趾骨跖侧基底,近端与跖骨头跖侧相结合。跖板与外侧侧副韧带损伤时,导致内侧蚓状肌的拮抗力量丢失[13,14]。Deland与Sung[15]的尸体标本解剖研究发现,外侧副韧带损伤,跖板在近节趾骨止点不全撕裂。另外,除了矢状位畸形和不稳外,Coughlin还提出交叉趾的概念,主要阐述了锤状趾畸形时跖趾关节横断面的不稳定[16]。
3.2 肌腱手术的作用
肌腱手术作为纠正第2趾畸形软组织手术的一个重要组成部分,可以纠正矢状位与横断面跖趾关节不稳定。Deland和Sung[15]利用骨间肌腱重建跖趾关节的外侧韧带,尸体标本获得良好的结果,但是临床未见相关报道。Coughlin[17]推荐的手术策略为:轻度畸形采用伸趾肌腱切断+跖趾关节囊松解,中度畸形采用趾长屈肌腱转位,重度畸形采用跖趾关节成形。Thompson和Deland[6]应用改良的Girdlestone-Taylo术式治疗11例13足,年龄40~66岁,平均56岁,随访33.4个月,12足效果优良。Haddad等[8]报道38例42足随访51.6个月,24例非常满意,1例不满意。30例无复发,3例轻度复发畸形,2例复发。术后AOFAS评分平均85分。认为趾短屈肌腱转位适用于1~3度畸形,而趾长屈肌腱转位适用于3~4度畸形。但转位时必须考虑跖趾关节僵硬的问题。
本研究中对大部分患者进行了趾长伸肌肌腱延长,以消除跖趾关节背伸的主要因素。Ⅲ度的跖趾关节不稳定进行趾长屈肌腱转位。转位时保持踝关节中立位,缝合趾长屈肌腱于近节趾骨背侧的趾长伸肌腱上。术后保持跖趾关节屈曲15°~20°3周,3周后鼓励患者早期足趾主动功能锻炼(图2)。
3.3 跖板修复的作用
Coughlin[16]报道15例交叉趾患者,73%存在跖趾关节外侧韧带的完全撕裂。Coughlin等[18]利用16具伴有交叉趾的新鲜尸体标本,对第2跖趾关节的跖板损伤做了详细的描述与分型。可见跖板位于近节趾骨基底部的横向撕裂,畸形严重程度增加,撕裂范围由外侧向内侧增加,严重者可见侧副韧带撕裂、跖板完全撕裂。由于跖板是维持跖趾关节屈曲稳定、部分横断面稳定的重要结构,近年来对于直接修复跖板的报道逐渐增加。Powless和Elze[19]报道78例患者背侧入路Weil截骨。Gregg等[20]采用背侧入路Weil截骨修复35例跖板,随访26个月,效果良好。Weil等[21]报道15例随访22个月,77%效果良好。但是具体手术入路、缝合方式仍存争议。

表 2 不同手术方式与并发症
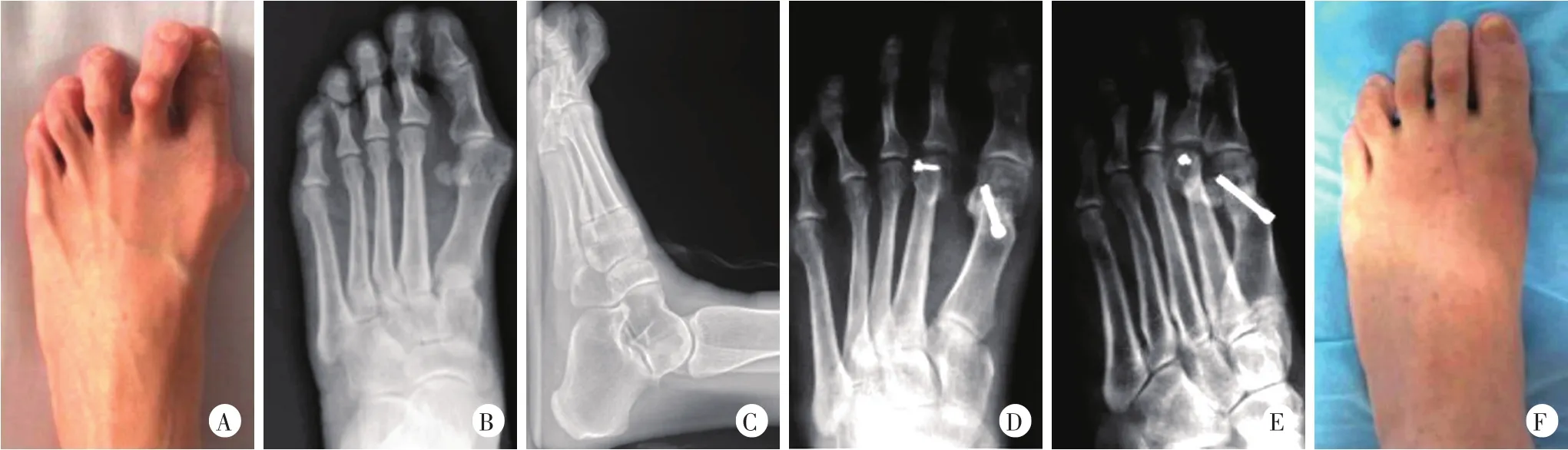
图2 患者,女,58岁,外翻伴第2趾锤状趾畸形,手术行Chevron截骨+改良Weil截骨+趾长伸肌腱延长
由于应力试验阳性(99.8%)与交叉趾(88.9%)是跖板损伤特异性较高的指标[22],本研究在Ⅲ度跖趾关节不稳定患者同时伴有僵硬性近节趾间关节畸形患者,行跖趾关节背侧入路跖板修复。由于背侧入路修复跖板的空间有限,技术操作有一定难度,所以患者选择例数不多。术后出现跖趾关节僵硬的比例高于30%,与术后功能锻炼时间、方式有关,但也不排除术中跖板修复时张力判断的技术问题,仍有待解剖、生物力学与临床研究。
3.4 改良Weil截骨的应用
Weil首次推荐这种截骨方式治疗前足痛,经1996年Barouk报道后而普遍应用[9]。Weil截骨的优点是能够保留跖趾关节,缩短跖骨、创伤小,并且截骨位于干骺端松质骨区域容易达到愈合,优良率为70%~100%,但术后并发症以跖趾关节僵硬与漂浮趾最为常见,故Schuh和Trnka[23]推荐下列改良:①伸肌腱延长;②截骨尽量与地面平行;③屈肌腱移位;④截骨之后用克氏针固定跖趾关节。经典的Weil截骨术导致跖骨头跖侧移位,骨间肌相对于跖骨头旋转中心,作用力线向背侧移位,加重跖趾关节背伸脱位。所以,本研究在截骨平面去除1 mm厚度的骨质,纠正跖骨头的跖侧移位,以期保证跖骨头旋转中心的高度不变,但1 mm的厚度是否合适仍有待于临床结果与生物力学研究。
另外,由于第2跖趾关节内外侧软组织张力的不平衡,有时难以通过跖板修复、肌腱转位、甚至侧副韧带修复来重建。本研究通过横向移位跖骨头来匹配跖趾关节。
本研究根据跖趾关节与近节趾间关节的严重程度,选择改良Weil截骨结合不同的软组织手术,但仍然有一定的并发症:跖趾关节半脱位10例(10.9%),漂浮趾6例(6.6%),跖趾关节僵硬4例(4.4%),复发3例(3.3%)。但具体原因不明,与手术方式选择未见明显关联性(图3)。

图3 患者,女,61岁,左足外翻伴第2趾锤状趾畸形,行Chevron截骨+改良Weil截骨
综上,对于第2趾锤状趾畸形的矫正,需结合骨性手术及软组织手术。术前要判断锤状趾可复性,跖板是否损伤与跖骨头下方疼痛的关系,以及跖趾关节脱位的程度与方向。对于MTP半脱位的可复性病例,可采用趾长伸肌腱延长以减少背伸;但对于僵硬的病例,则需要进行趾间关节的融合,并结合屈肌腱的转位以增加MTP跖屈的作用;对于跖板损伤或横断面明显不稳的患者,可结合跖板的修复;另外,由于改良Weil截骨可短缩第2跖骨,为平衡软组织提供更多的空间,并有助于矢状面和横断面关节匹配,故对于一般锤状趾病例均可使用,但务必注意术后漂浮趾和跖趾关节僵硬的发生,术后应鼓励患者早期非负重活动跖趾关节。
