原发性胃肠道恶性淋巴瘤术后生存期的影响因素及TNM分期对远期生存的预测价值分析
2018-09-05王子安
刘 玉 王子安
胃肠道恶性淋巴瘤是原发于胃壁内淋巴滤泡的一种常见恶性肿瘤,近年来,该病患病率逐年增高,且呈年轻化趋势。研究表明在胃部肿瘤中,恶性淋巴瘤所占比约为70%~80%,男性数量多于女性,以年龄高于40岁群体居多[1-2]。目前,临床普遍认为胃恶性淋巴瘤的发生与病毒感染相关,这类患者细胞免疫能力减弱,存在免疫紊乱,治疗难度大,死亡率较高的情况[3-4]。为了提高患者生存质量,延长生存时间,临床必须寻求可靠依据评估远期死亡率,便于及时调整治疗方案。TNM分期是用于评估恶性肿瘤分期的常用系统,但医学研究中对其预测恶性肿瘤患者远期生存率的价值存在争议[5]。鉴于此,本院纳入102例原发性胃恶性淋巴瘤患者进行研究,分析TNM分期对这类患者远期生存率的评估情况,现报道如下。
1 资料与方法
1.1 一般资料
以安徽省蚌埠医学院2009年6月—2012年6月收治的102例原发性胃恶性淋巴瘤患者为研究对象。诊断标准:符合《恶性淋巴瘤诊断与治疗学》[6]中的诊断标准,临床症状为上腹痛、食欲下降、贫血、消瘦、恶心、呕血等,经手术、胃肠镜病理证实。在102例患者中,男57例,女45例,年龄31~74岁,平均(48.39±9.36)岁;发病部位:回盲部23例、小肠21例、结直肠17例、胃部41例;类型:浆母细胞淋巴瘤17例、T细胞淋巴瘤21例、滤泡性淋巴瘤16例、弥漫性大B细胞淋巴瘤48例。
1.2 纳入和排除标准
(1)纳入标准:年龄<75岁;凝血功能良好;对手术耐受,并经手术病理证实为胃恶性淋巴瘤;临床资料齐全;出院前留有联系方式,方便随访;认知功能良好,意识清醒;(2)排除标准:合并严重基础疾病,如肝、肾、脑等脏器损害;入院时全身状况较差;合并其他恶性肿瘤;无家属照料;既往有精神病史。
1.3 方法
从患者入院后第1天开始随访,直至随访5年末结束。通过电话随访患者术后5年的生存、死亡情况,并将其分为生存组和死亡组。收集两组临床资料,包括性别、年龄、发病部位、类型、吸烟史(每日吸烟≥20支,持续≥1年)、饮酒史(每日饮酒≥50 g,持续≥1年)、TNM分期、Lugano分期、远处转移。其中TNM分期参考《国际抗癌联盟肿瘤TNM分期图谱》[7],分为Ⅰ期、Ⅱ期、Ⅲ期、Ⅳ期。Lugano分期参考《AJCC肿瘤分期手册》[8],分为Ⅰ期、Ⅱ期、ⅡE期、Ⅳ期。Ⅰ期:病灶局限于胃肠道内;Ⅱ期:病灶累及周围腹腔;ⅡE期:病灶累及邻近脏器组织;Ⅳ期:病灶扩散,结外器官受累。
1.4 统计学方法
采用SPSS 20.0统计学软件处理数据,计数资料用率(%)表示,对患者死亡影响因素进行Cox回归分析,利用Kaplan-Meier绘制生存曲线图,分析TNM分期预测远期生存率的价值,P<0.05为差异有统计学意义。
2 结果
2.1 102例患者5年内的生存、死亡情况
随访结果显示,在102例患者中,5年内生存61例(59.80%),死亡41例(40.20%)。在死亡患者中,浆母细胞淋巴瘤6例、T细胞淋巴瘤9例、滤泡性淋巴瘤9例、弥漫性大B细胞淋巴瘤17例。
2.2 患者临床特征与5年生存率的关系
研究发现,生存组无远处转移、TNM分期Ⅰ~Ⅱ期、Lugano分期Ⅰ~Ⅱ期占比均高于死亡组,差异有统计学意义(P<0.05)(表1)。
2.3 患者术后生存期的影响因素分析
将各单因素纳入Cox回归分析发现,远处转移、TNM分期、Lugano分期为患者术后生存期的影响因素(P<0.05)(表2)。
2.4 TNM分期、Lugano分期对患者生存期的评估价值
利用Kaplan-Meier绘制不同分期患者的生存曲线发现,Ⅰ期、Ⅱ期死亡人数较Ⅲ期、Ⅳ期更少,肿瘤分期不同,患者生存时间也存在差异。Lugano分期评估患者远期生存期的95%CI:45.219~51.670,中位生存期为50.190月。TNM分期评估患者远期生存期的95%CI:47.360~53.019,中位生存期为48.445月。与Lugano分期系统相比,TNM分期所获取的生存曲线更加清晰,层次分明,对远期生存预测价值更高。而根据Lugano分期所绘制的生存曲线存在较多重叠、交叉部分,对远期生存评估效果较TNM分期差(图1,图2)。
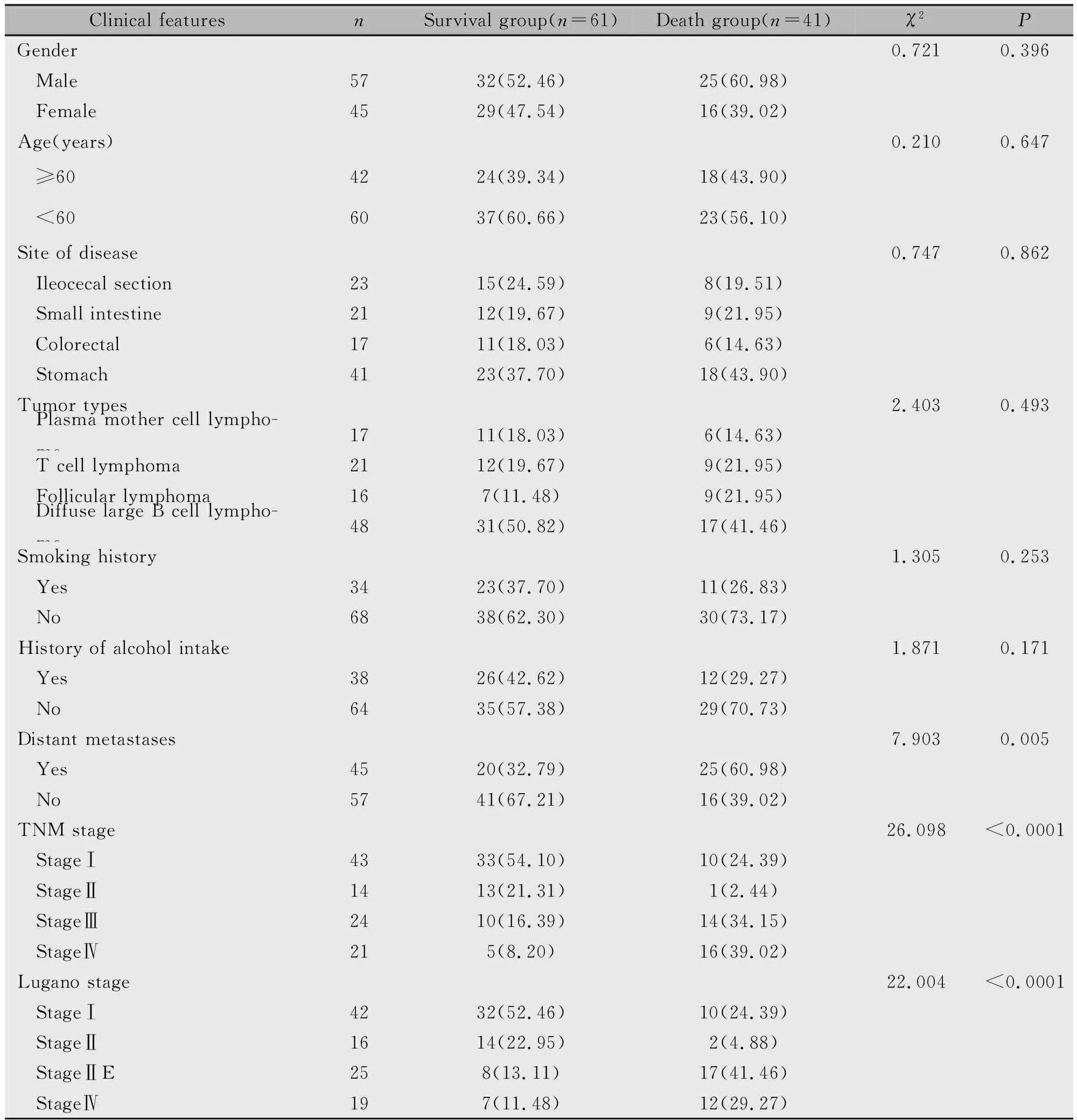
表1 患者临床特征与5年生存率的关系[n(%)]Table 1 Relationship between clinical features and 5-year survival rate[n(%)]
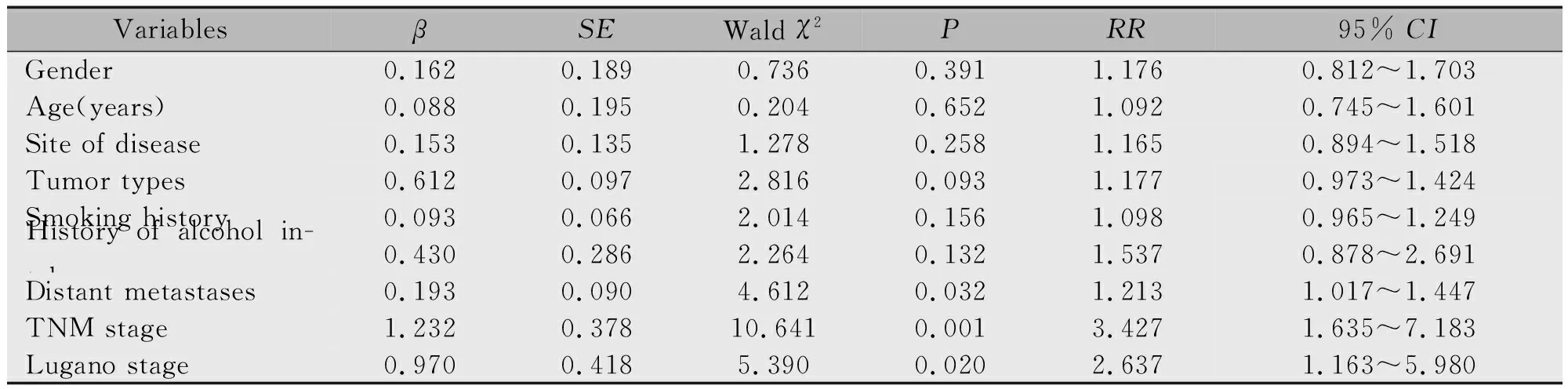
表2 患者术后生存期的影响因素分析Table 2 Analysis of influencing factors of 5-year survival rate in patients
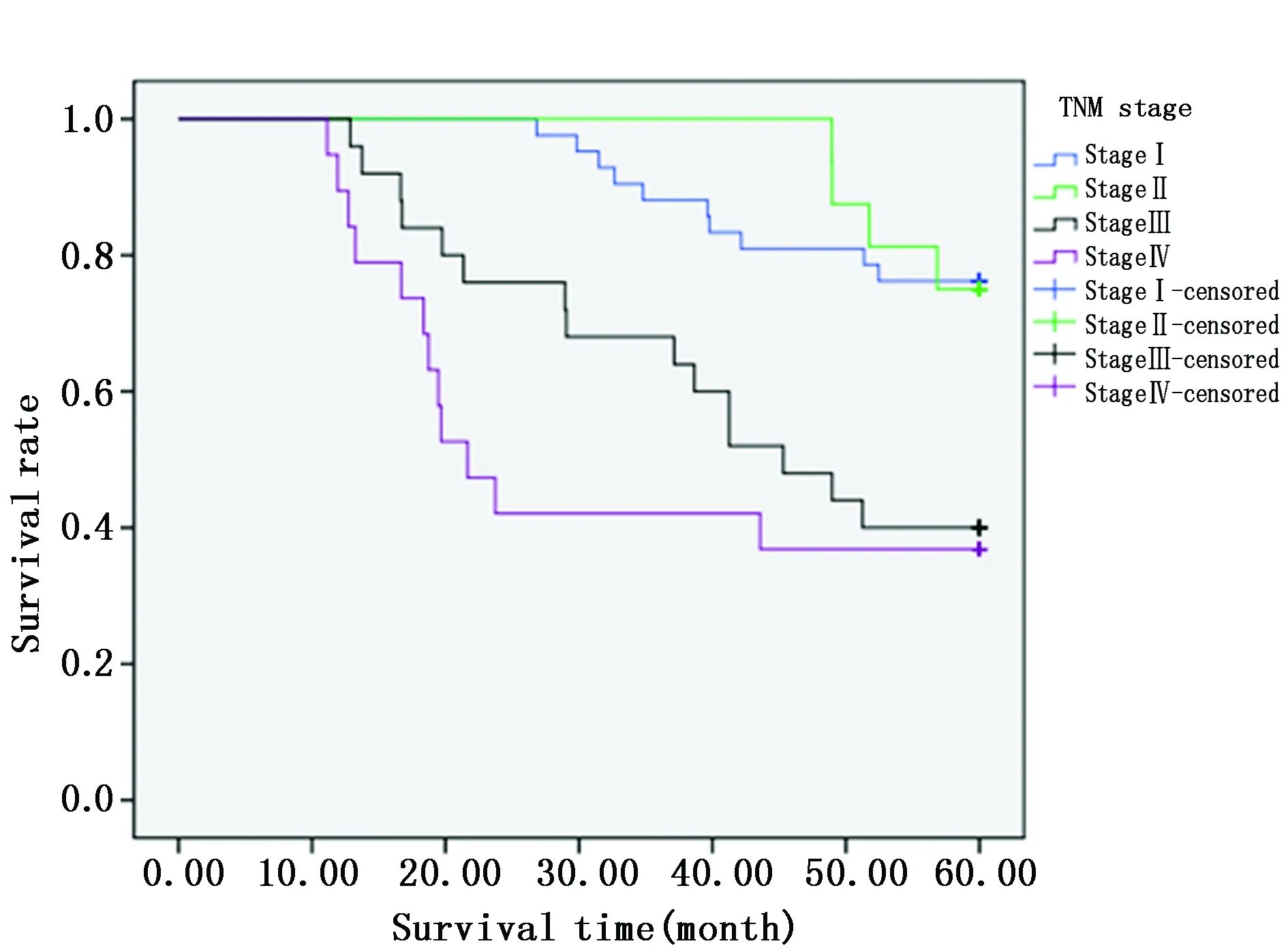
图1 不同TNM分期患者生存曲线Figure 1 Five-year survival curve of TNM stage

图2 不同Lugano分期患者生存曲线Figure 2 Five-year survival curve of Lugano stage
3 讨论
在胃肉瘤中,原发性胃恶性淋巴瘤占比约为3%~5%,因症状与胃溃疡、胃癌等疾病相似,导致临床误诊率高,诊断难度大[9]。这类患者主要症状表现为胃肠道反应,如黑便、食欲减退、恶心呕吐、腹痛等,从目前治疗情况上看,手术切除、放/化疗是主要治疗手段,但疗效尚不理想,死亡率仍未得到有效控制[10-11]。研究表明胃恶性淋巴瘤患者的生存时间可能受多种因素影响,如术后生活习惯、既往史、病理分期等,提示患者远期生存率并非单一因素决定[12]。
本研究发现生存组无远处转移、TNM分期Ⅰ~Ⅱ期、Lugano分期Ⅰ~Ⅱ期占比较死亡组更高,且经Cox回归分析证实三者均为影响患者生存时间的主要因素。胃淋巴瘤主要表现为黏膜皱壁呈不规则形粗大,且胃壁柔软度下降,当发生淋巴结转移后可累及其他脏器,导致机体脏器功能受到损害,进一步加重病情,因此,发生远处转移者死亡率更高。Lugano分期与TNM分期是两种不同分期系统,其中Lugano分期将发生膈上淋巴结受累及者视为远处转移,并将其纳入Ⅳ期。本次研究发现,胃肠道恶性淋巴瘤患者的TNM、Lugano分期越高,则死亡风险越大,提示两种分期方法对预测患者的远期生存率均有一定价值。患者的TNM、Lugano分期越高,表明恶化程度越高,因此死亡率越高。陈海珠等[13]认为虽然Lugano分期对胃恶性淋巴瘤治疗具有一定指导意义,但就具体分期而言可能引起混乱,导致其在预测预后时出现偏差。目前,TNM分期在肿瘤分期中应用非常广泛,陶一明等[14]认为TNM分期与原发性肝癌患者预后存在关联,对术后生存时间影响较大。张文珏等[15]发现小细胞肺癌患者TNM分期不同,1、2、5年的生存率均存在差异性。本研究结果显示根据Lugano分期所绘制的生存曲线并未凸显出ⅡE期、Ⅳ期患者的生存时间差异,两者存在较多重叠、交叉部分,提示这种分期方式对胃恶性淋巴瘤远期生存率预测效果欠佳。从TNM分期5年生存曲线则可看出,Ⅰ、Ⅱ、Ⅲ、Ⅳ期患者的生存时间存在显著差异,四条生存曲线较Lugano分期层次更分明,无明显重叠、错乱。
研究表明在Lugano分期中,肿瘤浸润深度并未被纳入考虑范围,且在未考虑淋巴结受累数量的情况下,一旦腹腔淋巴结受侵,则均视为Ⅱ期,Ⅱ期与Ⅳ期间无Ⅲ期的划分,仅当邻近组织受累时视为ⅡE期,这种分期方式存在缺陷[16]。TNM分期系统更加精细化,综合考虑了淋巴结转移数量、转移区域等因素,因此对远期生存率的预测更精准[17]。本研究证实TNM分期对胃恶性淋巴瘤远期生存率具有预测价值,但也存在局限性,如所选取样本量较小,有必要扩大样本量进行进一步研究。
综上所述,原发性胃恶性淋巴瘤患者的远期生存率与TNM分期密切相关,这种分期方式能对患者远期生存情况进行预测,便于医师根据患者病情调整治疗方案,延长生存时间,改善预后。
