不同年龄2型糖尿病患者血糖达标状况及并发症
2018-08-31李素芬石节丽田秀标徐福娟高鹏飞
李素芬 石节丽 田秀标 韩 颖 徐福娟 高鹏飞 刘 艳
(天津医科大学中新生态城医院内科,天津 300467)
随着我国人口老龄化趋势的发展,老年人群2型糖尿病(T2DM)患病率明显高于中青年人群〔1〕。而老年糖尿病(DM)患者更易合并慢性并发症及多种代谢指标异常〔2〕。老年DM患者总体血糖控制水平尚不乐观,有关其并发症发生情况的报道较少。本文回顾性分析了不同年龄(老年与青中年)T2DM患者血糖达标率及其慢性并发症的发生情况,为不同年龄状态,尤其是老年T2DM患者的血糖综合管理提供理论依据。
1 资料与方法
1.1研究对象 选取2011年6月至2015年3月于天津海滨人民医院内分泌科门诊行T2DM并发症检查的2 264例患者,男1 332例(56.2%),女932例(43.8%),年龄25~90岁,平均(56±11.8)岁,病程1 w至35年,平均(4.3±5.6)年。T2DM的诊断依据1999年WHO的T2DM诊断标准〔3〕。排除标准:所有患者排除DM急性并发症(酮症酸中毒、高渗昏迷、严重低血糖等)、肝病、自身免疫性疾病、肿瘤、严重心肾功能不全等疾病。
1.2研究方法 由经系统培训的DM专科医生采集病史,包括患者一般信息、DM病史、DM家族史、既往史(高血压、冠心病、脑血管病等)。由训练有素的DM专科护士记录一般资料并采集生物样品(血、尿)。一般资料包括性别、年龄、身高(m)、体重(kg),计算体重指数(BMI)=体重/身高2(kg/m2),水银血压计测卧位血压〔收缩压(SBP)/舒张压(DBP)〕。空腹8 h以上,清晨采集静脉血,检测相应生化指标。糖尿病周围神经病变(DNP)的诊断依据:临床有对称性肢体麻木、刺痛症状,或通过震动-感觉阈值检测仪检查提示有神经源性损害者诊断为DNP。糖尿病视网膜病变(DR)的诊断依据:通过佳能免散瞳眼底照相仪(生产厂家:日本佳能公司,型号:CX-1MarkⅡ)行眼底检查,经眼科医院专业化培训的内分泌科医师进行DR的诊断。采用多功能血管病变检查仪检测下肢踝肱指数(ABI)了解下肢血管病变情况。糖尿病肾病(DN)的诊断依据:尿微量白蛋白与肌酐比值(AC)≥30 μg/mg,上述诊断均依据2013年版《中国2型糖尿病防治指南》〔4〕。采用骨密度仪进行骨密度(BMD)检查,以T值≤-2.5为骨质疏松的诊断依据〔5〕。分别以BMI≥24 kg/m2、BMI≥28 kg/m2分别为超重和肥胖的诊断依据〔6〕。合并冠心病、脑血管病、下肢血管疾病之一者诊断为大血管并发症。伴DNP、DR、DN之一者诊断为DM微血管并发症〔4〕。血脂异常的诊断依据《中国成人血脂异常防治指南(2007年)》〔7〕,总胆固醇(TC)≥5.18 mmol/L,三酰甘油(TG)≥1.70 mmol/L,低密度脂蛋白胆固醇(LDL-C)≥3.37 mmol/L,高密度脂蛋白胆固醇(HDL-C)<1.04 mmol/L为血脂异常诊断标准。高血压、冠心病、脑血管病史均以患者既往在二级以上医院内科确诊为依据。糖化血红蛋白(HbA1c)<7%为血糖达标标准。实验室检查项目由天津海滨人民医院检验科人员进行,使用日本OLYMPUS-AU2700 全自动生化分析仪检测TC、TG、HDL-C、LDL-C、肌酐(Cr)、尿素氮(BUN)水平,试剂盒由宁波美康生物科技有限公司提供。采用高效液相色谱法测定HbA1c,使用美国BIO-RAO 公司-10糖化血红蛋白检测仪及其公司提供的配套试剂盒。
1.3统计学方法 采用SPSS21.0软件,定量资料组间比较采用t检验或方差分析。定性资料组间比较采用χ2检验。
2 结 果
2.1研究人群的一般资料 入选的T2DM患者慢性并发症总体发病率较高,见表1。
2.2不同年龄组间HbA1c达标情况分析 将研究对象分为青中年组(年龄<60岁)和老年组(年龄≥60岁),其中青中年组再分为青年组(<45岁)、中年组(45~59岁),老年组再分为60~70岁、>70岁两组,比较4组间HbA1c达标情况。
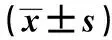
表1 糖尿病人群的基本资料
4组平均HbA1c水平及HbA1c<7%的比例比较差异无统计学意义(均P>0.05),见表2。各组间多重比较结果显示,HbA1c均值组间差异无统计学意义(P>0.05),见表3。
2.3不同年龄组间一般资料及并发症分析 生化指标结果显示两组间Cr、BUN、TG差异有统计学意义(P值均为0.000),老年组较青中年组Cr、BUN高,而TG低。两组间TC、HDL-C、LDL-C差异无统计学意义(P>0.05)。

表2 不同年龄组间HbA1c达标情况
老年组较青中年组SBP高、DBP低,且差异有统计学意义(P=0.000),提示老年患者脉压较大。两组间并发症比较老年组较青中年组微血管、大血管并发症均明显偏高,差异有统计学意义(P值均为0.000)。老年组高血压、冠心病、脑血管病、骨质疏松的患病率明显高于青中年组,差异有统计学意义(P值均为0.000);而老年组中合并血脂异常、超重及肥胖、糖尿病家族史者较青中年组少,差异有统计学意义(P值均<0.05)。见表4。
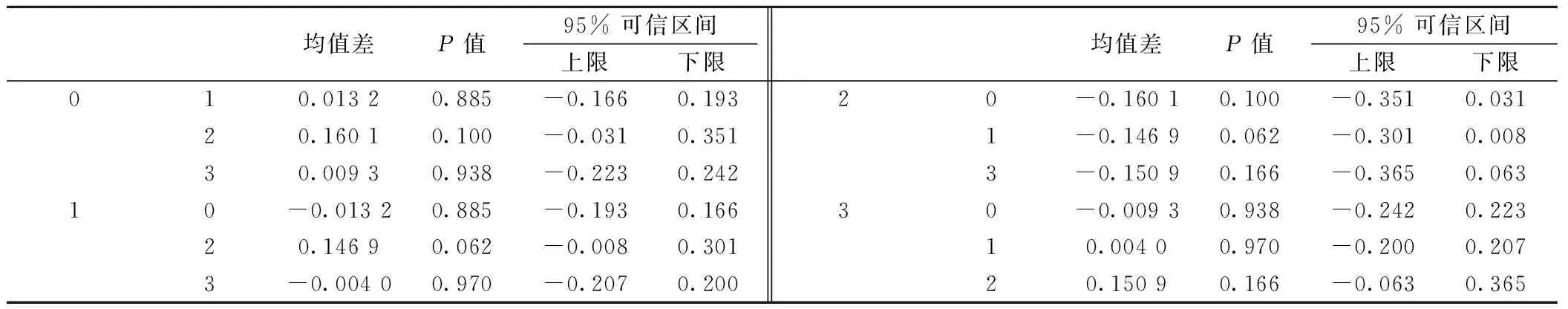
表3 4组多重比较结果
0为<45岁组,1为45~59岁组,2为60~70岁组,3为>70岁组
表4 年龄<60岁和≥60岁组间一般资料及并发症分析
3 讨 论
DM是严重威胁人类健康的慢性代谢性疾病,其并发症是DM致残和早亡的主要原因。HbA1c作为反映长期血糖水平的有效指标,不仅是目前国际公认的DM血糖控制与监测的金标准,而且临床研究表明其与DM慢性并发症的发生发展密切相关〔8〕。我国2013年版DM指南中,将HbA1c<7.0%作为血糖控制的标准〔4〕。
高蕾莉等〔9〕进行的(2009~2012年)全国范围血糖控制状况调查结果显示,HbA1c达标率为30%~35%,本研究中HbA1c达标率明显高于此结果。尽管如此,本文中总体血糖达标率尚不足一半,且研究中发现,HbA1c达标率与年龄无明显相关性。
本研究发现,与青中年患者相比,老年T2DM患者微血管、大血管并发症均明显偏高,高血压、骨质疏松的患病率也明显高于青中年组,考虑与老年患者DM病程长、老年人机体功能的退化有很大关系。随着年龄增长,动脉硬化逐渐加重,大血管壁弹性下降,血压尤其是SBP将逐渐升高,而高血压是大血管病变的危险因素〔7〕。DM性骨质疏松属于继发性骨质疏松,有研究显示,在DM患者中有2/3伴有BMD降低〔8〕。老年组血脂异常占比尽管低于青中年组,但仍占较大比例。
本研究提示T2DM患者综合防治整体水平较差,老年T2DM患者慢性并发症发病率较高,血压和血脂控制不理想,综合达标率很低。对于老年DM患者的治疗,除控制血糖外,还应给予有效的降压、降脂、预防骨质疏松等综合治疗。DM作为终身性疾病,老年患者群将逐年增大。老年DM患者包括60岁以后发生的DM或者60岁以前发生DM延续到60岁以后的患者,国内外文献〔10~12〕均显示老年DM患者明显多于非老年患者,而且还在迅速增加。临床上不伴有其他代谢异常的单纯DM患者较少〔9〕。因此,针对老年DM患者的特点,应强调早期个体化、联合治疗的重要性,尽早实现全面达标,从而减少心脑血管疾病等并发症的发生,提高老年人生活质量,延长寿命,减少卫生资源的消耗。
