医疗失效模式与效应分析在预防髋关节置换患者并发症发生中的应用
2018-08-20李伟邓瑞文余丽萍朱杜鹃
李伟 邓瑞文 余丽萍 朱杜鹃
关节脱位、感染、下肢深静脉血栓形成 ( deep vein thrombosis,DVT ) 是髋关节置换术后较为常见的不良事件,若不能及时发现和采取有效措施可影响患者患肢功能恢复,甚至对生命安全造成威胁[1]。术后合理有效的护理措施和流程对降低髋关节置换术后不良事件的发生率具有极其重要的意义[2-3]。失效模式与效应分析 ( failure mode and effect analysis,FMEA ) 是一种以前瞻性的观点分析问题,评估高风险医疗护理流程,找出潜在的危险因子,并进行预防的风险管理方法[4-5]。本研究拟探讨将FMEA 的风险管理用于髋关节置换术围术期护理中的效果。
资料与方法
一、纳入标准与排除标准
1. 纳入标准:( 1 ) 术前心电图及肺、肝、肾功能无异常者,具有髋关节置换术适应证者;( 2 ) 术前 Harris 评分<70 分者;( 3 ) 意识清晰,无认知功能障碍,具备正常的听、说能力者。
2. 排除标准:( 1 ) 合并心脑血管系统、血液系统、内分泌系统疾病、恶性肿瘤及肝、肾功能不全者;( 2 ) 精神病者;( 3 ) 依从性差者;( 4 ) 患者自行要求退出本试验者。
本研究经我院医学伦理委员会审批,并获得所有研究对象的知情同意。
二、一般资料
本研究共纳入 118 例。其中 2015 年 2 月至2016 年 4 月,接受骨外科围术期常规护理的 58 例为改善前组,2016 年 6 月至 2017 年 8 月,接受基于FMEA 的风险管理的 60 例为改善后组。两组患者在性别、年龄、疾病类型等一般资料上比较,差异均无统计学意义 ( P>0.05 ),具有可比性 ( 表 1 )。
三、方法
改善前组患者接受骨外科围术期常规护理,包括术后体位护理、口腔护理、饮食指导等,改善后组患者则接受基于 FMEA 的风险管理,采用FMEA 法对髋关节置换术围术期的护理风险予以识别评估,发现并分析存在的问题,制订相应的改进措施。

表1 两组患者一般资料比较Tab.1 Comparison of general clinical data between the 2 groups
1. 成立风险管理小组:小组由科室护士长、主管护师及专科护士 5 人,小组成员学历均在大专以上,且具备丰富的骨外科护理经验,熟悉护理风险管理组织流程,所有成员均接受了 FMEA 知识的规范化培训。由科室护士长担任组长,其主要职责为科室护理人员的考核及对干预措施的落实和实施情况进行跟踪监测。
2. 确定潜在的失效模式,分析原因:收集既往髋关节置换术后发生关节脱位、感染、DVT 的病例,开展头脑风暴会议,由小组成员共同对所有可能引起术后不良事件发生的护理流程与环节进行分析,分步整理出潜在的失效模式,并找出可能原因。
3. 执行风险评分,制订预防措施:由小组成员对上述确定的失效模式进行风险优先指数 ( risk priority number,RPN ) 评分[6],RPN=S×O×D,S 代表风险的严重程度,O 代表风险发生的可能性,D 代表风险可侦测到的程度,S、O、D 的等级分均为 1~10 分。RPN 值越高,失效的风险越大。根据RPN 值判断是否需要采取措施进行改善,并针对失效模式和原因制订相应的预防措施。髋关节置换术后关节脱位、感染、DVT 护理流程中失效模式情况及干预措施见表 2。

表2 髋关节置换术后不良事件护理流程中失效模式情况及干预措施Tab.2 FMEA on the prevention of complications after hip arthroplasty
4. 制订髋关节置换术围术期规范护理工作流程:① 针对上述失效模式情况及相应的干预措施,并结合我院实际情况和护理工作经验,制订髋关节置换术围术期规范护理工作流程。② 制订髋关节置换术患者护理执行表,表格内容主要包括患者的一般资料、病情及髋关节置换术围术期规范护理工作流程的各项护理措施,要求护理人员在执行每项措施后在该表格上做好记录。
5. 人员培训:确定干预方案后,由小组成员对科室全体护理人员进行培训,主要方式包括集体培训和小组带教。① 集体培训:定期开展科室授课、视频教学、发放文印材料等形式进行培训,加强护理人员对髋关节置换术后不良事件的重视,规范围术期的护理流程,尤其是针对术后不良事件失效模式和原因制订的干预方案。于每周一开展全科会议,针对护理人员在干预方案实施过程中疑问、难点进行讨论,并提出整改措施。② 小组带教:在风险管理小组组长的协调安排下,由小组内每一位成员负责带教 3~4 名骨科护理人员,对其进行床边指导和操作练习,并通过现场观察和定期考核相结合的方式了解护理人员对各项护理操作的熟练程度,确保全体护理人员均能熟练掌握髋关节置换术后不良事件的预防和干预方案。
6. 质控管理:将髋关节置换术后不良事件纳入骨外科护理敏感指标进行质控,由风险管理小组组长每季度开展科务会,统计该季度髋关节置换术后不良事件发生情况,对护理措施进行效果评价,将取得良好效果的措施形成规章制度和操作标准,以保证效果的可持续性。同时对髋关节置换术后发生不良事件的病例进行分析、讨论,总结归纳不良事件发生的原因,提出整改措施,并验证效果,不断完善髋关节置换术围术期规范护理工作流程,以推动护理质量的持续改进。
四、评价方法
1. RPN 值:由风险管理小组评估干预措施实施前后护理流程失效模式的 RPN 值,并进行比较。
2. 不良事件发生情况:所有患者均于术后 1 个月、3 个月、6 个月回院复查,观察患者有无发生关节脱位、医院感染 ( 包括切口感染、深部感染及手术区域外感染 )、DVT 等不良事件,记录患者术后住院和随访期间不良事件发生率。
3. 满意度:于患者出院前 1 天,采用我院护理科自行设计的护理满意度调查问卷调查患者对护理服务的满意程度,该调查问卷包括健康宣教、心理护理、疼痛护理、操作水平、出院指导等 5 个方面的内容,每个方面包括 4 个小题,每个小题依据满意度分为非常满意、满意、比较满意、不满意、非常满意,分别计分 5、4、3、2、1 分,计算总分。
五、质量控制
1. 按照纳入标准、排除标准纳入病例,且确保组间一般资料基本一致,以排除年龄、性别等因素的影响。
2. 研究涉及护理人员均接受规范化培训,并通过考核,统一各项护理措施的实施标准,确保患者接受同质化的护理服务。
3. 资料和数据均及时检查和整理,录入前进行核对、补漏,录入员采用双轨录入法录入数据资料,确保数据的真实性、可靠性。
六、统计学处理
所有数据均经 SPSS 17.0 统计学软件进行分析,计量资料采用±s表示,组间计量资料比较应用t 检验,计数资料采用 χ2检验,以 P<0.05 为差异有统计学意义。
结 果
一、两组失效模式 RPN 值的比较
改善后组患者不良事件发生的各项高危因子的RPN 值均明显低于改善前组患者 ( P<0.05 ) ( 表 3 )。
二、两组患者术后不良事件发生情况的观察
改善后组无 1 例发生关节脱位,改善前组有2 例发生术后关节脱位,其中 1 例于住院期间因姿势不当脱位,另 1 例于出院后因过度超范围活动引起关节脱位,2 例均在静吸复合麻醉下手法复位成功。改善后组 1 例于住院期间发生切口感染,改善前组共 3 例发生医院感染,包括 2 例切口感染和 1 例感染,均发生在术后住院期间。改善后组共 2 例发生 DVT,改善前组共 5 例发生 DVT,均发生在术后 2 天至 1 周。改善后组患者术后不良事件发生率明显低于改善前组患者,差异有统计学意义( P<0.05 ) ( 表 4 )。
三、两组患者对护理服务满意程度的观察
改善后组患者护理满意度调查问卷中健康宣教、心理护理、疼痛护理、操作水平等得分均明显高于改善前组患者 ( P<0.05 ),组间出院指导得分比较,差异无统计学意义 ( P>0.05 ) ( 表 5 )。
表3 不同失效模式两组 RPN 值的比较 (±s,分 )Tab.3 Comparison of RPN between the 2 groups (±s, points )
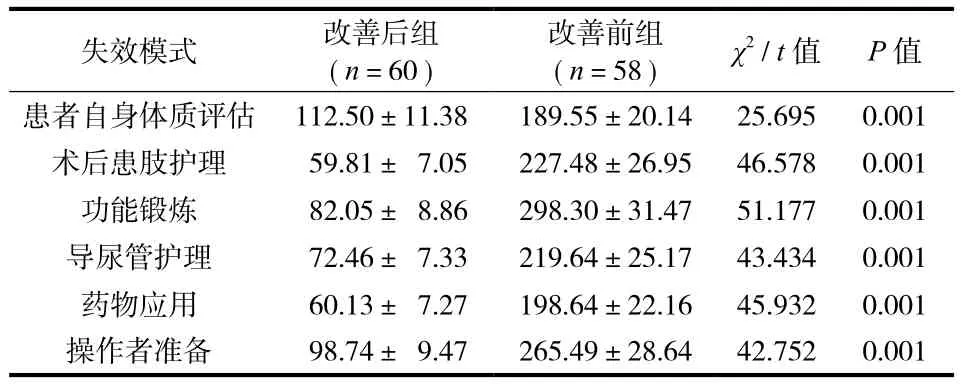
表3 不同失效模式两组 RPN 值的比较 (±s,分 )Tab.3 Comparison of RPN between the 2 groups (±s, points )
失效模式 改善后组( n=60 )改善前组( n=58 ) χ2 / t 值 P 值患者自身体质评估 112.50±11.38 189.55±20.14 25.695 0.001术后患肢护理 59.81± 7.05 227.48±26.95 46.578 0.001功能锻炼 82.05± 8.86 298.30±31.47 51.177 0.001导尿管护理 72.46± 7.33 219.64±25.17 43.434 0.001药物应用 60.13± 7.27 198.64±22.16 45.932 0.001操作者准备 98.74± 9.47 265.49±28.64 42.752 0.001
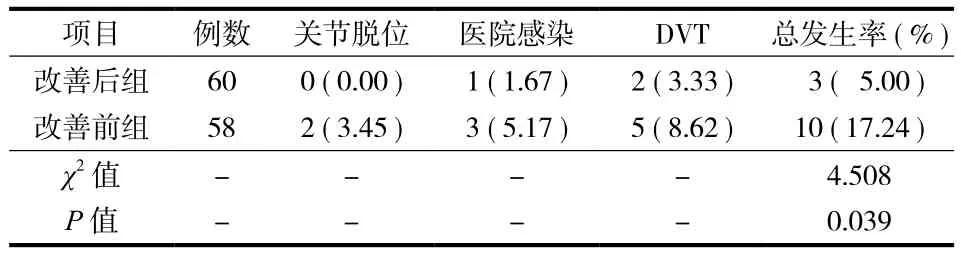
表4 两组患者术后不良事件发生率的比较 ( n,% )Tab.4 Comparison of adverse event incidence between the 2 groups( n, % )
表5 不同项目两组患者护理满意度得分的比较 ( ±s,分 )Tab.5 Comparison of nursing satisfaction between the 2 groups ( ±s, points )

表5 不同项目两组患者护理满意度得分的比较 ( ±s,分 )Tab.5 Comparison of nursing satisfaction between the 2 groups ( ±s, points )
项目 改善后组( n=60 )改善前组( n=58 ) t 值 P 值健康宣教 17.88±1.96 14.05±4.16 6.432 0.001心理护理 16.07±2.48 10.39±3.84 9.577 0.001疼痛护理 16.15±2.96 11.48±4.20 7.001 0.001操作水平 17.85±2.04 13.26±3.79 8.229 0.001出院指导 14.49±5.47 12.86±5.38 1.631 0.079
讨 论
骨科属于医疗风险高发科室,尤其是手术可能造成的风险和不良事件,不仅影响患者术后康复,还易引发医疗纠纷,对医院及医护人员产生负面影响[7]。因此,实施合理有效的风险管理模式在提升医疗质量和减少医疗纠纷起着至关重要的作用。传统的风险管理模式是一个回顾性的方法,通过识别已发生的不良事件的原因,从而制订改进措施,最终达到避免类似不良事件再次发生的目的,该模式可有效降低不良事件的发生率,但其忽视了护理管理与流程中存在的风险因素[8]。FMEA 是一种新型风险管理方法,该方法强调“事前预防”而非传统风险管理模式的“事后被动纠正”,从整个流程着手,找出医疗流程单独的故障以及从交杂的因素中单立地分割出风险因素,从而制订针对性的改进措施,最终达到降低医疗护理风险的目的[9-11]。目前,FMEA 已被广泛应用于医疗操作流程、护理、用药安全等方面,均取得满意的应用效果[12-13]。
本研究对 60 例髋关节置换术患者实施基于FMEA 的风险管理,首先成立风险管理小组,小组所有成员均在自身护理经验的基础上,充分调动并发挥自身的创造性和主观能动性,围绕髋关节置换术后不良事件发生的相关因素进行深入剖析,通过计算 RPN 值,量化所有潜在的护理风险,并列出具体原因,制订针对性的干预措施。实施基于 FMEA的风险管理的过程中,强调细化术后关节脱位、感染、DVT 等不良事件发生的高风险环节,如患者自身体质评估、术后患肢护理、功能锻炼、导尿管护理、药物应用、操作者准备等的每个护理流程,规范操作流程。同时对全科护理人员进行规范化的培训,并进行定期或不定期的考核,以确保护理人员的护理水平保持在高水平,要求护理人员严格执行标准操作流程。由风险管理小组组长对为降低术后不良事件发生率采取的干预措施的落实和实施情况进行跟踪监测,确保髋关节置换术患者能得到专业、规范的护理服务。
本研究表 4 显示,改善后组不良事件发生的各项高危因子的 RPN 值均明显低于改善前组,提示实施基于 FMEA 的风险管理后,易引起髋关节置换术后不良事件的危险因子明显减少。表 5 显示,改善后组患者术后不良事件发生率明显低于改善前组患者,且改善后组无 1 例术后发生关节脱位,表明基于 FMEA 的风险管理减少了髋关节置换术围术期护理过程中的部分风险因素,从而有效降低了术后不良事件发生的风险。本研究结果显示,基于 FMEA的风险管理实施前后,髋关节置换术患者术后关节脱位发生率比较,差异无统计学意义,分析其原因可能与近年来医疗护理水平不断提高有关,也可能与本研究纳入研究病例相对较少有关,拟累积病例进行深入研究。此外,本研究还对基于 FMEA 的风险管理实施前后,髋关节置换术患者对护理服务的满意程度进行评价和比较,结果显示该护理方法实施后,患者对健康宣教、心理护理、疼痛护理、操作水平等的满意程度明显升高,表明基于 FMEA 的风险管理有效提升了髋关节置换术患者对护理服务的满意度。
基于 FMEA 的风险管理可显著降低髋关节置换术后不良事件发生率,提高患者对护理服务的满意程度,值得临床推广和应用。
