全身麻醉联合硬膜外阻滞用于老年高血压患者腹腔镜胆囊切除术中的临床效果
2018-08-18陈易会宜宾市第二中医医院麻醉科四川宜宾644000
陈易会 (宜宾市第二中医医院麻醉科,四川 宜宾 644000)
腹腔镜下胆囊切除术因具备低并发症、康复速度快、手术时间短、创伤性小等优势在临床得到广泛应用,并得到医护人员的青睐,已发展为目前普外科中较为常用的一种手术方式,且逐步成为治疗良性胆囊疾病的标准手术[1]。但腹腔镜下胆囊切除术,对人体循环系统、呼吸系统均有较大影响,进而加大麻醉管理难度和麻醉风险。因老年高血压患者往往合并内分泌、肝、肾、心、肺等系统性疾病,此类患者的麻醉要求则更高。其关键在于确保其循环和呼吸平稳,因此,在选择老年高血压手术患者的麻醉方式上需尤为慎重,应确保麻醉方式的合理性和安全性。近年来,我院将全身麻醉联合硬膜外阻滞方式用于中老年高血压腹腔镜胆囊切除术中,血流动力学稳定,应激反应小,患者苏醒快。本文选择80例老年高血压腹腔镜胆囊切除术患者进行比较,现将结果报告如下。
1 资料与方法
1.1 一般资料:80例老年高血压腹腔镜胆囊切除术患者用随机数字法分为两组,每组各40例。对照组男23例,女17例,年龄42~72岁,平均(64.3±0.6)岁,体重45.6~74 kg,平均(59.6±0.6)kg;研究组男24例,女16例,年龄42~71岁,平均(64.5±0.7)岁,体重 45.7~74.3 kg,平均(59.2±0.5)kg。对比两组研讨对象基本资料比较,差异无统计学意义(P>0.05),具有可比性。
入选标准:①入院后患者均得到明确诊断,并且均伴有高血压病病史,服用抗高血压药物治疗;②术前各项辅助检查均完善,各项指标达到基本正常范围;③如果条件允许,应将收缩压降至140 mm Hg(1 mm Hg=0.133 3 kPa)以下,舒张压降至90 mm Hg以下,至少保持6~8周时间,不建议在择期手术前数小时内进行急速降压,因为这样会增加脑和其他器官缺血的风险;④患者均满足腹腔镜胆囊切除术手术适应证;⑤患者及家属均知晓此次研究方案,并自愿配合;⑥研究方案经医院伦理会批准后实施。
排除标准:①存在手术禁忌证者,术前未经过系统治疗,血压控制较差或是高血压不稳定的患者,实施麻醉和手术有一定的顾虑和风险,对其生命安全有威胁性;②合并严重心脑血管疾病者;③肝、肾等功能明显异常者;④不愿接受此次治疗者。
1.2 方法:患者在术前不停用抗高血压药物,主张持续使用降压药直至手术当日早晨。对于术前血压控制欠佳者,可以使用血管紧张素转换酶抑制剂,避免已稳定的血压重新波动,以减少高血压患者手术过程中血流动力学不稳定和心肌缺血的发生,预防出现心脑血管意外。也可根据情况适当调整降压药物的剂量。术前禁食10 h,禁饮8 h。患者在进入手术室前30 min接受0.1 g苯巴比妥钠注射液和0.5 mg阿托品注射液肌内注射,进入手术室后开通静脉通道。常规输入复方氯化钠注射液或者是羟乙基淀粉氯化钠注射液。听诊双肺呼吸音是否对等、清晰,以作气管插管后对比。研究组接受全身麻醉联合硬膜外阻滞麻醉,患者取右侧卧位,在其椎间隙硬膜外、T8~9穿刺成功,置管顺利,置管方向向头端,注入试探剂量为3 ml的利多卡因注射液,浓度为2%,直至出现麻醉平面,并且使麻醉平面控制在 T6后,给予全身麻醉诱导(0.15~0.2 mg/kg顺式阿曲库铵、0.2~0.3 mg/kg依托咪酯、0.05~0.02 mg/kg咪达唑仑、2~4 μg/kg芬太尼)。充分给氧后,迅速成功插入气管导管,尽量减少气管插管的时间,动作轻柔。听诊双肺呼吸音对等、清晰后固定好气管导管。术中静脉麻醉药选用瑞芬太尼0.08~0.1 μg/(kg·h)、丙泊酚4~6 mg/(kg·h)持续泵入,每隔40~50 min给予维库溴铵2~3 mg。根据心率、血压调整剂量间断吸入小剂量的异氟烷维持麻醉,循环稳定状况下切皮,分次注入5 ml利多卡因浓度为2%到硬膜外腔。对照组仅接受全身麻醉,诱导麻醉与研究组基本一致,但麻醉维持期间剂量稍偏大。
1.3 指标判定:整个麻醉过程中需密切监测患者心率、舒张压、收缩压,记录麻醉诱导前、麻醉诱导后、气管插管时、二氧化碳气腹时、醒后拔除气管导管时体征指标,并作对比。记录患者苏醒时间、恢复自主呼吸时间、拔管时间、完全清醒时间等,并对比。用VAS量表(视觉模拟量表)判定其苏醒时、苏醒1 h、苏醒3 h、苏醒6 h时疼痛状况,量表分值为0~10分。0分:无痛,患者无任何疼痛状况;1~3分:轻度疼痛;4~6分:中度疼痛;7~10分:重度疼痛,剧烈疼痛。
1.4 统计学方法:研究所得计量资料(t)和计数资料(χ2)均用统计学软件SPSS13.0分析,计量资料用均数±标准差()、计数资料用例数和百分比(%)表示,若P<0.05,则差异有统计学意义。
2 结果
2.1 体征指标对比:对比两组患者在麻醉诱导前、麻醉诱导后、气管插管时、二氧化碳气腹时心率、舒张压、收缩压指标,组间数据差异无统计学意义(P>0.05);对比拔除气管导管时心率、舒张压、收缩压,研究组低于对照组,差异有统计学意义(P<0.05)。详见表1。
表1 对比各体征指标()
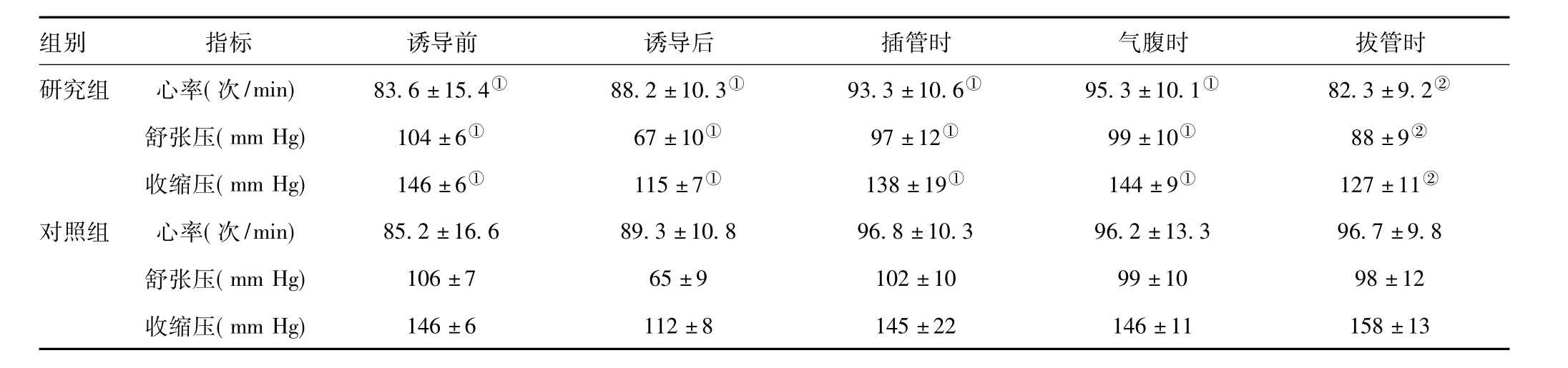
表1 对比各体征指标()
注:与对照组比较,①P>0.05,②P<0.05
组别 指标 诱导前 诱导后 插管时 气腹时 拔管时研究组 心率(次/min) 83.6±15.4① 88.2±10.3① 93.3±10.6① 95.3±10.1① 82.3±9.2②舒张压(mm Hg) 104±6① 67±10① 97±12① 99±10① 88±9②收缩压(mm Hg) 146±6① 115±7① 138±19① 144±9① 127±11②对照组 心率(次/min) 85.2±16.6 89.3±10.8 96.8±10.3 96.2±13.3 96.7±9.8舒张压(mm Hg) 106±7 65±9 102±10 99±10 98±12收缩压(mm Hg)146±6 112±8 145±22 146±11 158±13
表2 对比两组术后恢复时间(,d)
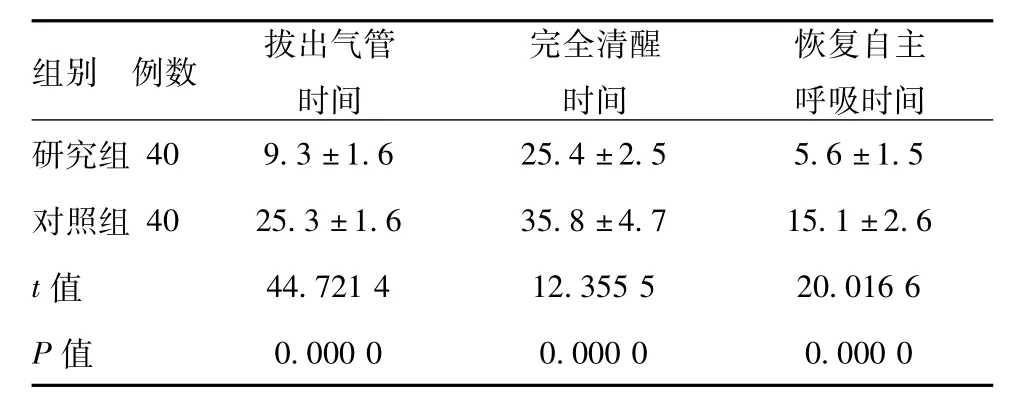
表2 对比两组术后恢复时间(,d)
组别 例数 拔出气管时间恢复自主呼吸时间研究组完全清醒时间40 9.3±1.6 25.4±2.5 5.6±1.5对照组 40 25.3±1.6 35.8±4.7 15.1±2.6 t值 44.721 4 12.355 5 20.016 6 P值0.000 0 0.000 0 0.000 0
2.2 恢复时间:对比两组患者拔出气管导管时间、完全清醒时间、恢复自主呼吸时间:研究组均低于对照组,差异有统计学意义(P<0.05)。详见表2。
2.3 VAS评分:对比两组患者苏醒时、苏醒1 h、苏醒3 h、苏醒6 h时VAS评分,研究组低于对照组,组间数据比较,差异有统计学意义(P<0.05)。详见表3。
表3 对比两组患者VAS评分(,分)
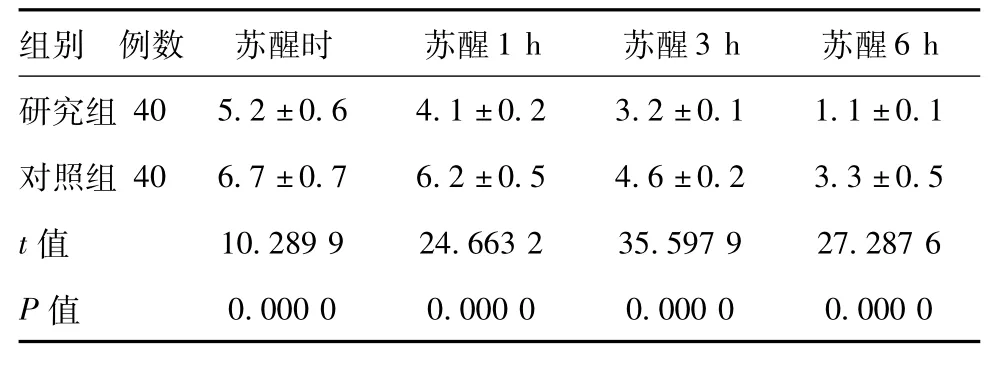
表3 对比两组患者VAS评分(,分)
组别 例数 苏醒时 苏醒1 h 苏醒3 h 苏醒6 h研究组40 5.2±0.6 4.1±0.2 3.2±0.1 1.1±0.1对照组 40 6.7±0.7 6.2±0.5 4.6±0.2 3.3±0.5 t值 10.289 9 24.663 2 35.597 9 27.287 6 P值0.000 0 0.000 0 0.000 0 0.000 0
3 讨论
腹腔镜胆囊切除术属于微创手术治疗,对患者身体影响较小,因此,能在临床得到广泛性应用。但因此手术方式对麻醉要求相对较高,特别是二氧化碳气腹对患者的循环系统及呼吸系统影响较大,进而确保手术有效性和安全性。临床较为常见的一种麻醉方式则为全身麻醉。诱导期给予气管插管,或手术过程中置入腹腔镜器械等。人体受到较强刺激时,对血流动力学造成严重影响,可能引发心肌梗死、严重心律失常等症状。加之老年高血压患者身体各项机能逐步降低,手术耐受性相对较差,发生不良事件的可能性则更大。硬膜外麻醉可尽量降低抑制中枢神经等,有效降低机体应激状况。所以,患者接受全身麻醉联合硬膜外麻醉,不仅可达到预期麻醉作用,还可有效降低手术风险性,控制不良反应发生率。
高血压患者接受腹腔镜胆囊切除术治疗时,最重要的是评估平时的血压及其控制程度,清楚靶器官功能受损的程度,近期血压控制是否平稳其血压不稳定,波动范围大,特别是患者术前血压未控制到标准范围则更为明显。拔管和插管时血压波动最为明显。此类患者心脏功能不良,心肌缺氧[2]。给予全身麻醉诱导处理后,应激反应可升高其血压,加快心率和心肌耗氧量,加重左心负荷,可能引发脑出血、左心衰竭、心肌梗死等并发症的发生。高血压合并其他疾病,加之老年患者手术耐力差、弹性差、血管硬化,若处理不恰当容易引发并发症。给予麻醉时需注意过渡平稳,避免拔管和插管时血压过高、心率过快。若高血压患者麻醉处理不良,可能会引发夹层动脉瘤破裂、脑出血、急性左心衰竭、心肌梗死等严重并发症。并因二氧化碳气腹增高腹内压,增快心率和血压,吸收二氧化碳而引发高碳酸血症,此也为增高血压的一个重要原因[3]。尤其是外周阻力和平均动脉压高的患者,其血流动力学波动较大。
因全身麻醉对老年高血压腹腔镜胆囊切除术患者血流动力学影响明显。实施腹腔镜手术给予全身麻醉的目的在于降低手术操作和气腹对其呼吸循环的影响,有效控制其呼吸。二氧化碳为人为应激反应之一。从腹膜吸收二氧化碳引发高碳酸血症,其血液二氧化碳浓度上升,刺激颈动脉,升高抗利尿激素、儿茶酚胺、血浆内皮质醇等指标。老年高血压患者接受全身麻醉处理后,建立二氧化碳气腹可加大患者胸内压和腹内压,阻碍静脉血回流,降低心输出量,心交感活性被降低[4-5]。此外,因建立二氧化碳气腹,腹部腹膜和肌肉等位置受到牵张刺激,患者存在疼痛,让交感活性有所增加。
麻醉和手术刺激可释放过多儿茶酚胺,与正常人对比,高血压患者释放量更多,增高血压,增快心率,收缩冠状动脉,心肌供氧发生紊乱,且血液循环会受二氧化碳气腹的影响[6-7]。因此,单一性给予阿片类药物,对心交感神经活动的阻断作用较差,硬膜外给予局部麻醉药物干预,对心交感神经传出和传入纤维阻断作用更为有效,局部麻醉药物和阿片类药物对比,削弱应激反应的作用更强。
腹腔镜胆囊切除术对麻醉质量的要求较高,给予硬膜外麻醉处理,对交感神经传入的各种刺激阻止作用相对良好,进而降低应激反应。单一性给予全身麻醉处理,在手术结束时、气管插管时、麻醉诱导期,对患者机体的刺激作用均较为强烈,会让人体出现较强的应激状况[8-9]。
本研究中,研究组接受全身麻醉联合硬膜外阻滞麻醉,从各个阶段患者的血压和心率指标以及恢复状况上来看,接受全身麻醉联合硬膜外阻滞麻醉的研究组患者明显具有优势性。提示此两种麻醉方式联合,可控制呼吸,避免二氧化碳气腹影响,肌肉松弛满意后、完成手术后,患者各生命体征指标稳定,拔除气管导管时,其心率、血压波动无明显变化。学者邓群书等人在2017年一篇报道中分组讨论120例老年高血压腹腔镜胆囊切除术患者[7],从各阶段血压、心率以及意识恢复时间上,均证实了全身麻醉联合硬膜外麻醉的优势性[10]。本研究结果与之相符。
综上所述,可将全身麻醉联合硬膜外阻滞应用到高血压腹腔镜胆囊切除术中,维持手术过程中循环稳定,应激性小,患者苏醒快,值得推广。
