腹腔镜下次全子宫切除术治疗子宫腺肌病的临床价值及术后效果
2018-08-18刘咏平四川省泸州市纳溪区人民医院四川泸州646300
刘咏平 (四川省泸州市纳溪区人民医院,四川 泸州 646300)
对患有子宫腺肌病的患者而言,其治疗方法是将子宫切除。随着大众对微创的认知程度越来越高,绝大多数的患者要求不但要缓解痛经,同时要保留宫颈,在进行宫颈癌检查时为进行腹腔镜下次全子宫切除术给予了有力的保障。该术式已经在临床上推广使用,但对已实施手术的患者,该术式对其生活水平影响有待研究。为探讨实施腹腔镜下次全子宫切除术对患者生活水平的影响[1],现选取2015年1月~2018年1月我院收治的子宫腺肌病患者60例,采用腹腔镜次全子宫切除术,现报告如下。
1 资料与方法
1.1 一般资料:选取2015年1月~2018年1月我院收治的子宫腺肌病患者60例,随机分为观察组和对照组,各30例。对照组采用腹腔镜下全子宫切除术,年龄35~54岁,平均(40.15±3.75)岁。观察组采用腹腔镜次全子宫切除术,年龄36~54岁,平均(41.51±4.05)岁。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法:观察组行腹腔镜次全子宫切除术,将子宫两侧圆韧带、卵巢固有韧带、输卵管峡部切除,子宫峡部套扎1~2圈,旋切,取出子宫体,保留0.5~1 cm的残端并保存子宫血管等。对照组行腹腔镜全子宫切除术,将子宫两侧圆韧带、卵巢固有韧带、输卵管峡部切除,打开膀肌腹膜将其下移到举宫杯下方1 cm的位置,将子宫两侧的子宫动静脉、主韧带切除,于弯隆处将子宫切除,经阴道口将子宫取出,阴道断端缝合。
1.3 观察指标:①痛经缓解情况用VAS表示:0分为尚未感觉到痛经,10分为痛经无法承受,轻度、中度以及重度分别用1~3分、4~7分及8~10分表示。对患者进行手术前后的痛经评分。②更年期表现:询问患者术后是否有潮热、心悸、失眠等症状,每项计1分,分数的高低和更年期症状的明显程度呈正相关。
1.4 统计学方法:采用SPSS 20.0统计软件进行统计学分析,组间比较采用t检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者术前相关指标比较:两组年龄、子宫大小和痛经评分、痛经史比较,差异无统计学意义(P>0.05)。两组手术时间比较,差异有统计学意义(P<0.05)。见表1。
2.2 两组患者术后痛经评分、更年期症状、性生活比较:两组患者术后3~24个月痛经评分比较,差异无统计学意义(P>0.05)。两组更年期症状和性生活比较,差异有统计学意义(P<0.05)。见表2。
2.3 两组患者术前术后痛经缓解比较:观察组术前术后痛经缓解比较,差异有统计学意义(P<0.05,t=8.74)。对照组术前术后痛经缓解比较,差异有统计学意义(P<0.05,t=12.11)。注:mean为平均值;sd为标准差
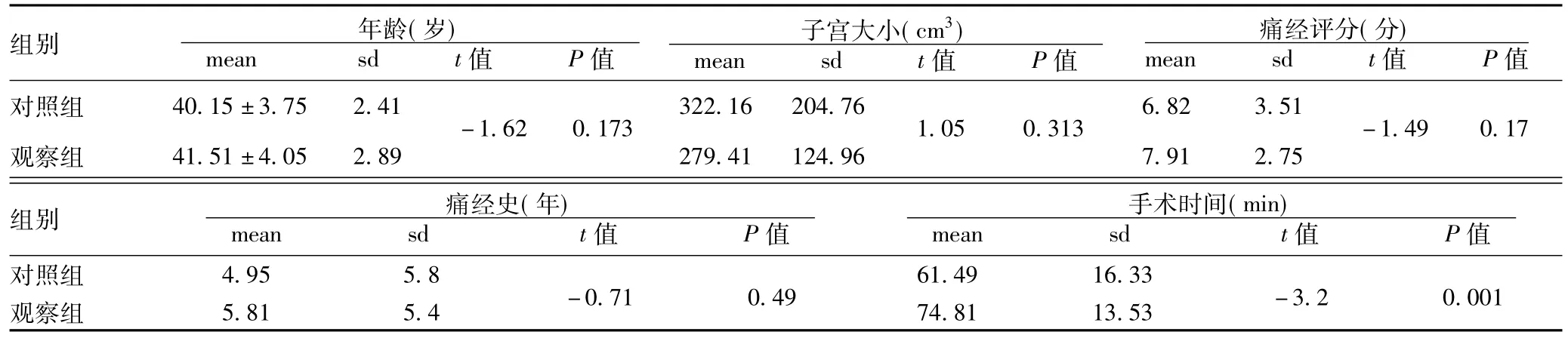
表1 两组患者术前相关指标比较

表2 两组患者术后3~24个月痛经评分更年期症状及性生活质量比较
2.4 两组患者术中、术后访问情况比较:观察组术中出血量11~31 ml,平均24.71 ml,平均术后6 h内拔出导尿管,可以正常进食和下床小范围内活动,术后24 h内机体恢复排气,术后3~24个月进行回访,有6例出现慢性腹痛,经治疗无复发。对照组术中出血量21~41 ml,平均29.52 ml,平均术后48 h内拔出导尿管,可以正常进食和下床小范围内活动,术后36 h内机体恢复排气,术后3~24个月进行回访,有7例出现慢性腹痛的症状,经治疗无复发。
3 讨论
用药物治疗子宫腺肌取得的效果并不显著,对于年轻患者而言,有生育能力需求,其他的患者在治疗该病时,通常实施子宫切除术。近几年,将组织器官保存下来已受到大部分妇科医生的支持,同时随着宫颈癌筛查工作的不断深入,使得宫颈残端癌的发生率大幅度下降[2]。
对痛经进行评估时发现,在手术之后的随访过程中,行腹腔镜下全子宫切除术和行腹腔镜下次全子宫切除术患者痛经缓解情况比较,差异无统计学意义(P>0.05)。但对以上两种术式前后的痛经评分比较,差异均有统计学意义(P<0.05)[3]。究其原因或许是在进行腹腔镜下次全子宫切除术时,经双极电凝使子宫内膜(宫颈残端)的活性丧失,进而改变痛经病症,两组均无复发的现象发生[4]。
卵巢功能的丢失和更年期有着直接的关系,子宫动脉上行支为卵巢提供了至少一半的血液,血液中的氧浓度和血液的供给量决定了卵巢激素的量。研究发现,将进行过腹腔镜下全子宫切除术和腹腔镜下次全子宫切除术两种术式的患者术后比对发现,前者更年期延迟。
腹腔镜下次全子宫切除术操作方便,同时出现并发症的几率低,在治疗子宫腺肌病、减轻痛经方面,成效颇佳。但创面较大,会发生创面粘连,同时在保留宫颈术后,要长久的实施对宫颈癌的检查[5]。
