脑灰质异位症的临床表现及CT、MRI平扫、增强扫描的影像特征研究
2018-08-08河南省中医院河南中医药大学第二附属医院磁共振室河南郑州450002
河南省中医院(河南中医药大学第二附属医院)磁共振室(河南 郑州 450002)
任月勤 刘新爱 王同明刘新爱
脑灰质异位症系由胚胎期神经迁移障碍所致皮质先天性发育畸形类疾病,属常见神经元移行障碍性疾病[1],常与脑裂畸形、胼胝体发育不良等颅内畸形合并发病,是引起顽固性癫痫发作、精神智力发育障碍及神经系统功能障碍的关键原因[2]。脑灰质异位症临床相对少见,且缺乏典型症状,误诊、漏诊率较高[3]。基于此,为提高临床对脑灰质异位症认识水平,现对我院收治的56例脑灰质异位症患者的临床资料及影像学资料进行了回顾性分析,报道如下。
1 资料与方法
1.1 一般资料 收集2013年6月~2016年7月我院收治的56例脑灰质异位症患者的临床资料。其中男36例,女20例;年龄5月龄~28岁,平均(14.5±5.6)岁;病程1~20年,平均(10.8±5.4)年;首发症状为癫痫36例,抽搐症5例,肢体活动障碍7例,语言障碍3例,头晕头痛2例,无症状3例。
1.2 方法 所有患者入院后完成CT、MRI平扫及增强扫描。采用美国GE公司Prospeed Ⅱ型螺旋CT扫描仪,自颅底扫描至颅顶,轴位成像,层厚5mm,层间距5mm,其中18例平扫后进行增强扫描,对比剂采用伊索显(350mg/ml),剂量80ml,速率2ml/s,矩阵512×512,层厚0.5mm,螺距1.0,管电流200~350mA,电压120kV,重建层厚1.6mm;MRI扫描采用美国GE公司Singa 1.5T核磁共振扫描仪,标准头部线圈,层厚5mm,层间距0.5mm,行轴位扫描,其中14例平扫后经肘静脉注射钆喷酸葡胺造影剂(0.5mmol/L)进行增强扫描,剂量0.1ml/kg,速率3ml/s,注药20s进行轴位、冠状位、矢状位扫描,所有图像均传输至工作站。
1.3 图像分析 选2名高资历影像科医师对获取图像进行回顾性阅片,观察脑灰质异位症CT、MRI特点,双人意见不一时协商取相同意见。
1.4 统计学分析 采用SPSS19.0统计学软件处理数据,计量资料t检验,计数资料χ2检验,检验水准α=0.05。
2 结 果
2.1 脑灰质异位症临床特点 性别:本组脑灰质异位症男性(64.29%)多于女性(35.71%);年龄:其中18岁以下青少年49例(87.50%),2岁以下16例(28.57%),3~15岁16例(28.57%),15~18岁17例(30.36%),18岁以上7例(12.50%);症状:以癫痫发作就诊36例(64.29%),抽搐症就诊5例(8.93%),肢体活动障碍就诊7例(12.50%),语言障碍就诊3例(5.36%),头晕头痛就诊2例(3.57%)(其中伴呕吐1例),无症状体检时发现3例(5.36%);2例(3.57%)有难产史;家族史:所有病例均无家族史;病变类型:病变均为单发,其中脑灰质异位伴脑裂畸形20例(35.71%),伴胼胝体发育畸形9例(16.07%),伴平滑脑5例(8.93%);伴脑白质髓鞘化不良1例(1.79%);脑灰质结节位于室管膜下23例(41.07%),非室管膜下31例(55.36%),其中位于半卵圆中心7例(12.50%),顶叶11例(19.64%),颞叶9例(16.07%),枕叶4例(7.14%);混合型2例(3.57%);直径及形态:病灶直径1.2~5.0cm,其中呈圆形9例(16.07%),珊瑚状12例(21.43%),宝塔状11例(19.64%),带状18例(32.14%),不规则状6例(10.71%)。
2.2 脑灰质异位症CT特点CT平扫脑灰质异位症患者异位灰质呈相对高密度,与脑皮质密度相同,增强扫描无强化特点,未见水肿及明显占位效应,仅部分巨大脑灰质异位灰质病例见占位效应;室管膜下23例,其中结节型16例(图1),6例灰质呈团块突入侧脑室,8例沿侧脑室呈串珠状分布(图2),侧脑室壁见明显锯齿样改变,见对侧脑室扩张,8例病灶沿脑室壁呈条带及结节状分布,1例异位灰质呈弥漫性分布,位于脑室室鼓膜下,厚度均匀,边缘整齐;非室管膜下型31例,均位于单侧,位于半卵圆中心7例,额顶叶11例,颞顶叶9例,顶枕叶4例,其中结节型28例,最大灰质团块面积65mm×55mm,存在明显占位效应;其中混合型2例,CT见桥带状灰质向侧脑室延伸,同侧脑室壁间多发小结节突入脑室(图3)。
2.3 脑灰质异位症MRI特点异位灰质MRI T1WI、T2WI序列均呈等皮质信号,与正常大脑皮质信号一致,见结节状、团块状、带状或板状信号影,周围未见水肿,基本上无占位效应,增强扫描未见强化;异位于室管膜灰质呈光滑卵圆形结节状及团状信号影(图4),部分凸向侧脑室引起侧脑室受压变形,皮质下局灶型见结节状异位灰质(图5),带状灰质呈弥散分布,软脑膜至室管膜可见皮质-白质-异位灰质带-白质等结构分层;其中混合型2例(图6),兼有室管膜下型与皮质下局灶结节型特点;MRI扫描T1轴位见侧枕叶异位灰质等信号影,T2轴位、FLAIR轴位均见略高信号影,MRI增强扫描轴位间等信号,冠状位、矢状位扫描均为见明显强化。
3 讨 论
目前尚未完全明确脑灰质异位症详细的发病机制,多认为放射状胶质纤维完整性、趋化因子、细胞外基质粘附因子、神经生长因子及神经递质均参与脑灰质异位症病理过程[4-5]。妊娠7周,原始脑室内细胞生成生殖基质,沿放射状胶质纤维自脑室表面向脑表面迁移,促进脑皮质形成,在此过程中放射状胶质纤维完整性是实现神经元移行的基础条件[6]。而促进神经元细胞向远侧移行的趋化因子则为神经元细胞移行的驱动因素[7]。妊娠12周后,感染、辐射、中毒及相关遗传因素均可破坏放射状胶质纤维细胞完整性,降低趋化因子水平,引起神经元纤维移行受阻,导致脑灰质异位[8-9]。一般根据患者神经元移行受阻位置的差异可将脑灰质异位症分为室管膜下型、非室管膜下型与混合型三种,同时根据病灶形态特征可分为结节型、桥带型及弥漫型,其中结节型较为常见。本研究中,不同类型脑灰质异位患者中结节型所占比例最高,与袁飞等[10]统计结果相符。
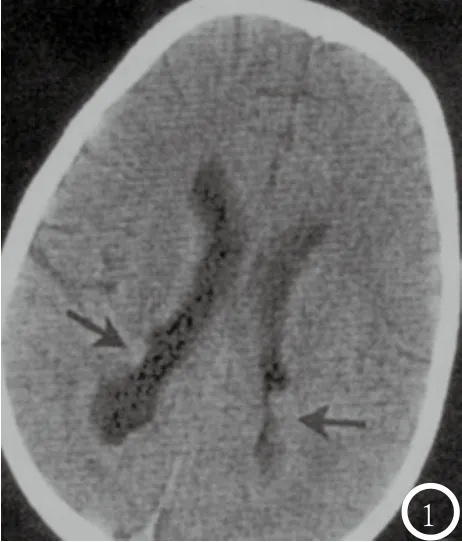
图1 室管膜结节型,CT轴位见双侧脑室枕叶壁异位灰质结节,伴胼胝体发育不全;

图2 侧脑室管膜下串珠状结节,密度与脑皮质一致;

图3 混合型,桥带型与结节型混合,脑皮质达左侧脑室后角,部分突入侧脑室,局部受压明显。

图4 室管膜下型灰质异位,T1WI室管膜光滑结节状灰质信号,部分突入脑室,引起脑室受压变形;
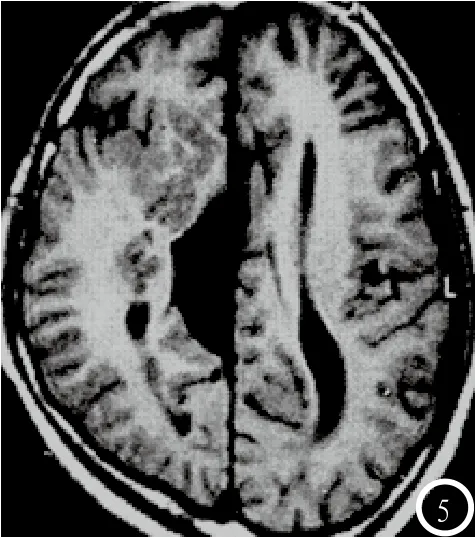
图5 皮质下局灶型灰质异位,见结节状灰质,向侧脑室方向突入脑白质区;
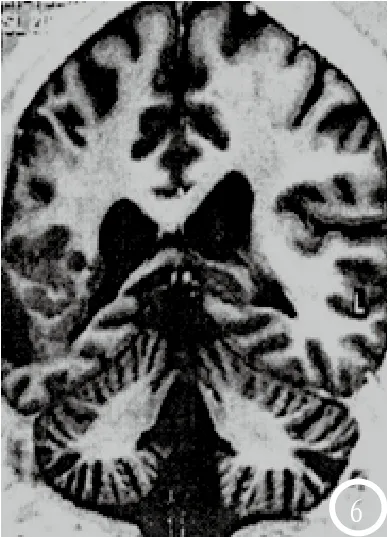
图6 混合型灰质异位,T1WI见室管膜、皮质下结节状异位灰质。
本研究发现,结节型脑灰质异位灶影像学特点以脑白质、侧脑室室管膜下条带状、团块状灰质灶为主,患者附近脑白质结构基本正常,周围无水肿,且边界清晰,较少见占位效应,仅部分病灶较大者可见一定程度的占位效应。随脑灰质的增多,脑白质逐渐减少,导致病变侧脑室扩大,引起脑裂加重。而弥漫型则呈现为包裹双侧侧脑室的灰质带,厚度均匀,伴脑室壁受压,影像学见脑室边缘呈锯齿样改变,脑皮质厚度降低。桥带型患者则伴神经元异性全程受阻表现,见形态不同灰质带经室管膜下区白质达表层灰质区。CT平扫见脑灰质异位病灶与正常脑灰质密度相同,增强扫描无强化特点。MRI检查脑灰质异位灶信号强度在T1、T2加权像信号均与正常脑灰质信号一致,增强扫描无强化,但其组织分辨率高,对灰白质分界相对敏感,且对软组织结构显示能力优于CT,异位灰质显示更加清晰,尤其对部分微小异位灶显示优势更为明显。
但需重视脑灰质异位症与转移瘤、结节性硬化及沿室管膜生长的颅内肿瘤进行鉴别。一般转移瘤密度、信号与正常脑皮质不同,常伴水肿及明显占位效应[11];而结节性硬化常可见沿侧脑室壁分布钙化灶,病灶中心见低信号影,附近组织呈环状信号影,且增强扫描伴明显强化特点;颅内肿瘤MRI扫描则呈长T1、长T2信号改变,伴水肿及占位效应,增强扫描见明显结节状及环状强化征[12-13]。
综上,脑灰质异位症以室管膜下型多见,形态多为结节型,CT及MRI对灰质异位灶均可较好显示,但MRI软组织分辨率高,可清晰辨认脑灰质及脑白质,对移行异位病变显示佳,临床诊断优势更高。
