盆底康复训练联合心理护理干预预防产后尿失禁的94例分析
2018-08-06谢淑玲张吉红罗运红
谢淑玲 张吉红 罗运红
(东莞市东坑医院 东莞 523451)
女性盆底组织将维持盆腔脏器正常解剖结构、生理功能,一旦盆底组织受损将出现相应器官功能、结构变化。研究表明,妊娠、分娩均属于女性特殊生理时期,在此过程中将具有较高的盆底支持结构受损几率,产后尿失禁发生率随之增加,严重影响产妇生活质量、生命安全。本文将选取2016年2月~2017年4月前来我院实施自然分娩的94例产妇作为本次研究对象,探讨盆底康复训练联合心理护理干预对产后尿失禁的预防效果,为临床提高产妇产后生活质量、身心健康提供可靠依据,现总结如下。
1 资料与方法
1.1一般资料
94例自然分娩产妇均为单活胎、足月、初产,年龄22~36岁,平均(28.94±0.67)岁;分娩时孕周38~42周,平均(40.16±0.24)周;新生儿体质量2700~3800g,平均(3225.56±289.71)g。经单双数字法(入院就诊顺序)将本次入选的94例产妇随机均分为研究组(n=47)、对照组(n=47),上述相关数据研究组、对照组对比P>0.05(具可比性)。
1.2方法
1.2.1研究方法
两组产妇均成功自然分娩单活胎后提供体征监测、预防并发症、遵医嘱配合检查等常规护理服务。对照组在常规护理基础上加用盆底康复训练,研究组在常规护理基础上加用盆底康复训练、心理护理干预。记录两组产妇产后尿失禁发生率、盆底肌力、负面情绪(焦虑、抑郁)变化情况,将所得数据输入统计学软件并给予相应分析后得出结论。
1.2.2盆底康复训练
(1)阴道内放置阴道椎体,之后指导产妇将阴道收缩并夹持椎体,初始应选择重量较轻的椎体,之后可根据产妇训练效果、耐受情况逐渐增加椎体重量及保留时间,每周训练2次、每次持续训练20~30min,连续训练8周;(2)指导产妇于清醒状态下任何时间均可实施尽力收紧会阴及尿道、提肛等训练,如站立、坐位、仰卧等,每次5~10s、放松10s后可再次训练,连续训练15~30min;(3)利用UROSTYM生物反馈治疗仪(加拿大Laborie医疗技术公司)于阴道内模拟声音、视觉信号从而对产妇盆底肌肉活动状态给予准确反馈,有利于产妇及时掌握自身盆底肌状态并判断本阶段锻炼效果,每周2次、每次20min、连续使用8周。
1.2.3心理护理干预
(1)通过与产妇及其家属沟通交流掌握其实际心理状态,根据相关资料并结合以往工作经验提供针对性的心理护理干预措施;(2)及时指导产妇与新生儿接触培养母子感情,可将称呼改为“母亲”、“妈妈”等,利于产妇尽快转变社会身份;(3)例举以往典型病例,通过具体实例告知遵医嘱接受盆底康复训练对今后生活质量及身体健康的积极意义,以及未遵医嘱配合康复训练可能造成的严重后果;(4)提供安静舒适的病房环境,室内可适当布置绿色植物且墙面、床铺以暖色调为主,使产妇感受家庭温馨;(5)可根据产妇需求提供音乐、书籍、电视等物品,分散其注意力缓解生理、心理不适感;(6)实施盆底康复训练过程中需主动询问产妇感受,根据其主诉及时调整训练方案,可耐心倾听产妇对盆底康复训练的意见及建议,及时采纳其合理建议,有利于提高产妇主观能动性,由被动接受转变为主动参与;(7)指导产妇家属提供必要的生活、心理及社会支持,提供符合产妇日常饮食习惯的健康食物。
1.2.4效果评价
(1)根据产妇盆底肌肉收缩持续时间结合GRRUG法评价其产后盆底肌力,其中盆底肌肉收缩无法持续(即维持0s)为0级、1s为I级、2s为II级、3s为III级、4s为IV级、5s为V级,6s及以上提示该测试者具有正常盆底肌力;(2)焦虑:利用SAS量表(即焦虑自评量表,Self-Rating Anxiety Scale)评价产妇护理前、后心理焦虑程度,该量表以50分作为分界值,其中50分以上则分数与焦虑程度呈正相关(50分以下无焦虑);(3)抑郁:经SDS量表(即抑郁自评量表,Self-Rating Depression Scale)评价产妇护理前、后心理抑郁程度,该量表以53分作为分界值,53分以下无抑郁、53分及以上则分数越高抑郁程度越重。
1.3统计学方法
2 结果
2.1产后尿失禁发生情况经相应护理后,研究组产妇产后尿失禁发生率(2.13%)显著低于对照组(23.40%),数据对比P<0.05,见表1。
表1 两组产妇产后尿失禁发生情况对比[n(%)]

组别例数(n)发生尿失禁研究组471(2.13)*对照组4711(23.40)
注:*对照组与之对比,P<0.05。
2.2盆底肌力两组产妇分娩前均具有正常的盆底肌力(对比结果P>0.05);分娩后接受不同护理服务,研究组盆底肌力正常率(91.49%)显著高于对照组(72.34%),数据对比P<0.05,见表2。
表2 两组产妇产后盆底肌力对比[n(%)]

组别0级I级II级III级IV级V级正常研究组(n=47)0(0.00)0(0.00)0(0.00)0(0.00)1(2.13)3(6.38)43(91.49)*对照组(n=47)0(0.00)0(0.00)1(2.13)1(2.13)3(6.38)8(17.02)34(72.34)
注:*对照组与之对比,P<0.05。
2.3负面情绪护理前两组产妇SDS、SAS量表评分对比结果P>0.05(无显著差异);经相应护理后研究组产妇SDS、SAS量表评分均较之前显著降低(与护理前对比P<0.05),对照组SDS、SAS量表评分与护理前对比并无显著变化(数据对比P>0.05),研究组、对照组护理后SDS、SAS量表评分对比P<0.05,见表3。
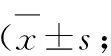

组别SDSSAS护理前护理后护理前护理后研究组(n=47)75.80±9.2442.29±6.36*#71.23±8.8540.26±6.37*#对照组(n=47)74.69±10.3770.07±7.9972.94±9.0767.53±7.82
注:*对照组与之对比,P<0.05;#护理前与之对比,P<0.05。
3 讨论
尿失禁(urinary incontinence,UI)是威胁女性健康的常见疾病,其发生、发展常与分娩、妊娠等行为密切相关,发病后以盆底损伤、泌尿生殖器官脱垂、阴部神经受损、神经萎缩等为主要病理改变[1]。近年来,由于我国二胎政策开放,加之临床大力推广自然分娩而减少剖宫产率,产后尿失禁发生率也呈显著增加趋势,因此,如何采取有效措施预防产妇发生产后尿失禁已成为广大临床医生、护士共同关注的热点问题。
研究表明[2],持续性的盆底肌功能训练已成为目前临床公认的预防产后尿失禁的主要措施,此法具有操作简单、使用方便、无痛安全、效果显著等特点,通过长期规律性训练达到提高盆底肌力、预防尿失禁的目的。但有研究显示[3],由于产妇间存在一定个体差异,部分产妇由于产后无法尽快接受母亲身份、过度担心新生儿健康、分娩所致生理不适等因素,将出现焦虑、抑郁等相应负面情绪,因此不利于其积极配合产后盆底康复训练,产后尿失禁发生率随之上升。有学者针对产妇上述心理特点提出,若在产后实施盆底康复训练基础上,根据其实际负面情绪发生原因提供针对性的心理护理干预措施,对改善产妇负面情绪、提高其接受盆底康复训练积极性及依从性均具有积极意义,有利于降低产后尿失禁发生率及保障产妇生活质量。本文研究可知,对照组产妇产后仅提供盆底康复训练后,该组产妇产后尿失禁发生率高达23.40%,盆底肌力正常率仅为72.34%;研究组产妇产后在实施盆底康复训练基础上加用针对性心理护理干预措施后,该组产妇产后尿失禁发生率仅为2.13%,具有高达91.49%盆底肌力正常率,且研究组心理焦虑(SAS量表)、抑郁(SDS量表)改善效果优于对照组,此结论与兰春莲[4]研究结果相符。
综上,应用盆底康复训练联合心理护理干预可显著降低产妇产后尿失禁发生率,对保障其生活质量、身心健康均具有积极意义,值得今后推广。
