经阴道超声在剖宫产术后子宫瘢痕妊娠中的诊断价值
2018-07-31熊明涛孙立群牛建梅王亚梅
熊明涛,孙立群,牛建梅,王亚梅,王 慧,陈 炯,吴 丹
上海交通大学医学院附属国际和平妇幼保健院超声诊断科,上海 200030
剖宫产术后子宫瘢痕妊娠(cesarean scar pregnancy,CSP)是指胚胎着床于剖宫产术后子宫前壁切口瘢痕处的妊娠,是剖宫产术后较为严重的并发症,属于异位妊娠的罕见类型[1-3]。近年来,伴随二胎政策的开放,CSP的发生率呈上升趋势。如果妊娠早期对CSP诊断不明确,不恰当的人工流产术和药物流产可能发生子宫大出血,甚至休克等严重并发症。如果CSP继续妊娠至中晚期,发生子宫自发破裂、胎盘植入及凶险性前置胎盘的风险显著增加[4-5]。CSP的早期正确诊断及恰当的临床处理有利于减少并发症,对患者的远期预后起着重要的作用。本研究对268例子宫切口CSP患者的声像图特征及临床资料进行回顾性分析,旨在探讨剖宫产CSP的超声声像图特点以及早期诊断价值,为临床诊疗提供重要依据。
1 资料和方法
1.1 研究对象
选取2015年6月—2017年5月上海交通大学医学院附属国际和平妇幼保健院住院收治的268例剖宫产子宫CSP患者,年龄24~44岁,平均(33.4±4.7)岁。均有停经史,停经时间33~163 d,平均(55.7±18.5)d。本次妊娠与前次剖宫产间隔时间为1~22年,平均(7.0±4.9)年,其中有2次子宫下段剖宫产史者54例(20.15%),3次子宫下段剖宫产史者2例(0.75%)。患2次CSP者10例(3.73%),3次CSP者1例(0.37%)。11例多次CSP者均有1次子宫下段剖宫产史。临床检查所有CSP患者尿人绒毛膜促性腺激素(human chorionic gonadotrophin,HCG)均阳性,出现不规则阴道出血190例(71%),下腹部疼痛46例(17%)。268例患者中有43例在外院或本院行人工流产术和药物流产,因术后阴道出血时间长、出血多或大出血再次就诊。
1.2 仪器与方法
采用PHLIPIS iU22、PHLIPIS HD11、GE E8及GE V730等彩色多普勒超声诊断仪,阴道探头频率为5~9 MHz。嘱患者排空小便后,取膀胱截石位,行经阴道超声扫查。常规扫查子宫及双附件,重点观察着床部位及其与子宫前壁峡部剖宫产瘢痕、宫腔、宫颈的关系,以及子宫前壁下段肌层回声,并测量子宫前壁下段切口处肌层厚度(妊娠物距离子宫前壁下段剖宫产切口处浆膜层的最小距离),在彩色多普勒模式下观察子宫前壁下段切口处肌层内及妊娠物的血流灌注特征。
2 结 果
268例患者中,经超声诊断为CSP 250例,误诊18例(分别为低位妊娠9例、稽留流产6例、难免流产2例、滋养细胞疾病1例)均经临床及病理明确诊断。超声诊断准确率为93.3%,误诊率为6.7%。超声检查诊断为孕囊型212例(79.1%),混合回声型56例(20.9%)。其中2例CSP继续妊娠至足月剖宫产,1例为前置胎盘合并胎盘粘连,产后出血600 mL;1例为凶险性前置胎盘合并胎盘植入,产后出血800 mL。患者均预后良好。
2.1 单纯孕囊型声像图特征
212例患者超声声像图呈单纯孕囊型。表现为子宫正常孕周大小,宫颈管内未见孕囊,宫颈内口闭合;在宫内口上方,紧贴子宫前壁峡部或前壁峡部瘢痕内见孕囊,孕囊大小为(6 mm×4 mm×4 mm)~(65 mm×56 mm×34 mm)。其中62例可见胚芽及原始心管搏动。CDFI显示孕囊周围及子宫前壁峡部肌层可见血流信号,阻力指数(resistant index,RI)<0.52。
参考2016年中华医学会提出的CSP诊治专家共识[6],孕囊距子宫前壁峡部浆膜层≤3 mm的CSP手术前需预处理行子宫动脉栓塞术。遵循有利于临床实际操作的原则,将单纯孕囊型分为2种亚型:Ⅰ型(孕囊距子宫前壁峡部浆膜层>3 mm)113例,孕囊与子宫前壁峡部瘢痕关系密切,孕囊完全位于宫腔下段内83例(图1A),孕囊部分位于宫腔下段部分延伸入切口内30例;孕囊与膀胱之间肌层厚度为3.8~9.6 mm,平均厚度为(5.6±1.8)mm;CDFI显示子宫前壁峡部瘢痕处肌层内有点状及条状血流信号,PW呈低阻血流信号,RI为0.28~0.52。Ⅱ型(孕囊距子宫前壁峡部浆膜层≤3 mm)99例,孕囊嵌入子宫前壁峡部切口内(图1B),部分孕囊突向膀胱(9例)(图1C),与膀胱之间的肌层菲薄或未见明显肌层,仅剩浆膜层回声;孕囊与膀胱之间肌层厚度为0~3 mm,平均厚度为(2.6±0.8)mm;CDFI显示子宫前壁峡部及孕囊周围有较丰富血流信号,PW呈低阻血流信号,RI为0.23~0.50。
2.2 混合回声型声像图特征
56例患者超声声像图呈混合回声型,多见于在诊断不明确情况下行人工流产术和药物流产后仍伴有阴道出血的患者。超声表现为宫腔下段至前壁峡部肌层内见混合回声,部分突向浆膜层,与肌层分界不清,混合回声包块大小为(17 mm×12 mm×12 mm)~(81 mm×70 mm×63 mm);与膀胱之间的子宫肌层厚度为0~5.6 mm,平均为(1.5±1.8)mm;CDFI显示混合回声内见彩色血流信号,局部可见血窦形成,PW呈低阻血流信号,RI为0.22~0.51(图2)。

图1 单纯孕囊型声像图特征A:孕囊完全位于宫腔下段内;B:孕囊嵌入子宫前壁峡部切口内;C:部分孕囊突向膀胱
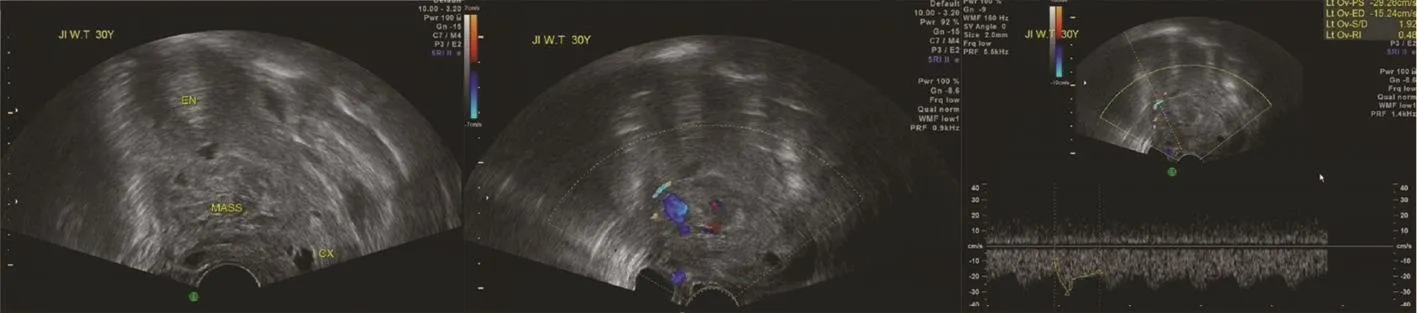
图2 混合回声型声像图特征
3 讨 论
CSP的病因至今尚无定论,综合多数学者意见,认为与下列因素有关[7-11]:剖宫产术后子宫前壁峡部纤维组织增生,缝隙形成;子宫内膜损伤,内膜局部容受性的改变有利于胚胎着床;瘢痕处血管增生,肌层菲薄。有剖宫产史的妇女,再次妊娠时受精卵着床于剖宫产瘢痕处的裂隙内;在发生底蜕膜缺损处,绒毛直接侵入此处的子宫肌层及血管,不断生长,导致绒毛与子宫肌层粘连、植入,甚至穿透子宫壁而发生子宫破裂出血。因此,CSP若不进行及时正确的处理,很可能导致孕妇子宫破裂及大出血,严重者可危及孕妇生命。
通过对本组病例的分析,发现典型CSP超声声像图具有以下特点:① 宫腔上段及宫颈管内未见孕囊。② 子宫前壁峡部肌层变薄,甚至未见肌层回声;下段内膜形态失常,可向切口内处延伸。③ 妊娠物呈孕囊回声或混合包块回声,位于宫内口上方并附着于子宫前壁峡部或位于前壁峡部切口内,甚至突向膀胱。④ 子宫前壁峡部肌层血流信号丰富,妊娠物周围血流信号丰富且主要来自子宫前壁峡部肌层,根据绒毛侵入、种植肌层程度不同而表现出不同程度的血流信号,血流频谱呈低阻血流信号。
CSP虽有比较明显的声像图特征,但仍应注意与低位妊娠、宫颈妊娠、难免流产及滋养细胞肿瘤等相鉴别[9-10]。低位妊娠分为2种类型:① 孕囊着床于前壁下段邻近剖宫产瘢痕处;② 孕囊着床于后壁下段。在二维超声图像上,低位妊娠声像图与大部分Ⅰ型孕囊型CSP相似,很容易混淆。但彩色多普勒血流显像显示,低位妊娠时子宫前壁峡部肌层内未见滋养层血流信号。宫颈妊娠是指胚胎着床在宫颈管内,宫颈增大;声像图上表现为宫颈内口关闭,宫腔内未见孕囊,宫颈管内见孕囊,孕囊与峡部切口有一定距离,子宫前壁峡部肌层厚度无明显改变;CDFI显示滋养血流来自宫颈肌层[12]。难免流产时孕囊形态欠规则,张力不佳,位置低下,宫颈内口多呈松弛状态;子宫前壁峡部肌层厚度无明显改变;CDFI显示前壁峡部肌层无滋养层血流信号。本研究中,超声检查误诊18例,17例为低位妊娠、稽留流产或难免流产误诊为CSP,均为孕囊位于宫腔下段,检查时均未仔细观察子宫下段切口处肌层血流情况。混合回声型CSP与滋养细胞肿瘤更难鉴别。滋养细胞肿瘤多发生于产后及葡萄胎清宫术后,子宫异常增大,常伴有卵巢黄素囊肿,血清HCG异常增高;超声表现主要为宫腔内混合回声,多呈蜂窝状囊性结构,CDFI显示病灶内部有极为丰富的低阻血流信号[13]。本研究中有1例CSP误诊为滋养细胞肿瘤,主要因为混合回声包块较大,充满整个宫腔,回声类似滋养细胞肿瘤,从而忽视观察子宫前壁峡部肌层回声且未行CDFI检查,误当葡萄胎行清宫术,导致术中子宫大量出血。
由于CSP临床表现缺乏特异性,对有剖宫产史者的再次妊娠,应在常规超声检查时重点观察子宫前壁峡部肌层回声及彩色血流情况,显示妊娠物与切口部位及其与宫颈、宫腔的关系,以及子宫前壁下段切口周围的血流灌注情况,并测量妊娠物大小及与浆膜层的距离。
综上所述,经阴道彩色多普勒超声检查是CSP简便、准确、快捷及有效的诊断方法。
