非心源性缺血性卒中近期再发危险因素分析
2018-07-30杜庆霞王宇丁宁张蕴王勇
杜庆霞,王宇,丁宁,张蕴,王勇
作者单位 100073 北京首都医科大学附属北京同仁医院急诊科
缺血性卒中具有发病率、死亡率、致残率高、易再发的特点,临床上部分患者虽经积极的二级预防,仍再次发生急性缺血性卒中事件。据报道,缺血性卒中的1年再发率为4%~14%,再发后的病死率、致残率均高于首次发病,而且再发次数越多,致残率越高[1-2]。早期识别缺血性卒中再发的高危患者,控制缺血性卒中再发的危险因素,是卒中防治中的重要环节。为此,本项研究通过对首发非心源性缺血性卒中的患者进行为期1年的随访,探讨影响非心源性缺血性卒中再发的因素,为其预防策略提供参考依据。
1 对象与方法
1.1 研究对象 采用回顾性队列研究,纳入首都医科大学附属北京同仁医院2014年1月-2016年4月因急性非心源性首发缺血性卒中住院的患者,缺血性卒中参照全国第四届脑血管病会议修订的诊断标准[3]。根据卒中1年内是否再发缺血性卒中分为再发组和对照组。比较两组人口学资料、高血压病史、糖尿病史、冠状动脉粥样硬化性心脏病、慢性阻塞性肺疾病、阻塞性睡眠呼吸暂停低通气综合征、糖化血红蛋白、C反应蛋白、同型半胱氨酸有无差异。
纳入标准:①年龄50~80岁;②首次缺血性卒中,并经磁共振成像(magnetic resonance imaging,MRI)或计算机断层扫描(computed tomography,CT)证实;③非心源性卒中(排除心房颤动、瓣膜性心脏病、心脏瓣膜置换术后等);④二级预防药物(降压药物、降糖药物、抗血小板药物及他汀类药物等二级预防药物)依从性好(平均每周规律服药时间>5 d定义为依从性良好)。
排除标准:①短暂性脑缺血发作、出血性卒中以及心源性脑栓塞患者;②既往有卒中病史;③伴恶性肿瘤、血液病、自身免疫性疾病以及严重的心脏、肝脏、肺及肾脏系统疾病。④二级预防依从性差的患者,无论何种原因导致用药不规则(平均每周停药时间≥2 d)或停药,均定义为依从性差;⑤卒中发病30 d内病情进行性恶化或死亡的患者。
再发缺血性卒中诊断标准:①在原神经系统缺损症状和体征好转或消失的基础上,再次出现新的神经系统缺损症状和体征;②随访中因卒中再发导致患者死亡;③CT或MRI检查发现新的病灶;④排除以下情况:原有缺血性卒中在发生21 d内检查发现有同一病灶部位的缺血性卒中,进展性卒中或入院21 d内病情进行性恶化的患者[4]。
1.2 数据收集和随访方法 建立临床信息登记表,收集入组患者的基线资料,包括性别、年龄、糖尿病、高血压病、冠状动脉粥样硬化性心脏病、慢性阻塞性肺疾病、阻塞性睡眠呼吸暂停低通气综合征等基础疾病、吸烟史等。采集住院期间的空腹糖化血红蛋白、C反应蛋白、同型半胱氨酸水平以及出院时的Barthel指数[5]。以患者首发缺血性卒中发病时间为起点,对入选患者随访至1年。
1.3 统计学方法 采用SPSS 12.0统计软件。计量资料符合正态分布,以表示,组间比较采用单因素方差分析;计数资料用率表示,组间比较采用χ2检验。对单因素分析有统计学意义的变量采用逐步Logistic回归分析处理,P<0.05为差异有统计学意义。
2 结果
共纳入258例缺血性卒中患者,其中男172例,女86例,年龄40~80岁,平均(69.6±10.2)岁。经随访1年,其中再发组27例,1人因再发缺血卒中死亡;对照组231例,死亡2例,1例因肺炎死亡,1例因冠状动脉粥样硬化性心脏病死亡。
2.1 单因素分析结果 再发组年龄、高血压、糖尿病、冠状动脉粥样硬化性心脏病、慢性阻塞性肺疾病、阻塞性睡眠呼吸暂停低通气综合征、出院Barthel指数、糖化血红蛋白水平、C反应蛋白、同型半胱氨酸较对照组显著升高。两组在性别、吸烟史、三酰甘油、胆固醇等方面差异无统计学意义(表1)。
2.2 多因素分析结果 多因素分析显示年龄、高血压病史、糖尿病史、冠状动脉粥样硬化性心脏病、慢性阻塞性肺病、阻塞性睡眠呼吸暂停低通气综合征、糖化血红蛋白、C反应蛋白、同型半胱氨酸、出院时的Barthel指数等与1年缺血性卒中再发相关(表2)。
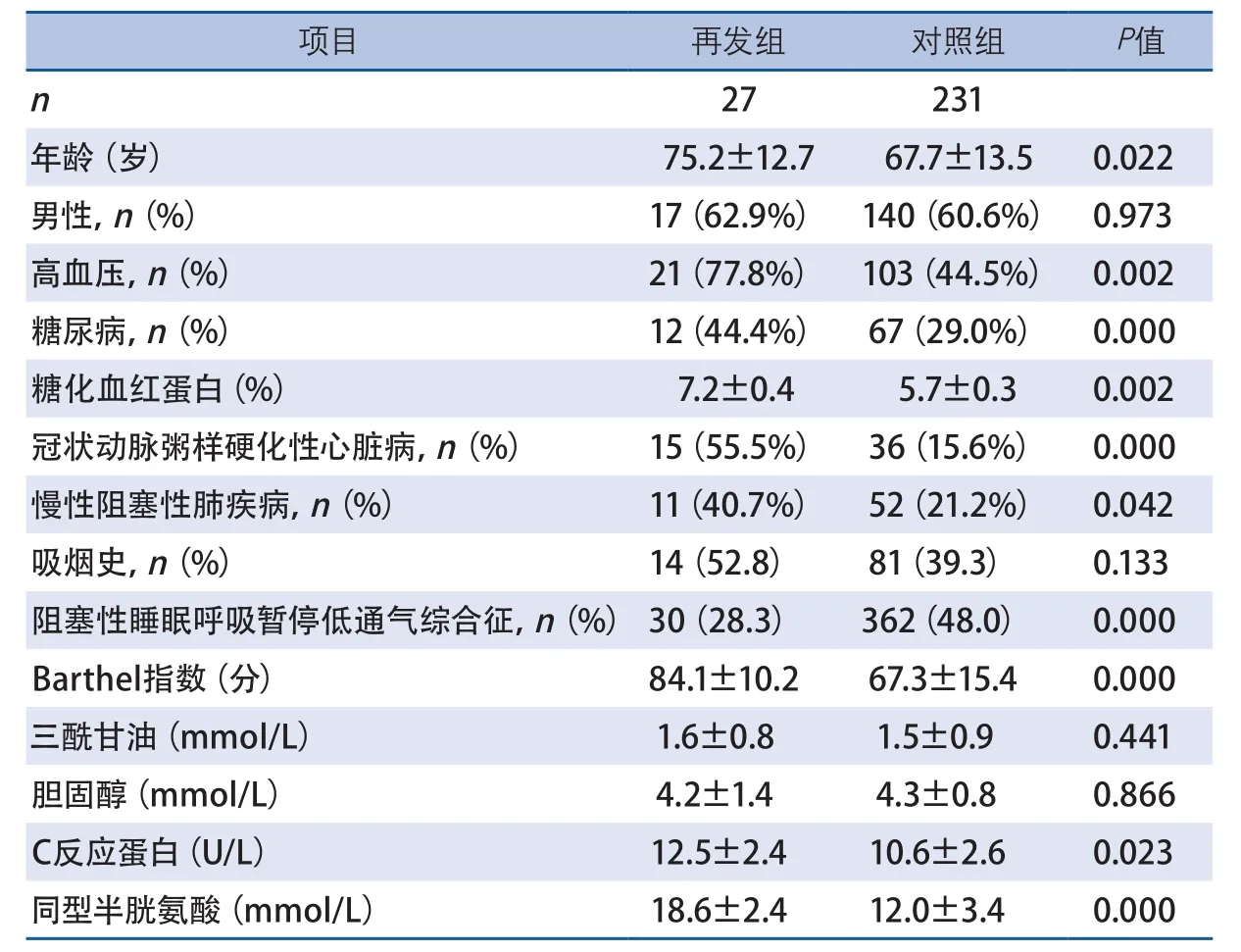
表1 再发组和对照组单因素分析结果
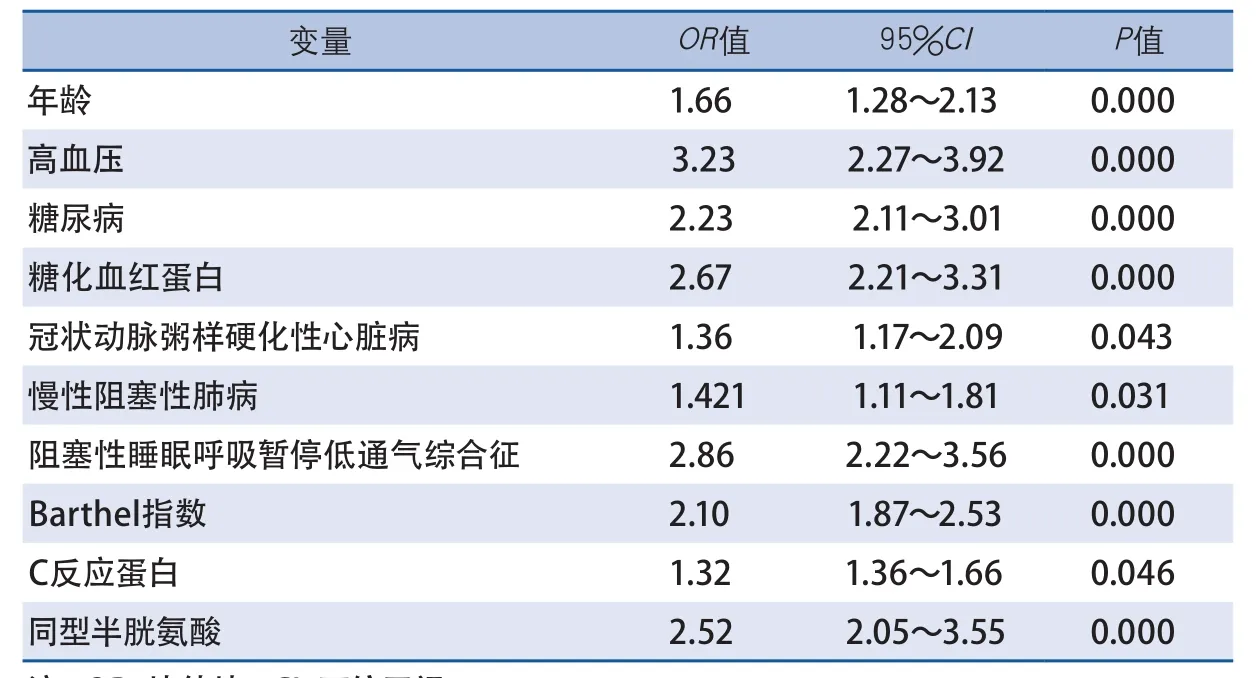
表2 缺血性卒中患者1年再发多因素Logistic回归模型分析
3 讨论
缺血性卒中是由多种危险因素共同作用引发的急性致残性脑血管疾病,有较高的再发率,尤其是一年内复发率较高,因此,防止首发一年内的复发是预防的关键。有关缺血性卒中的再发情况,据报道西班牙裔缺血性卒中1年再发率为14.9%,第二年再发率为9.6%[6]。据报道亚洲人群缺血性卒中一年内再发率在2.2%~25.4%[7]。本组研究纳入患者1年的再发率为10.5%,与本组纳入的患者均为二级预防依从性良好,且除外与心源性卒中及年龄>80岁的患者有关。
高血压、糖尿病、高糖化血红蛋白等是引起缺血性卒中的公认的危险因素,同时也是引起缺血性卒中再发的危险因素[8]。另外,本研究显示高C反应蛋白及高同型半胱氨酸也是缺血性卒中再发高危因素,与既往研究一致[9-10]。因此,积极控制血糖、血压以及血管慢性炎症反应、干预高同型半胱氨酸血症等综合治疗,对预防缺血性卒中发生和复发均具有重要的临床意义。
本研究还发现阻塞性睡眠呼吸暂停综合征、慢性阻塞性肺疾病是非心源性缺血性卒中1年再发的独立危险因素。有研究报道缺血性卒中与慢性阻塞性肺疾病相关,慢性阻塞性肺疾病急性加重期以及慢性炎症状态均能增加缺血性卒中风险,并且其发生风险随着通气受限的严重程度而增加,其原因可能与慢性阻塞性肺疾病的慢性低氧、慢性炎症及高凝状态有关[11-12]。R Dziewas[13]及周正宏等[14]研究的结果表明阻塞性睡眠呼吸暂停是缺血性卒中复发的独立危险因素,与本研究结论一致。目前认为,阻塞性睡眠呼吸暂停引起缺血性卒中复发的机制主要是夜间间断缺氧/复氧过程导致血管内皮功能受损、炎症反应、氧化应激、血液流变学改变、脑血容量下降、高血压、脑动脉粥样硬化等一系列病理变化,积极纠正低氧状态也是预防缺血性卒中复发的关键之一[15]。此外,日常生活能力的下降是缺血性卒中再发的独立危险因素。对急性卒中患者积极康复锻炼,恢复生活能力和运动能力,提高生活质量,同时也有利于预防缺血性卒中的再发。
由于本研究为回顾性研究,研究的对象为二级预防药物依从性好的患者,但对于患者血糖、血压、血脂的实际控制水平等各项指标未进行动态监测。积极的干预(包括控制血糖、血压、血脂等)能否消除高血压、糖尿病等对缺血性卒中的近期再发风险,尚需要做大样本随机对照试验来证实。另外本研究样本量相对较少,不能对缺血性卒中进一步分型,亦不能对二级预防所用药物的剂量和类别进行分层研究。
