面部原发性皮肤弥漫性大B细胞淋巴瘤-腿型一例
2018-07-28张奕杰杨万军刘丽华晏子媛王代文
张奕杰,杨万军,刘丽华,晏子媛,刘 俊,王代文
原发性皮肤弥漫性大B细胞淋巴瘤-腿型(primary cutaneous diffuse large B-cell lymphoma,leg type,PCLBCL-LT)是原发性皮肤淋巴瘤中较少见的类型,临床上以小腿皮损为特征表现,但是也可以发生在下肢以外部位(约10%~15%)。本文报告1例PCLBCL-LT,分析其临床和组织病理学特点,并复习相关文献。
临床资料
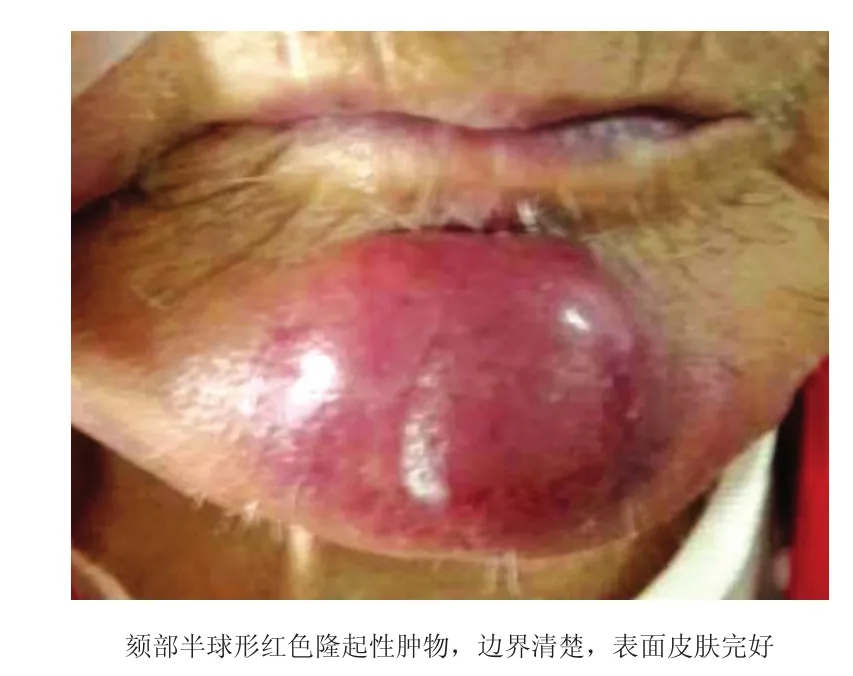
图1 原发性皮肤弥漫性大B细胞淋巴瘤-腿型患者面部皮损
患者,女,82岁。因面部多发皮肤肿块1个月余,于2013年3月21日就诊。1个月前,无明显诱因患者下颌及下颏处同时出现两个大小不等的肿物,并迅速增大。患者自发病以来,无发热、头痛、胸闷气短、恶性、呕吐、四肢关节疼痛等;精神尚可,食欲、睡眠正常,体重无明显增减,二便正常。否认肝炎、结核、疟疾等传染病史。既往体健,否认有家族遗传病史。体格检查:体温38.5℃,脉搏78次/min,呼吸 19/min,血压 105/75 mmHg(1 mmHg=0.133kPa),慢性病容。心肺和腹部体检未发现明显异常。颈部、腋窝和腹股沟等全身浅表淋巴结未扪及增大。皮肤科情况:面部下颌及颏部见2个体积分别为3.5 cm×3.5 cm×3.0 cm和3.0 cm×3.0 cm×3.0 cm大小的半球形红色隆起性肿物。肿物表面皮肤完好,边界清楚,触之略有韧感,硬度中等,活动度差,皮温不高,无明显压痛(图1);其余皮肤、指(趾)甲及可视黏膜未见明显异常。实验室及辅助检查:血尿粪常规、C反应蛋白、红细胞沉降率、结核抗体、肝肾功、肿瘤标志物、人免疫缺陷病毒(HIV)、快速血浆反应素试验(RPR)均无异常。EB病毒抗体(-),柯萨奇病毒(-),巨细胞病毒抗原(-)。胸腹部计算机断层扫描(CT)未见纵膈及腹膜后淋巴结增大,肝脾不大。彩色超声多普勒检查未见颈部、腋窝和腹股沟等浅表淋巴结增大,腹腔淋巴结亦不增大。距右侧下颌处皮损外侧缘5 mm完整切除肿物(深达皮下脂肪组织),组织病理学示:表皮与真皮层间有无浸润带(Granz带),真皮全层和皮下脂肪内可见肿瘤细胞弥漫性浸润,细胞大、核圆形,毛囊及汗腺破坏明显(图2a,2b)。免疫组化示:肿瘤细胞CD20、PAX5、Bcl-2、MUM1、CD79a均(+)( 图 3a-3d),Ki-67阳性 > 90%;AE1/AE3、S-100、HMB45、Melan A、CD3、CD45RO、CD43、CD68、CD10、bcl-6、CD138、CD5、Cyclin D1、间变性淋巴瘤激酶(ALK)、CD30、EB 病毒潜伏膜蛋白(LMP1)均(-)。骨髄活检:增生性骨髓象,未见肿瘤累及。组织病理诊断:原发皮肤弥漫性大B细胞淋巴瘤-腿型。明确诊断后患者随即转入肿瘤血液科,即行4次化疗(CHOP方案:环磷酰胺200 mg第1天;表柔比星50 mg第1~2天;长春地辛4 mg第1天;曲安西龙72 mg第1~5天)。下颏肿物明显缩至鸽子蛋大小。6个月后(2013年9月)复査胸部、腹腔CT,未见增大淋巴结。9个月后(2013年12月)颈部、左胸锁关节处皮下再次出现2个体积分别为2.0 cm×2.0 cm×1.0 cm和2.0 cm×2.0 cm×1.5 cm大小半球形红色隆起性肿物,考虑肿瘤播散。再行相同化疗方案后,结节缩小至鸽蛋大小。16个月后(2014年7月)出现左腮腺及扁桃腺肿大,抗感染无效,复查颈部及胸部CT示双颈、纵隔多发增大淋巴结,两肺多发结节,考虑结节病淋巴结及两肺受累。再次行相同化疗方案,增大淋巴结均缩小。23个月后(2015年2月)超声多普勒示双侧腋下、双腹股沟多个肿大淋巴结,CT示肺部结节再发,胰腺出现肿物,再行化疗,但患者基本情况较差,于29个月后(2015年8月)因呼吸衰竭死亡。
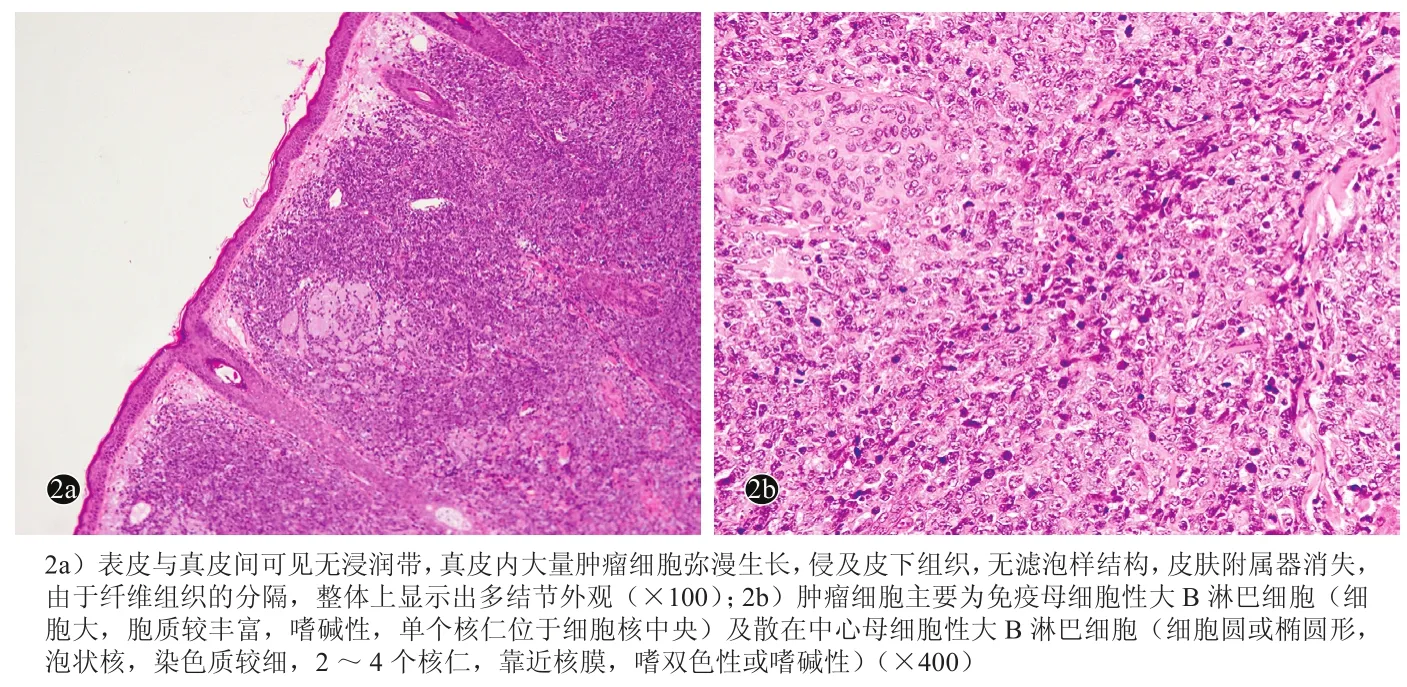
图2 原发性皮肤弥漫性大B细胞淋巴瘤-腿型患者右侧颌部肿物组织病理(HE染色)

图3 原发性皮肤弥漫性大B细胞淋巴瘤-腿型患者右侧颌部肿物组织病理免疫组化染色(EnVision法×200)
讨论
WHO 在2016年“造血与淋巴组织肿瘤分类”[1]中正式将原发皮肤弥漫性大B细胞淋巴瘤-腿型归于弥漫性大B细胞淋巴瘤亚型列出,定义为一种原发皮肤弥漫性大B细胞淋巴瘤,由转化的大B细胞构成,最常见于腿部。原发于皮肤由大的、圆细胞构成的原发性皮肤弥漫性大B细胞淋巴瘤,肿瘤表达Bcl-2时,分类为PCLBCL-LT,当不表达Bcl-2时,则分类为原发性皮肤弥漫性大B细胞淋巴瘤-其他型[2]。
Grange等[3]分析了法国10个地区19个单位18年来共60例PCLBCL-LT患者,发现该病主要见于老年人(40~96岁,平均76岁),女男比为1.6:1,72%的病灶位于腿部。临床表现为快速生长的红棕色斑疹、斑块及皮下结节,向表面生长形成圆顶形肿块或溃疡,单发或多发。肿瘤由形态较为单一的大B淋巴样细胞构成,胞核大而圆、核仁明显,为中心母细胞和免疫母细胞。融合成片弥漫生长,易见核分裂象,常破坏皮肤附属器,病变可延伸到皮下组织而表皮不受累,在表皮与真皮间有时见到无细胞浸润带。肿瘤细胞表达B淋巴细胞相关抗原 CD20、CD79a,还表达 Bcl-2、MUM1,而 CD10、CD138则阴性;Bcl-6表达不恒定,MIB-l/Ki-67阳性率较高(60%~95%)。弥漫性大B细胞淋巴瘤(DLBCL)依据免疫组化技术分为CD5阳性、GCB和non-GCB 3个免疫组化亚群,而弥漫性大B细胞淋巴瘤-腿型相对应于非生发中心B细胞样表达模式(non-GCB)。
本例为老年女性患者,缺乏腿部皮损特征,组织病理可见表皮正常,肿瘤细胞真皮内弥漫浸润,为中心母细胞和免疫母细胞,在就诊1年后并无明显皮肤外受累表现[4],因此诊断为PCLBCL-LT(non-GCB亚型)。但之后患者出现肿瘤扩散且生长迅速,最终侵犯呼吸系统至死亡。提示PCLBCL-LT临床呈侵袭性经过,预后差,主要表现为肿瘤的广泛播散和频繁的复发[6]。
PCLBCL-LT预后差,5年生存率仅为37%~48%。约24%~50%的患者可发生皮肤外播散,淋巴结和中枢神经系统最易受到侵犯,骨骼、肝脏、胰腺、肾脏、肺脏均可受累;播散至皮肤外其他系统的平均时间是20~22个月。对本病治疗较一致的看法是以蒽环类为基础的全身化疗方案,可联合利妥昔单抗,但目前尚无公认的最佳的方案。Grange等[3]报道12例PCLBCL-LT患者接受了利妥昔单抗联合以蒽环类为基础的免疫化疗,2年生存率为81%,而48例患者仅接受了以蒽环类为基础的全身化疗,2年生存率为59%。病变原发部位、皮损数量和年龄是评价预后的独立因素。
本病须与以下疾病鉴别:①原发皮肤滤泡中心淋巴瘤(PCFCL)[5]。PCFC发病年龄相对较轻(平均51岁),病灶主要位于头部或躯干部,罕有多发病灶。主要由大中心细胞(大裂细胞)构成,呈滤泡弥漫或滤泡弥漫样生长,中心母细胞可以存在,但一般不融合成片,可有较多反应T淋巴细胞及间质成分,免疫组织化学类似生发中心样表达模式,CD10阳性或阴性、Bcl-6阳 性、MUM1、Bcl-2阴 性。 可 用 CD21、CD23或CD35标记滤泡树突细胞来识别滤泡结构存在。②黑素瘤,常规免疫组织化学染色即可鉴别。
