维持性血液透析病人颈动脉粥样硬化超声评估及影响因素分析
2018-07-27,,
,,
动脉粥样硬化是维持性血液透析(maintenance hemodialysis,MHD)病人常见的并发症,其动脉粥样硬化性疾病的患病率及相关的病死率均高于普通人群,是致残和致死的主要原因之一[1-2]。颈动脉是评估动脉粥样硬化的特殊部位,测量颈动脉内中膜厚度(carotid artery intima-media thickness,CIMT)可以直接反映颈动脉粥样硬化的程度,有助于了解维持性血液透析病人全身动脉粥样硬化的变化和发生心脑血管疾病的危险性和严重程度[3]。慢性肾衰竭维持血透病人动脉粥样硬化可能有多种因素参与。本研究采用高频超声测量CIMT和实验室检查的方法,探讨维持性血液透析病人发生颈动脉粥样硬化的影响因素。
1 资料与方法
1.1 临床资料 选择2010年3月— 2015年8月慢性肾衰竭MHD病人118例,男68例,女 50例,年龄27岁~82岁(55.76岁±14.36岁);透析时间12个月~136个月。所有病人均进行规律性血液透析治疗,(2~3)次/周,每次4 h,血流量为(200~260)mL/min,透析流量为 500 mL/min。原发疾病分别为肾小球肾炎 76例,高血压肾病29例,糖尿病12例,痛风肾病6例,多囊肾病5例,梗阻性肾病3例,狼疮性肾炎3例,慢性间质性肾炎3 例。入院时所有病人均为终末期肾病、窦性心律、射血分数(EF)> 50%、无心肌梗死病史。根据颈动脉彩色多普勒检查结果将MHD病人分为粥样斑块阳性组46例和粥样斑块阴性组72例;根据透析病程分为长期透析组(透析病程>5年)53例与短期透析组(透析病程≤5年)65例。
1.2 研究方法
1.2.1 实验室检查 所有病人均于血液透析前空腹抽取静脉血检测白细胞计数(WBC)、血红蛋白(HGB)、红细胞比容(HCT)、血小板(PLT)、铁蛋白、白蛋白、 C-反应蛋白(CRP)、血肌酐(Scr)、血钙、血磷、甲状旁腺素(PTH)、三酰甘油(TG)、总胆固醇(TC)、低密度脂蛋白胆固醇(LDL-C)及高密度脂蛋白胆固醇(HDL-C)等指标。
1.2.2 超声检测 ①采用Technos MPX DU6 型彩色多普勒超声诊断仪,探头 10 MHz,轴分辨率为 0.1 mm。分别观察颈动脉中膜、内膜有无增厚、斑块、狭窄及栓塞等。CIMT≥1.0 mm为增厚,同一部位突向管腔动脉壁厚度超过相邻区域至少 50%为粥样斑块[4]。②采用Technos MPX DU6 型彩色多普勒超声诊断仪测量室间隔舒张末期厚度(IVSd)、左室后壁厚度(PWTH)、左心室舒张末期内径(LVIDD)、左心室收缩末期内径(LVIDS),于四腔心切面测量左室收缩末期和舒张末期容积,得出EF。③从颈根部开始向上逐段连续观察双侧颈总动脉,测量颈总动脉IMT,记录颈总动脉收缩期血流速度(Vmax)、舒张末期血流速度(Vmin),阻力指数(RI)等指标。RI=(Vmax-Vmin)/Vmax。

2 结 果
2.1 两组临床资料及检验指标比较 粥样斑块阳性组在性别、HGB、HCT、PLT、铁蛋白、白蛋白、Scr、血钙、血磷、PTH、TG、LDL-C及HDL-C等指标与粥样斑块阴性组比较,差异无统计学意义(P>0.05)。粥样斑块阳性组病人年龄、WBC、CRP及TC水平高于粥样斑块阴性组,差异有统计学意义(P<0.05)。详见表 1。
2.2 粥样斑块阳性组与粥样斑块阴性组心功能参数比较 心脏超声检查结果显示,粥样斑块阳性组IVSd明显高于粥样斑块阴性组,差异有统计学意义(P<0.05)。详见表2。

表1 两组临床资料及检验指标比较

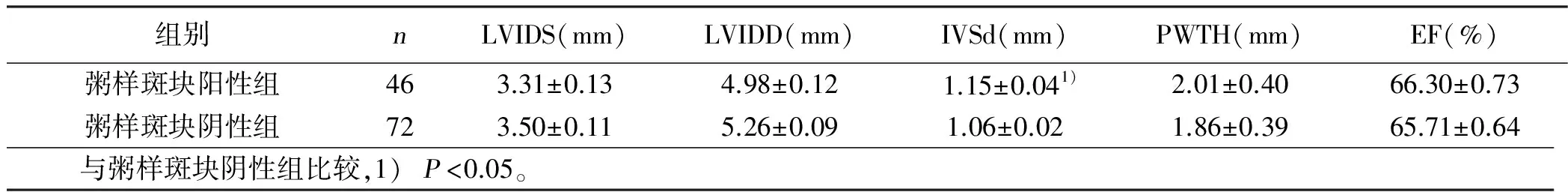
组别nLVIDS(mm)LVIDD(mm)IVSd(mm)PWTH(mm)EF(%)粥样斑块阳性组463.31±0.134.98±0.121.15±0.041)2.01±0.4066.30±0.73粥样斑块阴性组723.50±0.115.26±0.091.06±0.021.86±0.3965.71±0.64 与粥样斑块阴性组比较,1)P<0.05。
2.3 长期透析组与短期透析组颈动脉超声检查结果比较 长期透析组平均 CIMT、斑块阳性率及RI明显高于短期透析组,Vmax、Vmin明显低于短期透析组,差异均有统计学意义(P<0.05)。详见表3。
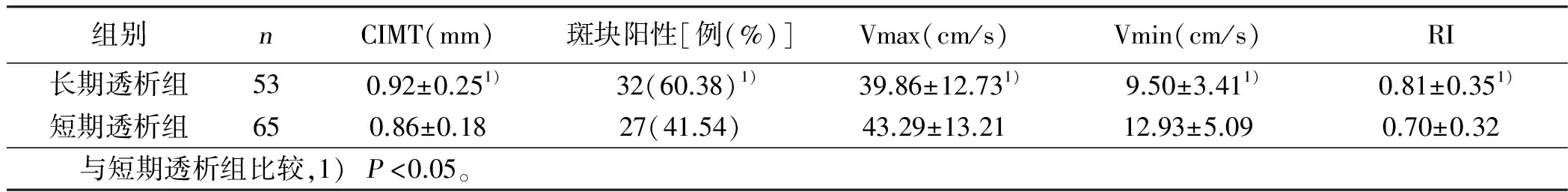
表3 长期透析组与短期透析组颈动脉超声检查结果
3 讨 论
MHD病人易发生颈动脉内中膜厚度增加、血管钙化、狭窄或栓塞等病变,颈动脉粥样硬化是MHD病人心血管事件发病和死亡的重要危险因素[5]。研究表明,MHD病人颈动脉中-内膜厚度高于正常人,而白蛋白尿/蛋白尿、贫血、钙磷代谢紊乱、高脂血症、炎症、氧化应激、营养不良等危险因子在心血管病变的发生发展过程中起了重要作用[6]。颈动脉中-内膜增厚和硬化斑块可作为MHD病人动脉粥样硬化的指标,而应用高分辨超声检查颈动脉粥样硬化,可预测MHD病人全身动脉粥样硬化的病变及左心功能损害的情况[7]。
本课题组以118例规律性血液透析>12个月的MHD病人为研究对象,以排除病人透析初期急性并发症对实验室指标的影响。在治疗过程中,根据MHD病人临床症状及实验室检查结果,不断调整透析方式,同时给予相应的药物治疗。结果显示,粥样斑块阳性组与粥样斑块阴性组HGB、HCT、PLT、铁蛋白、白蛋白、Scr、血钙、血磷、PTH、TG、LDL-C及HDL-C等指标接近正常,组间比较差异无统计学意义,说明MHD病人经过治疗后,贫血、钙磷代谢紊乱、高脂血症、营养不良等颈动脉粥样硬化的相关影响因素得到一定的控制和改善。
本研究表明,粥样斑块阳性组年龄明显大于粥样斑块阴性组(P<0.05),表明年龄与颈动脉粥样硬化的发生率密切相关。粥样斑块阳性组TC水平高于粥样斑块阴性组(P<0.05),说明血脂对颈动脉粥样硬化的发生有一定影响,血脂异常是导致动脉粥样硬化的重要因素。有资料显示,进行降脂治疗后,MHD病人的颈动脉斑块面积、中-内膜厚度明显减小,血液流变学指标明显好转,有利于病人的预后[8]。目前对于何种成分与颈动脉粥样硬化相关在认识上仍不一致[9]。本研究中粥样斑块阳性组IVSd明显高于粥样斑块阴性组,表明颈动脉粥样硬化与心室功能损害有一定的相关性。其他研究也发现,MHD 病人存在较高的颈动脉硬化率,且与左心肥厚关系密切[10-11]。本研究中粥样斑块阳性组病人白细胞计数、C-反应蛋白高于粥样斑块阴性组(P<0.05),推测可能与MHD 病人的慢性微炎症状态有关。近年来,有研究显示动脉粥样硬化是一种炎症疾病[12],认为MHD病人慢性炎症状态与其动脉粥样硬化有密切关系。本研究中长期透析组平均 CIMT与斑块阳性率及RI明显高于短期透析组,Vmax、Vmin明显低于短期透析组(P<0.05),表明透析病程与斑块形成、斑块厚度及左心功能损害有密切关系,提示透析病程是颈动脉粥样硬化的重要危险因素。
综上所述,年龄、WBC、CRP及TC水平是MHD病人颈动脉粥样硬化的重要影响因素,颈动脉粥样硬化与左心室功能损害密切相关。
