餐饮厨房中单增李斯特菌污染的分布特征及风险分析
2018-07-24王晔茹宋筱瑜
李 骏,王晔茹,诸 寅,宋筱瑜
(1.湖北省疾病预防控制中心,湖北 武汉 430079; 2.国家食品安全风险评估中心,北京 100022;3.浙江清华长三角研究院,浙江 嘉兴 314006)
单增李斯特菌(Listeriamonocytogenes)是一种重要的食源性致病菌,目前证据表明99%以上的李斯特菌病与食入被单增李斯特菌污染的食品有关[1]。单增李斯特菌污染食品导致严重的食源性疫情暴发,是近年来全球范围内普遍关注的重要食品安全问题。已有风险分级结果显示[2],散装熟肉制品可能是导致我国居民发生李斯特菌病风险最高的食品类别;烹调与制备环境可能是散装熟肉制品被单增李斯特菌污染的最主要因素[3]。单增李斯特菌在食品加工环境中的持续存在被认为是即食食品受到污染的主要来源。国际卫生食品法典委员会颁布的《应用食品卫生的一般原则控制食品中单核细胞增生李斯特氏菌的准则》,对于食品加工环境中单增李斯特菌的控制、环境卫生、环境的维护和清洁有明确、细致的要求[4]。
Cornell大学的一项研究显示,大多数与即食食品有关的李斯特菌病病例与零售/餐饮阶段进行分割后销售有关[5]。而提供即食食品分割后销售的餐饮单位,对其环境与人员操作等进行调查发现,这个环节存在可能导致交叉污染的潜在因素。为了加强对于餐饮环节的监管,食药部门借鉴美国的危险分析与关键控制点技术(HACCP),结合我国餐饮行业现状,出台了一系列餐饮服务食品安全操作规范、餐饮业现场管理规范等,旨在确保餐饮环节的食品安全[6-7],但是目前并没有针对餐饮环境中单增李斯特菌等致病菌控制的相关内容。本研究旨在探寻我国即食食品制备厨房环境中单增李斯特菌的污染状况及与终产品污染的关联,为餐饮企业找到污染关键控制点,提高餐饮加工环节采取管控措施的有效性和可及性。
1 对象与方法
1.1 样品来源
2016年1月~9月,按季度在全国3 个省份29个餐饮单位后厨采集1 455份样品进行单增李斯特菌检测。样品主要为餐饮单位自制即食食品、食品原料及餐饮后厨环境样品,其中环境样品包括直接制备即食食品的凉菜间以及制备生鲜食品及放置食品原料的生菜间中的冰箱、砧板、菜刀、操作台面、地面、墙壁、托盘、调料盆、水槽、厨师围裙及储物柜等。
1.2 方法
1.2.1 采样方法
对于即食食品及食品原料,采用无菌操作对每份食品样品采集约250 g放于无菌袋中。环境样本采用海绵/棉签涂抹法进行采集,平滑表面至少取样10 cm×10 cm的面积,不规则和缝隙尽量取到可能滋生李斯特菌的部位;取样时采用标准方法进行擦拭,即先在水平方向按30度角使用匀力从左到右擦拭整个表面,翻转海绵,使用另一面,按照垂直方向从上到下擦拭整个表面,然后再顺对角线方向擦拭;每次取样都要洗手之后戴上手套,取样之后对取样部位用70%酒精消毒;涂抹后的海绵/棉签放回无菌袋,并加入100 mL单料增菌液均质后培养。每份样品有唯一编号,采样过程同时详细记录所采集样品的具体信息。样品应贮存在冷藏的条件下,尽快送达指定实验室进行检验。
1.2.2 检验方法
单增李斯特菌按照《食品安全国家标准食品微生物学检验单核细胞增生李斯特氏菌检验》(GB 4789.30—2010)第一法进行检测。
1.3 统计学分析
采用SPSS17.0软件进行统计分析:以自制即食食品是否检出单增李斯特菌为指标,将29个餐饮厨房分为两组,采用χ2检验比较两组厨房中原料及各环境采样位点单增李斯特菌检出率的差异,P<0.05为差异,有统计学意义;以每个餐饮厨房中自制即食食品是否检出单增李斯特菌作为因变量,该厨房中采集的食品原料及各个环境样品的检出率作为自变量,采用Logistic回归分析(后退法)判定厨房中可能导致自制即食食品发生单增李斯特菌污染的高风险点,P<0.05时为可能高风险因素。
2 结果与讨论
2.1 餐饮单位后厨单增李斯特菌污染基本情况
本调查收集到来自29个餐饮单位的1 455份样品,其中,自制即食食品89份,食品原料样品91份,环境样品1 275份。自制即食食品、食品原料与环境样品之间相比,检出率不存在统计学差异(表1)。不同季度所采集样品的单增李斯特菌检出率也无统计学差异(表2)。根据近年文献汇总,我国食品微生物及其致病因子监测网收集的零售阶段即食食品单增李斯特菌的污染率在1.6%~7.7%范围内[8-11],而本研究中来自餐饮单位的自制即食食品、食品原料与环境样品中单增李斯特菌的污染均高于报道的零售阶段污染水平。这表明我国餐饮厨房中单增李斯特菌的检出率较高,针对单增李斯特菌的监测应关注餐饮环节的污染。
表1餐饮厨房不同样品类型中单增李斯特菌的检出情况
Table1DetectionofL.monocytogenesindifferenttypesofsamplingscollectedfromkitchensof29restaurants

样品类型总样品量阳性样品数阳性检出率/%χ2P值自制即食食品891112.36食品原料911415.380.420.81环境样品127518814.75
2.2 两组厨房各类样品中单增李斯特菌检出比较
表3为两组厨房各类样品中单增李斯特菌的检出结果。由表3可见:单增李斯特菌在餐饮厨房的污染是广泛存在的,且污染分布不均匀。χ2检验结果显示,自制即食食品检出为阳性的厨房中,果蔬类食品原料和凉菜间的环境样品中单增李斯特菌的阳性检出率显著高于自制即食食品检出为阴性的厨房,其中凉菜间的冰箱中单增李斯特菌的检出在两组厨房中具有显著差异。
表2不同季度采集样品的单增李斯特菌检出情况
Table2DetectionofL.monocytogenesinsamplescollectedbydifferentseasons
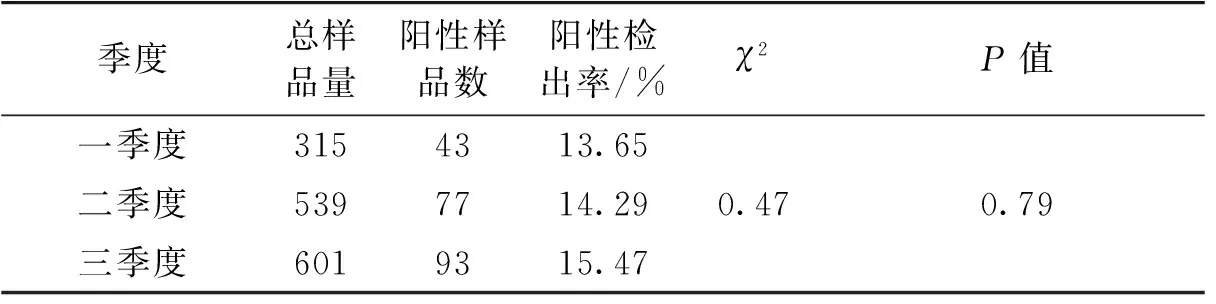
季度总样品量阳性样品数阳性检出率/%χ2P值一季度3154313.65二季度5397714.290.470.79三季度6019315.47

表3 两组厨房各类样品中单增李斯特菌检出情况
注:*表示P<0.05,差异显著;“—”表示不能计算。
2.3 自制即食食品污染相关影响因素的Logistic回归分析
由于受采样厨房样本量限制,仅引入两组厨房中检出率有差异的样品类别(即,食品原料-果蔬类和凉菜间-冰箱)进行后退法Logistic回归分析,结果显示:凉菜间的冰箱是可能导致结果有差异的风险因素(P=0.06),其OR值为10,提示冰箱因素可能与厨房内自制即食食品的污染有边缘相关,该因素可导致自制即食食品污染风险增加10倍。
3 结论
针对我国厨房环境和烹调加工特点,本研究以有自制即食食品的餐饮单位——厨房为观察单元,探寻厨房环境中单增李斯特菌的高污染点及自制即食食品中单增李斯特菌污染与厨房环境污染之间的关联。研究结果显示,果蔬类食品原料和凉菜间的冰箱与厨房自制的即食食品中单增李斯特菌污染有一定的关联;而凉菜间的冰箱作为自制即食食品单增李斯特菌污染的独立危险因素,呈现边缘相关性,凉菜间的冰箱污染可导致自制即食食品受单增李斯特菌污染的相对风险增加10倍。因此,提示在构建厨房环境单增李斯特菌交叉污染模型及进行餐饮单位单增李斯特菌控制时,凉菜间的冰箱应作为重点关注的对象。
此外,笔者根据单增李斯特菌的生物学特性,选取有自制即食食品的餐饮厨房环境作为研究对象,比日常仅监测零售环节终产品更有针对性,也更利于掌握单增李斯特菌的真实污染状况及发现其污染源和传播途径。
