急性脑血管病并发肺部感染患者预后的影响因素
2018-07-20赵洪海王芳刘云平赵琦
赵洪海,王芳,刘云平,赵琦
(唐山市协和医院,河北唐山 063000)
肺部感染是急性脑血管病常见且严重的并发症,影响患者肢体及神经功能恢复,是临床导致急性脑血管病患者病死率升高的主要原因[1,2]。既往研究认为,年龄、疾病性质、病情程度等是急性脑血管病患者发生肺部感染的影响因素,但目前关于急性脑血管病并发肺部感染患者预后的影响因素报道较少,为此我们进行本研究。现将研究过程及结果报告如下。
1 临床资料
1.1 基本资料 选择2017年1~12月我院收治的急性脑血管病并发肺部感染患者112例,男65例、女47例,年龄(65.4±5.93)岁,其中脑出血92例、脑梗死20例,轻型25例、中型66例、重型21例。纳入标准:经CT或MRI扫描确诊急性脑血管病;入院前无肺部感染;脑血管病为首次发生,发病至入院时间<24 h。排除标准:短暂性脑缺血发作;入院后24 h内出院或死亡;病历资料不完整。肺部感染诊断标准(患者情况符合下述标准≥3项即可诊断肺部感染):①咳嗽、咳痰、胸闷和胸痛等呼吸道症状;②双肺闻及干、湿性啰音和(或)有不同程度的肺实变体征;③体温≥37.5 ℃,并伴有白细胞计数≥10×109个/L;④ X线或CT检查肺部出现炎性改变;⑤痰培养获得致病菌。病情分型标准:轻型:神志清楚,肢体肌力达到3~4级;中型:神志清楚,肢体肌力达到1~2级;重型:意识障碍,肢体肌力为0级。
患者入院后均接受脱水、降颅压、钙离子拮抗剂、抗凝、抗血小板聚集、抗感染等常规治疗。根据患者的治疗结局分为存活组92例和死亡组20例。

存活组年龄(63.18±9.03)岁,男43例、女49例,入院时存在意识障碍16例(17.39%)、吞咽障碍21例(22.83%);死亡组年龄(69.34±9.91)岁,男12例、女8例,入院时存在意识障碍8例(40.00%)、吞咽障碍9例(45.00%)。与存活组比较,死亡组年龄,入院时存在意识障碍、吞咽障碍比例,既往糖尿病、心脏病和呼吸系统疾病比例,空腹血糖、WBC、hs-CRP、TC水平均升高;白蛋白水平降低;组间比较P均<0.05;见表1、2。存活组脑出血42例(45.65%)、脑梗死50例(54.35%),死亡组脑出血13例(65.00%)、脑梗死7例(35.00%);存活组轻型21例(22.80%)、普通型59例(64.10%)、重型12例(13.10%),死亡组轻型4例(20.00%)、普通型7例(35.00%)、重型9例(45.00%);死亡组脑出血及重型患者比例均高于存活组(P均<0.05)。两组肺部感染病原菌分布差异无统计学意义(P>0.05),死亡组病原菌多重耐药率高于存活组(P<0.05),见表3。
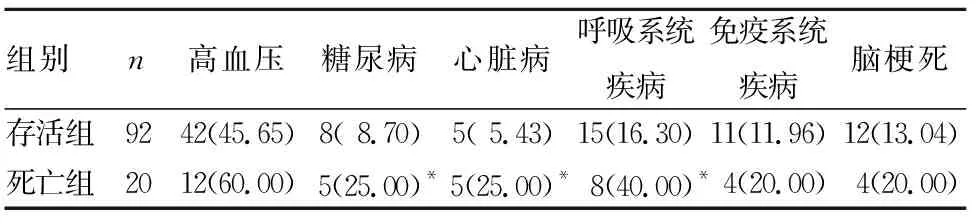
表1 存活组与死亡组基础疾病比较[例(%)]
注:与存活组比较,*P<0.05。

表2 存活组与死亡组实验室检查指标比较
注:与存活组比较,*P<0.05。

表3 存活组与死亡组肺部感染病原菌及病原菌耐药情况比较[例(%)]
注:与存活组比较,*P<0.05。
1.3 急性脑血管病并发肺部感染患者预后影响因素的多因素Logistic回归分析 将1.2中存活组及死亡组之间差异有统计学意义的指标引入多因素Logistic回归分析,结果显示年龄、空腹血糖、hs-CRP、病情分型、多重耐药和吞咽障碍是急性脑血管病并发肺部感染患者死亡的影响因素。见表4。
2 讨论
脑血管病可引起多种临床并发症,严重影响患者预后,其中感染是常见的并发症,以呼吸道感染发病率最高[4]。脑血管病患者大多卧床,肺循环血液量多,易引起肺淤血以及肺微循环障碍,导致肺部感染。急性脑血管病并发肺部感染患者肺功能下降,可引起低氧血症,导致大脑供血不足,加重脑水肿程度和中枢损害,患者病死率显著增加[5~7]。本研究112例急性脑血管病并发肺部感染者死亡20例,病死率达17.86%;病情分型、年龄、空腹血糖、hs-CRP、多重耐药和吞咽障碍是急性脑血管病并发肺部感染患者死亡的影响因素。
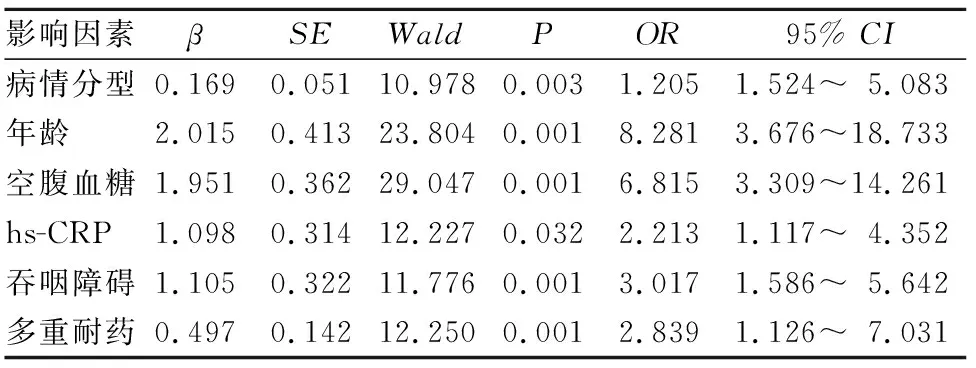
表4 急性脑血管病并发肺部感染患者预后影响因素的多因素Logistic回归分析
病情越重(临床分型中重型)的患者肌力越低、意识障碍越严重,肺部感染发展越快,预后越差。文献报道,年龄≥65岁的脑血管病患者发生肺部感染的风险增高,病死率亦升高[8,9]。老年患者肺结构和肺功能减退,细胞和体液免疫功能亦减退,呼吸系统机械屏障作用减弱,黏膜纤毛运动能力降低,机体整个防御能力减退,增加了肺部感染的机会。脑卒中合并糖尿病患者发生肺部感染的危险性比无糖尿病者高。原因可能包括以下几方面:①血糖高可导致机体微循环障碍、肺动脉高压以及肺组织弥散障碍,导致呼吸系统局部防御功能减退;②血糖升高导致血浆胶体渗透压升高,白细胞吞噬能力下降,机体和呼吸道局部免疫功能下降;③高糖环境本身有利于细菌生长,使炎性因子分泌增加,诱发肺部感染[10]。并发糖尿病的脑血管病合并肺部感染患者的临床表现多样,感染进展迅速,病情易恶化及反复。糖尿病合并急性脑血管病的患病率随年龄呈上升趋势,糖尿病可使脑血管病恶化或难以控制,一旦急性脑血管病并发肺部感染,可能使患者的血糖更加难以控制,病变进展迅速,导致患者死亡[11]。
hs-CRP是机体受到微生物入侵或组织损伤等炎症性刺激时肝细胞合成的急性时相蛋白。高hs-CRP水平提示机体存在感染,且其水平与感染严重程度关系密切。hs-CRP水平亦可反映机体营养和免疫状况,hs-CRP水平升高提示机体的细胞免疫和体液免疫功能受损,抗感染能力降低,影响支气管和上皮细胞修复,引起呼吸肌萎缩和肺组织水肿,增加肺部感染的风险,严重者出现呼吸障碍、甚至死亡[12]。急性脑血管病患者并发肺部感染越严重,hs-CRP水平越高,患者免疫力越低,预后越差[13]。
多重耐药菌是指有多重耐药性的病原菌,大多为条件致病菌。多重耐药指同时对多种常用抗微生物药物发生的耐药,主要机制是外排膜泵基因突变,其次是外膜渗透性的改变和产生超广谱酶[14]。随着新型广谱抗生素在临床的广泛应用,多重耐药的发生率上升。急性脑血管病并发肺部感染患者如存在多重耐药,在治疗方面将缺少有效的抗菌药物,肺部感染得不到有效控制,将诱发全身感染,患者预后差[15]。
本研究中急性脑血管病并发肺部感染死亡组出现吞咽障碍的患者比例多于存活组,且死亡组脑出血患者比例高于存活组。脑血管病尤其是急性脑出血患者如累及后脑神经,可导致球麻痹,出现吞咽困难等吞咽障碍。各种神经损伤引起的吞咽障碍均可能导致患者出现保护性咳嗽反射和吞咽反射减弱和消失,出现误吸,造成肺内细菌感染或加重肺感染程度,增加死亡风险[16]。
综上所述,病情重、高龄、高血糖、高hs-CRP、多重耐药和吞咽障碍是急性脑血管病并发肺部感染患者死亡的危险因素。临床医护人员应对急性脑血管病并发肺部感染患者尤其是具有上述危险因素的患者高度重视,密切观察并及时控制病情发展,降低病死率,提高患者的生活质量。
