PRETEXT分期系统对儿童肝母细胞瘤病理学分型和疗效评估的价值分析*
2018-07-17张财源李金凝刘欢欢汪登斌
张财源,李金凝,刘欢欢,汪登斌
肝母细胞瘤(hepatoblastoma,HB)是儿童最常见的肝脏恶性肿瘤,占儿童恶性肿瘤的2%,最常见于3岁以下患儿[1,2]。病理组织学上将HB分为单纯上皮型和上皮与间质混合型两大类,而每一分类又依据不同的生长方式和细胞类型分为多种亚型[3]。研究表明HB的组织病理学特殊亚型与患者预后密切相关[4]。治疗前肿瘤分期(pre-treatment extent of tumor,
PRETEXT)系统由国际儿童肿瘤研究组织(international childhood liver tumor strategy group society,SIOPEL)于1992年首次提出,以Couinaud分段法为基础将肝脏分为四个象限,根据肿瘤累及肝实质的范围将HB分为四期,旨在规范未经化疗的HB的影像学评估及危险度分层,为临床确定治疗方案提供依据[5]。POSTTEXT分期系统与PRETEXT分期系统方法相同,用于评估化疗后HB肿块累及肝实质的范围,以明确化疗的疗效[6]。本研究分析了PRETEXT分期系统和多排螺旋CT(multi-detector computed tomography,MDCT)影像学征象与HB组织病理学分型的关系,同时评估了化疗后POSTTEXT分期系统与术后组织病理学判定结果的一致性,以探讨应用PRETEXT分期系统在HB治疗中的指导价值,为临床决策提供科学依据。
1 资料与方法
1.1 临床资料 2013年1月~2016年8月期间我院诊治的HB患儿47例,男性33例,女性14例;年龄1个月~10岁,平均年龄为(21±26)个月。所有病例均经手术或肝穿刺活检组织病理学检查诊断。其中1例因黄疸就诊,5例因腹痛就诊,9例因腹胀就诊,其余32例因患儿父母发现其腹部包块就诊。8例患儿未经化疗,直接行手术切除治疗,39例患者根据体格检查、PRETEXT分期和血清AFP水平确定化疗方案(2~6个疗程),在化疗疗程结束后施行择期手术。病理学资料包括手术切除组织和穿刺活检组织,由一名副主任医师审阅、诊断。
1.2 MDCT检查方法 所有患儿首诊均行MDCT平扫和双期增强扫描检查。化疗患儿于化疗疗程结束后,再次行MDCT平扫和双期增强检查,以评估化疗疗效。检查前,禁食4~6 h,给予小于5岁患儿口服水合氯醛(0.5ml.kg-1)镇静,待安静入睡后再行检查。使用Siemens Somatom Definition双源64排螺旋CT机扫描。扫描范围自膈顶至盆腔入口水平。扫描参数:管电压120 kV,管电流为100~350 mA;层厚5 mm,层间距5 mm,重建层厚1mm,层间距1mm。使用高压注射器以2.0 mL/s的流率经肘前静脉团注非离子型对比剂欧乃派克(300 mg I/ml),剂量为1.5 mL.kg-1,采用腹主动脉内CT值监测触发扫描方式行增强扫描。当达到监测阈值100 HU时开始动脉期扫描,门脉期扫描为造影剂注射后55~60 s进行。依据肝脏Couinaud八段分段法结合MDCT三期扫描图像(平扫、动脉期和门脉期)行PRETEXT分期,将肝脏分为四个象限,即肝左叶由外象限和内象限组成,其中外象限包括第I、II和III段,内象限即第IV段;肝右叶由前象限和后象限构成,前象限包括第V和VIII段,后象限包括第VI和VII段;依据肿瘤累及象限范围和数目而确定HB的PRETEXT分期(表1)。MDCT征象包括病灶的部位、分布(单发或多灶)、最大径线、形态(分叶或不规则)、边界(是否清晰)、内部密度(有无囊变坏死、钙化)、强化程度和方式(是否均匀强化)、有无门静脉和肝静脉侵犯及远处转移等;化疗后患儿影像学资料的POSTEXT分期方法与PRETEXT分期方法一致。

表1 肝母细胞瘤PRETEXT分期系统
1.3 统计学方法 应用SPSS 22.0软件进行统计学分析,组间比较采用Fisher精确概率计算法或卡方检验,P<0.05为差异有统计学意义。
2 结果
2.1 HB的MDCT影像学表现特点 首诊时,47例HB 患儿病灶直径约为 6.0~18.6(10.23±2.65)cm,呈实性、膨胀性生长。27例(57.4%)呈类圆形或椭圆形,20例呈(42.6%)分叶状或不规则型。平扫肿块呈等、稍低密度为主。28例(59.6%)见斑片状或裂隙样低密度区,13例(27.7%)见小片出血,10例(21.3%)见斑点状、粗颗粒样或斑片状钙化。增强后,肿块呈轻中度渐进性强化,强化程度较周围肝实质低,19例(40.4%)肿块基本呈均匀强化,28例(59.6%)可见大片状或裂隙样囊变坏死区(图1);门脉期肿块与周围肝实质边界较清,但有8例(17.0%)与周围肝实质分界不清,3例(6.4%)见血管受累,表现为2例门静脉瘤栓,1例肝静脉和下腔静脉内见瘤栓。8例(17.0%)见远处转移,其中7例为肺转移,1例为骨转移。

图1 HB患儿腹部CT表现 3岁4个月女患儿,PRETEXT IV期,横断面CT平扫(1a)见肿瘤呈膨胀性生长,内见斑点样钙化,动脉期(1b)见肿瘤不均匀强化,见细小供血动脉,门脉期(1c)肿瘤呈不均匀强化,内见斑片样囊变坏死区。组织病理学诊断为上皮与间叶混合型HB;另1例2岁3个月男性患儿,PRETEXT IV期,横断面CT平扫(2a)见肿瘤呈膨胀性生长,中心见裂隙样低密度区,动脉期(2b)和门脉期(2c)显示增强后未见明显强化,考虑为裂隙样囊变坏死。病理学诊断为上皮与间叶混合型HB;第2例患儿经4个疗程化疗后,肿瘤明显缩小,降期至PRETEXT III期(3a~3c)
2.2 MDCT影像学特征与病理组织学分型情况 组织病理学分型包括单纯上皮型和上皮与间叶混合型。本组单纯上皮型30例(63.8%),表现为肿瘤细胞完全由上皮型细胞组成,该型包括单纯胎儿型11例,胚胎型19例;上皮与间叶混合型17例(36.2%),表现为胎儿型或胚胎型上皮与未成熟或成熟的纤维组织、骨样组织和软骨样组织等间叶成分混合组成,其中1例见胚胎样组织成分。在8例MDCT显示肿瘤边界不清的HB患儿中,6例为上皮与间叶混合型,2例为上皮型,提示前者更容易显示不清(x2=31.597,P<0.001)。钙化多见于上皮与间叶混合型。本组病例中MDCT显示10例出现钙化,其中上皮与间叶混合型者8例(x2=8.313,P=0.004)。其它CT征象在不同组织病理学分型患儿无统计学差异(表2)。
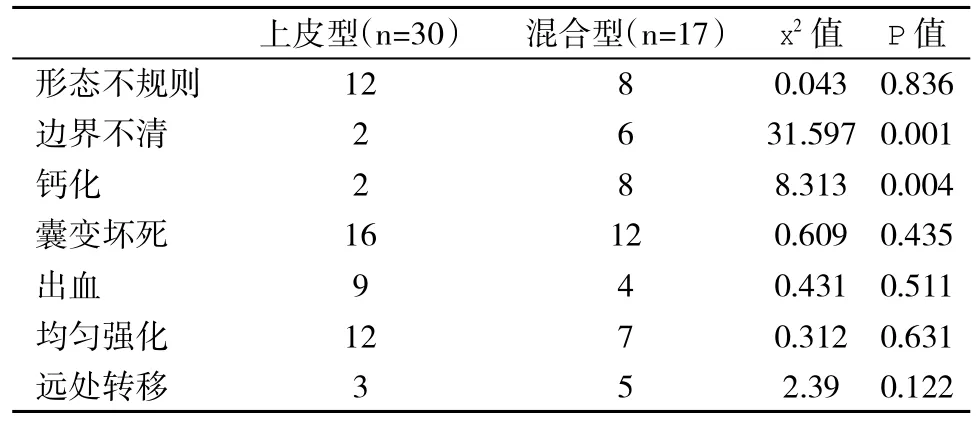
表2 不同病理学分型肿瘤CT表现比较
2.3 PRETEXT分期和化疗疗效评估情况 47例患儿均于首诊时行PRETEXT术前分期,其中PRETEXT II期 8 例 (17.0%),PRETEXT III期 29 例(61.7%),PRETEXT IV 期 10 例 (21.3%)。 在PRETEXT II期中,6例呈上皮型,2例呈上皮与间叶混合型;在PRETEXT III期中,18例呈上皮型,11例呈上皮与间叶混合型;在PRETEXT IV期中,3例呈上皮型,7例呈上皮与间叶混合型。8例未经化疗直接手术切除患儿术前PRETEXT II期6例,III期2例,均与术后病理学诊断一致;39例接受化疗患儿首诊时肿瘤直径为(10.23±2.65)cm,经2~6个疗程化疗后,肿块明显减小,直径降为(6.43±3.1)cm(图1)。化疗后,见肿块囊变、坏死和钙化成分增多,3例血管受侵病例中1例门脉瘤栓明显缩小。化疗后POSTTEXT分期为I期2例,II期27,III期 8例,IV期2例。根据体外药敏试验,对IV期病例调整为个体化化疗方案,于疗程结束后行手术切除。其中31例与术后病理学诊断一致,准确率为79.5%(31/39)。在8例误判病例中,6例为术前诊断超期,均于术前判定为III期,术后病理学检查证实为II期,2例术前II期病例术后证实为III期。总体上,术前PRETEXTCT分期与术后病理学判定准确率达83.0%(39/47)。
3 讨论
HB是儿童最常见的肝脏恶性肿瘤,占腹部原发恶性肿瘤的第三位,每百万人口发生率约为1.5~5例[7,8]。手术切除仍然是HB治疗的主要手段,研究表明病灶是否完整切除与患者预后密切相关[9]。HB首诊时肿块体积多巨大,手术切除难度较大,特别是高级别HB直接手术通常引起较严重的术后并发症,目前主张术前化疗以缩小肿瘤体积、减少或消除潜在的转移病灶,提高病变的可切除性,并进一步减少术中或术后并发症,改善患儿生活质量和长期生存率[10,11]。
HB危险度分层与临床治疗决策密切相关。PRETEXT分期系统是基于影像学建立的HB术前分期方法,也是HB危险度分层的重要组成部分。多组多中心临床试验研究结果提示PRETEXT分期具备判定肿瘤范围、指导临床决策、并具备分期的重复性高等特点,是HB患儿总体生存率重要的预测因子[12,13]。本组8例未经化疗直接手术切除病例PRETEXT分期与术后病理学判定完全一致,另39例患儿在化疗后经MDCT检查显示肿块体积明显缩小、坏死囊变增多,部分病例POSTTEXT分期较化疗前部分缓解、降期,且与术后病理学判定结果一致率达79.5%,总体术前PRETEXTCT分期与术后判定准确率达83.0%,该结果与之前文献报道相符[14]。回顾性分析该组误判病例的影像学资料,发现术前低估与MDCT对多发小病灶检出率低有关,而术前分期高估与肿瘤较大,压迫周围肝实质引起异常灌注,增强表现为不均匀强化,而导致对肿瘤边界误判有关。
本组病例CT平扫发现肿瘤表现为实性、膨胀性生长肿块,呈类圆形或椭圆形(57.4%),也可为分叶状或不规则型(42.6%)。平扫肿瘤为等或稍低密度,肿块中央区域可见斑片状或裂隙样低密度区(59.6%),部分肿块内可见小片出血(27.7%)和多少不等的不规则型钙化(21.3%);增强后部分病灶表现为均匀强化(40.4%),部分病灶中心区域大片状或裂隙样的囊变坏死区(59.6%),部分病灶与周围肝实质分界不清(17.0%),少数病例见门静脉、肝静脉或下腔静脉不同程度受累(6.4%)。在10例肿瘤钙化病例,2例为上皮型,8例为上皮与间质混合型(P=0.004)。在8例肿块边界不清病例,6例见于上皮与间质混合型,2例见于上皮型(P<0.001)。因此,肿块边界不清伴钙化可能提示上皮与间质混合型。HB组织病理学分型复杂,而小细胞未分化型、过渡型肝细胞肿瘤和过渡型肝细胞肿瘤与间叶混合型3种亚型患者预后差[15]。
综上所述,儿童肝母细胞瘤PRETEXT分期系统能较为准确地评估化疗疗效、确定肿瘤范围及外科切除时机,结合特征性CT征象可提示组织病理学分型,为临床决策提供较为可靠的依据。