遵义市某教学医院469例脊柱结核患者临床特点分析
2018-07-16蒋永艳曹广如廖文波
王 鹏,蒋永艳,曹广如,廖文波
(遵义医学院附属医院 脊柱外科,贵州 遵义 563099)
随着人口数量的增长、流动性的增加,以及耐药菌株的出现,结核的发病呈逐年上升趋势[1],虽然对结核病诊断及治疗方法不断改进,但其仍然是全球性的公共健康问题。作为全世界第二位结核病高负担国家,2011年我国结核病新发病人数约900万,其中140万人死于结核病[2]。我国第5次结核病流行病学抽样调查显示,西部地区结核患病率均高于中部和东部地区,处于西部地区、经济发展相对滞后、少数民族聚居的贵州省,由于结核病的防治工作起步晚,现代结核病防治策略(the strategy of directly observed therapy shortcourse,DOTS策略)于2005年才覆盖全省,导致结核病疫情控制不佳、发病率居高不下[3]。遵义市作为贵州省结核病的高发地区及防治的重点区域,其结核病总发病率居法定传染病第1位[4]。作为脊柱外科的常见疾病,脊柱结核(spine tuberculosis)相关文章国内外均有报道[5-6],然而,对于贵州省结核病高发的特点,目前多是针对肺部结核诊断及治疗的报道,较少涉及脊柱结核,为了更好的实施结核病防治策略,需要进一步了解本地区脊柱结核流行病学特征及诊疗现状,本研究拟通过回顾性分析2010年1月至2016年12月遵义市某三甲教学医院脊柱外科469例脊柱结核住院患者的临床特点及诊疗情况,期待为脊柱结核的防治提供参考依据。
1 对象与方法
回顾2010年1月至2016年12月遵义市某教学医院脊柱结核住院患者临床特征,所有患者均无自身免疫性疾病及未合并HIV感染;患者的诊断依靠典型的临床表现、影像学检查、细菌学及病理学检查相结合,对患者的人口学特征、病程、共患疾病、影像学和实验室检查结果,以及治疗方案进行回顾性分析。所有患者满足以下条件中的1项或几项均考虑为脊柱结核纳入研究:①脓肿部位穿刺液结核分枝杆菌培养阳性;②术前或术后病理活检呈典型的干酪样坏死或伴有结核肉芽肿形成;③术前病变部位CT或MRI检查呈明显的结核病理性破坏(椎间隙狭窄、终板破坏、椎体塌陷、脊髓受压及椎旁脓肿形成);④临床高度可疑脊柱结核者(合并有明显肺部结核、其他部位骨关节结核及抗结核药物治疗有效)。
2 结果
2.1人口学特征2010年43例至2016年88例患者因脊柱结核入院治疗(见图1),7年中共469例患者入院遵义医学院附属医院脊柱外科,其中男性250例(53.30%),女性219例(46.70%),男女比例约为1.14∶1;年龄波动在13~89岁,平均42岁;以21~30岁年龄段患者居多(20.90%),其次为31~40及41~50岁年龄段患者,两者占总脊柱结核患者的比例分别为18.76%及17.70%(见图2)。患者自出现症状到入院时诊断所花时间为1d~360月,平均17.04月。所有研究对象均未并发自身免疫性疾病及使用任何免疫抑制类药物(见表1)。

图1 2010~2016年脊柱结核住院患者人数
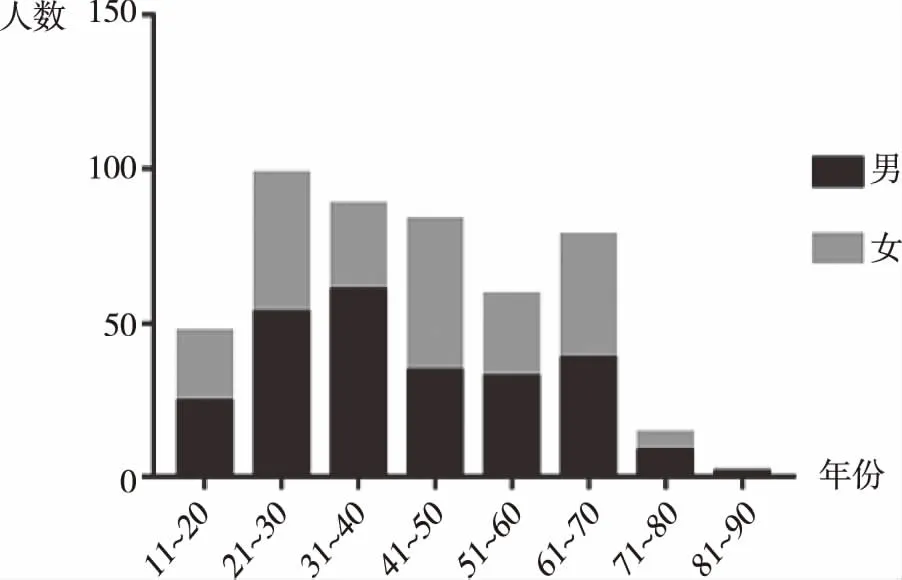
图2 469名脊柱结核患者年龄分布
所有研究对象中既往结核病史者19(4.05%)例,其中脊柱结核11例,6例于外院行手术治疗后复发;肺结核5例,1例患者入院前3月行肺叶切除术;肘关节结核2例,1例患者因右肾结核无功能行右肾切除术。收治入院时共164(34.97%)例患者并发有其他一个甚至多个部位结核病灶,其中肺结核143(30.49%)例,肾结核13(2.1%)例,合并颅脑结核致结核性脑膜炎6例,关节结核4例,附睾结核2例,合并颈部淋巴结、肋骨、输卵管、膀胱、及脾结核各1例,病变较多者共5个存在部位结核病灶。
表1469例脊柱结核住院患者基本特征
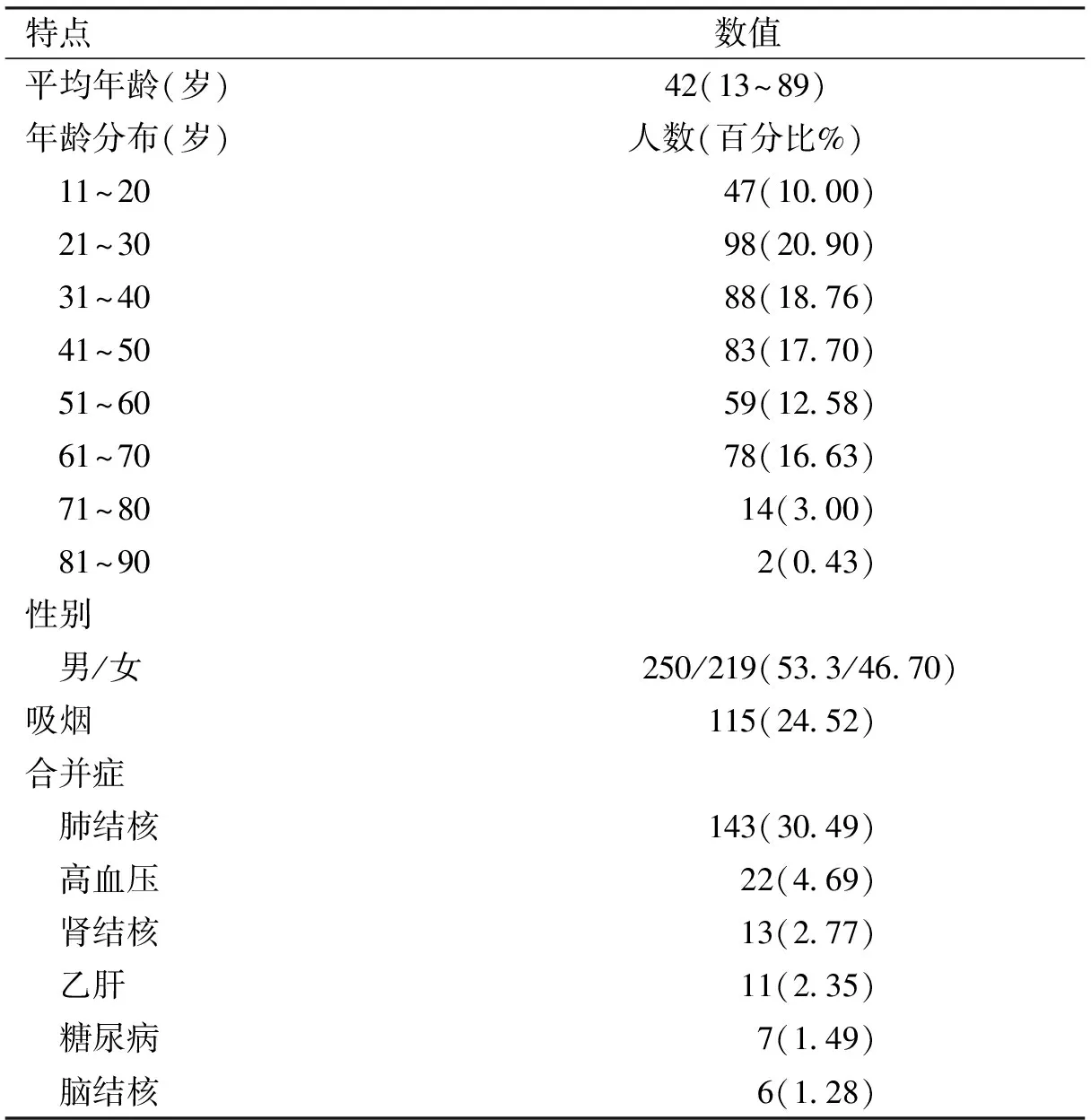
特点数值平均年龄(岁)42(13~89)年龄分布(岁)人数(百分比%) 11~2047(10.00) 21~3098(20.90) 31~4088(18.76) 41~5083(17.70) 51~6059(12.58) 61~7078(16.63) 71~8014(3.00) 81~902(0.43)性别 男/女250/219(53.3/46.70)吸烟115(24.52)合并症 肺结核143(30.49) 高血压22(4.69) 肾结核13(2.77) 乙肝11(2.35) 糖尿病7(1.49) 脑结核6(1.28)
2.2临床表现患者多数以自觉症状为主要就诊原因,6例患者因体检发现脊柱结核而就诊,5例患者因摔伤致脊柱骨折入院后明确为结核感染所致病理性骨折。所有自觉症状中,多数患者以背部疼痛为主要临床表现 419(89.34%),其次较常见的是盗汗145(30.92%)、不同程度的体重下降108(23.03%)及低热105(22.39%);少数患者12(2.56%)因呼吸道症状就诊于呼吸内科检查发现合并有脊柱结核而就诊,极少数(3例)患者因泌尿道症状于泌尿外科住院时发现合并脊柱结核。体查时,365(77.83%)例患者背部患病部位压痛,330例(70.36%)患者叩击痛阳性,159(33.90%)例患者并有不同程度的脊柱畸形;130(27.72%)例患者有不同程度的肢体肌力下降,117(24.95%)例患者出现局部皮肤感觉减退,110(23.45%)例患者因病变部位疼痛或神经根受压表现为腰背部或肢体活动受限。
所有患者神经功能分级采用Frankel分级,469例患者中,137(29.21%)例合并有不同程度的神经功能损害,其中A级16例;B级19例;C级40例,D级62例,余患者神经功能分级均为E级,其中1例C级患者在结核感染部位存在椎管内肿瘤,术后病理证实为神经鞘瘤(见表2)。
表2469例脊柱结核患者症状及体格检查特征

项目例数(百分比%)症状 背痛419(89.34) 盗汗145(30.92) 体重下降108(23.03) 发热105(22.39)体征 压痛365(77.83) 叩击痛330(70.36) 畸形159(33.90) 肌力下降130(27.72) 感觉减退117(24.95) 活动受限110(23.45)神经分级 A16(3.41) B19(4.05) C40(8.53) D62(13.22) E332(70.79)
2.3影像学检查所有患者均于门诊行X线检查初步诊断后收住院,入院后最常用的辅助检查为CT 454例(96.80%)及MRI 394例(84.01%),5例患者因不能排除肿瘤而行ECT检查。从影像学上判断469例住院患者中有353(75.27%)例不同程度的脓肿形成;所有研究对象共1301个椎体受累,最常见受累部位为胸椎,共651(50.03%)个椎体,其次为腰椎565(43.43%),骶椎52(4.0%)及颈椎33(2.54%)均较少累及(见图3)。受累椎体从1个至8个不等,平均约2.8个椎体,大约1/4的患者114(24.31%)受累椎体≥3个,22(4.69%)例脊柱结核患者存在跳跃性脊柱病变,其中胸腰段病变者最多见(见表3)。
表3469例脊柱结核患者影像学特征

特征数值(%)病变部位 颈椎15(3.20) 胸椎239(50.96) 腰椎274(58.42) 骶椎52(11.09)受累椎体数 170(14.93) 2285(60.77) ≥3114(24.31)跳跃节段 C、T1(0.21) T、L11(2.35) T、T4(0.85) L、S3(0.64) T、L、S3(0.64)
颈椎-C;胸椎-T;腰椎-L;骶椎-S。
2.4实验室检查469例患者入院时均抽静脉血行血常规检查,血红蛋白含量变化为61~164 g/L,平均值(120.28±17.87)g/L,其中含量在90 ~120 g/L者有209例,占44.56%,有24(5.12%)例患者低于90 g/L;454例患者行血沉(ESR)检测,其结果变化范围为1~140 mm/h,小于20 mm/h共有113例,占24.09%,16l例患者大于100 mm/h;385例患者行C反应蛋白(CRP)含量检测,含量值范围为0.17~207.51 mg/L,99例(21.11%)患者C反应蛋白含量在正常范围,余患者均有不同程度的升高。
2.5治疗所有患者中,113例(24.09%)患者因各种原因选择保守治疗而出院,其中19(16.81%)例因抗痨时间不足出院口服抗结核治疗2周后再次返院行手术治疗;4例患者两次入院均选择保守治疗,1例患者经2次保守治疗无效而选择手术治疗。369(78.68%)例脊柱结核患者具备手术指征且院外抗结核治疗时间充足而进行手术治疗,所有手术治疗患者中单纯行病灶清除者13例(3.52%),平均住院时间25.85 d;217(58.81%)例患者经前路病灶清除植骨融合内固定治疗,平均住院时间24.11 d;经后路病灶清除、植骨融合内固定治疗51例(13.82%),平均住院时间21.37 d;前后路联合病灶清除植骨融合内固定75例(20.33%),平均住院时间24.24 d;腔镜辅助下微创病灶清除内固定13例(3.52%),平均住院时间20.92 d。
手术患者中1例患者因存在两处较大跳跃性脊柱病变而分二次行手术治疗;1例患者因术中突发心律失常而暂停手术,二期完成手术治疗;2例患者术后住院期间出现切口渗液、不愈合而再次手术清除病灶;1例患者术后出现2次内固定断裂而反复住院行手术治疗。8例患者院外窦道形成再次入院,其中2例行病灶清除术,6例患者经加强换药好转出院。

图3 各椎体受累情况
3 讨论
脊柱结核于1782年由Pott[7]首次报道,占骨关节结核的50%[8],所有结核病患者的1%~3%[9]。多见于胸腰椎,人群发病率约3%~5%[10],是导致脊柱畸形甚至截瘫的主要原因。随着肺结核发病的增加,脊柱结核发病率也逐年增加[11],本研究中,自2010年至2016年,每年因脊柱结核住院患者人数呈总体上升趋势,其中发病人数最多的年龄段为21~30(20.90%)岁,与Shi等[12]研究结果基本相同,考虑与该年龄段患者刚步入社会、流动性较大、生活条件艰苦及健康意识不佳,导致结核感染几率增加有关;另外,本研究中少数患者腰痛症状达数十年而未引起重视,导致患者自出现症状到就诊时间平均17.04月,较Wang等[8]研究对象中城市居民症状持续时间明显增加,且就诊时23.01%患者年龄大于60岁,是导致所有研究对象平均年龄较大的原因,该现象可能与贵州地区特征、经济发展状况及患者健康意识较差密切相关。
脊柱结核是结核分枝杆菌长期慢性感染所形成,多发生于免疫功能不全的患者,其与肺结核具有相同的病原菌,由于较少见到同肺结核类似的咳嗽、咳痰、低热、盗汗等典型症状,从而不易引起患者及医务人员的注意,常常较肺结核容易漏诊。与Turgut等[7,13]报道相同,本研究所有对象中,89.34%的脊柱结核患者以背痛或病变部位疼痛为主要症状,值得注意的是,所有患者中有6例患者因体检发现胸椎结核而入院,在充分抗结核治疗的基础上进行了手术治疗,且均获得了较好的疗效,尽管患者例数不多,也说明健康体检在结核病防治中的重要性,尤其是结核高发区,值得进一步推广。
与Weng等[10]所报道相似,本研究中所有患者就诊时,143人(30.49%)并发有肺部结核,为最常见的共患疾病,由于脊柱结核多并发于肺结核,因此有肺部结核病灶的患者应该高度警惕脊柱结核的发生;162(34.54%)例患者并发有神经功能受损如麻木、肢体乏力及不同程度的感觉减退,最常见部位为颈椎或胸椎受累部位脊髓或神经受压所致,与McLain等[14]报道脊髓受损多发生于颈椎及具有较大病变的胸椎相似,考虑与该部位脊柱生理结构密切相关。
CT及MRI是诊断脊柱疾病最常用的辅助检查,其具有较高的敏感性及特异性[15],本研究中,除颈1椎外其他各个椎体均有累及,与Shah等[16]研究结果相似,胸腰段为脊柱结核最常见发病部位,本研究中50.11%发生于胸椎,44.14%发生于腰椎,与Peto等[17]研究发现脊柱结核50%的病变发生于胸椎具有相似性,但腰椎病变率存在一定的差异。ESR和CRP是监测脊柱结核患者体内疾病活动性及对抗结核治疗反应最常用的指标[18],本研究中ESR值变化范围在1~140 mm/h,平均(42.78±28.64)mm/h,与Fam等[19]研究中平均49 mm血沉结果存在一定差异。CRP含量平均(32.42±33.06)mg/L,变化范围在0.17~207.51 mg/L,而Mulleman等[20]所研究的脊柱结核患者CRP变化范围在6~197 mg/L之间。由于以上指标对脊柱结核感染高度敏感而特异性相对较差,Sudprasert等[21]研究发现脊柱结核合并脊髓损伤患者ESR及CRP平均值分别为78.0 mm/h及80.4 mg/L,且术后早期CRP含量下降速度与患者神经功能恢复密切相关。
血红蛋白及白蛋白是人体血液中蛋白质的重要组成成分,所有患者入院时有233(49.68%)例伴有不同程度的贫血,50(10.66%)例患者有低蛋白血症,由于脊柱结核患者多为消耗体质,营养不良是结核病发生和发展的重要原因之一[22],WHO亦建议在抗结核治疗的同时加强结核患者的营养支持治疗[23]。因此,合适营养支持在整个治疗过程中必不可少[24],除此之外,脊柱结核的发生与患者机体免疫功能也密切相关,有学者[25]认为免疫治疗能够调节结核患者免疫状态,更好地控制结核分枝杆菌的复制,从而缩短疗程并明显改善治疗效果,被认为是一种有效的辅助治疗方法。
脊柱结核的治疗包括药物及手术治疗,药物治疗是最基础的治疗方法,且贯穿于整个治疗过程,有效的药物治疗是杀灭结核杆菌、治愈结核的前提,抗结核药物治疗必须遵循早期、联合、全程、适量、规律的原则并强调全程督导。药物治疗通常需要持续6~9个月,因其周期较长,相关的副作用较多,若患者依从性差而不规律服用药物就会导致复发甚至耐药性的产生,使结核治疗更为棘手,最终导致治疗失败[26]。而且尽管感染得到了有效的控制,已破坏的椎体仍然会导致畸形甚至神经功能损伤的发生。
脊柱结核患者由于受结核性肉芽组织、结核脓肿等的影响,脊髓或马尾神经会受到不同程度的压迫,出现严重背部疼痛甚至神经损害症状,Godlwana等[27]所研究的脊柱结核患者56%并发有神经功能损害,其中24%为完全性瘫痪,32%为不全性瘫痪,且损害程度与患者预后密切相关,而本研究中29.21%的患者合并有不同程度的神经功能损害。因此在充分抗结核治疗的基础上需要及早进行手术治疗,挽救脊髓功能、避免不可逆的神经功能障碍。通过手术治疗不但可以减压神经,而且可以控制感染、矫正畸形以及重塑脊柱节段的稳定性[28]。手术治疗作为脊柱结核重要的治疗方式,抗结核治疗基础上的外科干预对脊柱结核治疗的疗效已经得到了证实,脊柱结核的手术治疗包括前路、后路、前后联合、截骨矫形术以及腔镜辅助的微创治疗等均可用于清除病灶、矫正畸形并恢复脊柱的稳定性[29-30]。本研究中,369(78.68%)例脊柱结核患者经足够时间的抗结核治疗后选择了手术治疗,所有患者均结合病变部位及程度决定手术方式,其中以前路病灶清除、植骨融合内固定术最常用,除少数患者术后出现二次甚至多次住院外,多数患者取得了较好的临床疗效。同时,一部分脊柱结核患者在腔镜辅助下进行了手术治疗,并取得了较好的疗效,随着微创理念的不断发展,将来微创技术在脊柱结核治疗中的应用会越来越广泛。
7年间脊柱结核患者发病人数总体呈上升趋势,发病人数最多的年龄段为21~30岁,背痛为脊柱结核患者最主要的临床表现,病变大多累及胸腰椎,所有患者经药物治疗或联合必要的手术治疗均获得了较满意的临床疗效。
