医改前后某传染病医院门诊及住院指标比较分析
2018-07-13郝晓刚王海清
王 绯,郝晓刚,王海清,李 智
2017年4月8日零点,北京市包括军队医院在内的3600多家医疗机构实施医药分开综合改革,主要包括取消挂号费、诊疗费及药品(中药饮片和自制制剂除外)加成;降低CT、MRI检查费用;收取医事服务费,提高床位、护理、一般治疗、手术等医疗服务价格,调整435项医疗服务项目价格。医保报销政策向社区倾斜,提高基层卫生机构医事服务费报销水平,引导患者到基层就医,促进分级诊疗。
北京市卫生和计划生育委员会监测数据显示,与2016年同期相比,2017年4月8日—10月12日,二、三级医院门、急诊量分别减少11.5%和3.9%;一级医院及基层医疗卫生机构增加14.7%;城区部分社区卫生服务机构诊疗量增加20.0%以上。一些普通病、常见病逐步分流到基层医疗卫生机构。副主任、主任医师的门、急诊人次分别减少8.5%和21.7%,看专家难的问题有所缓解。与2016年同期相比,三级医院的门、急诊次均药费减少了8.4%,住院例均药费减少了18.1%[1]。
1 资料与方法
1.1 资料来源 本研究资料来源于2013年1月—2016年12月、2017年5月—12月北京某传染病专科医院HIS系统记录的门诊总人次、普通门诊人次、副主任医师门诊人次、主任医师及知名专家门诊人次、门诊次均药费、住院总人次、住院例均药费7个指标。
1.2 方法 以2017年5月—12月7项指标与2016年同期比较变化率,与2013—2016年相应指标平均变化率进行比较,计算相应的频数或者率。
2 结 果
根据表1所示,2013—2016年,门诊总人次、普通门诊人次、副主任医师门诊人次、主任医师及知名专家门诊人次、住院总人次、住院例均药费均呈现不同程度的增长,涨幅区间为4.00%~12.00%;门诊药费逐年下降,年均降幅为2.22%。表2和图1显示,医改实行后,2017年5月—12月与2016年同期数据相比,门诊总人次、副主任医师门诊人次、主任医师及知名专家门诊人次、住院例均药费4个指标,与既往4年变化趋势相反,降幅高达5.08%~19.91%;普通门诊人次、住院总人次2个指标虽然符合既往4年的增长趋势,但增幅显著下降;门诊次均药费指标虽然符合既往4年的下降趋势,但降幅从2.22%显著增加至39.66%。
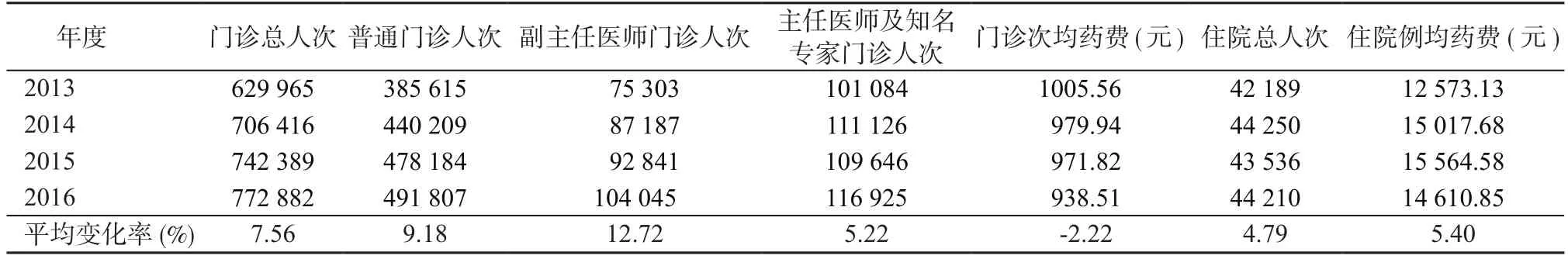
表1 某传染病医院2013—2016年医疗指标变化情况Table 1 Changes of medical index data in a infectious disease hospital from 2013 to 2016
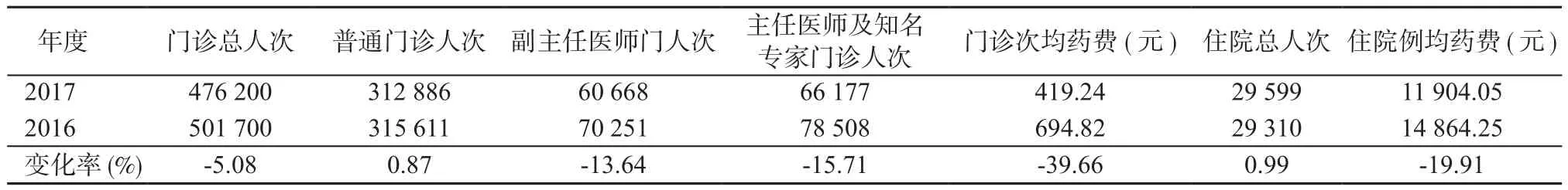
表2 某传染病医院2017年5—12月与2016年同期相比医疗指标变化情况Table 2 Comparison of the changes of medical index data in an infectious hospital between May to December in 2017 and same period in 2016
3 讨 论
从图1可以看出,北京市医药分开综合改革对三级甲等传染病医院的作用效果。①遏制了门诊量逐年增长的态势,首次出现门诊量下降,降幅为5.08%。具体表现为副主任医师、主任医师和知名专家门诊量显著下降,降幅超过10.00%,普通门诊量稍有升高,增幅不足1.00%。改革释放了被常见病和轻症占用的专家门诊资源,在一定程度上缓解了“看病难”问题。②大幅降低门诊次均药费,降幅由2013—2016年年均2.22%增加到39.66%。取消药品加成改革,调整了医院的收入结构,推动医院把降低药占比,开展非药物治疗项目作为优化医院基础运营的重要抓手和指标。③住院例均药费首次出现下降,降幅为19.91%。住院患者病情重,治疗复杂,住院例均药费在2013—2016年期间成上升态势,年均增幅为5.40%。取消药品加成后药品支出的自然降幅一般为13.00%~15.00%,从数据可以看出,改革促进住院诊疗精简用药,降低了药费支出。
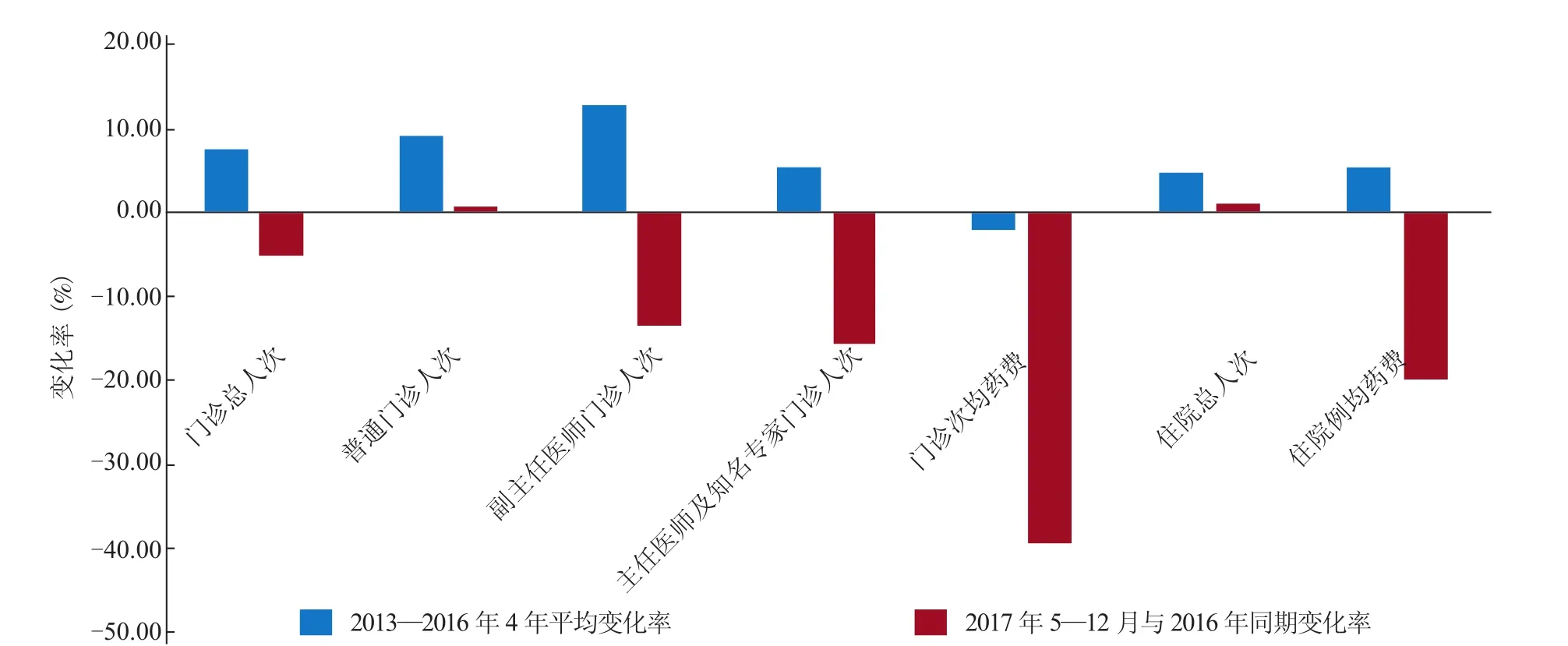
图1 改革后8个月与去年同期变化率及改革前4年年均变化率对比Figure 1 Compare the change rate after 8 months of medical reform with that at the same time last year and the average annual change rate 4 years before reform
住院人次仍保持正增长,但增幅放缓,从4.79%降至0.99%。2008—2012年间中国传染病发病率总体呈上升趋势[3],该院外地患者占比达85%以上,影响住院人次的主要因素是京外患者来京就医人次减少,医改前后住院患者增幅降低的主要原因是当地医疗机构能力提升和医保支付政策引导。
公立医院改革和取消药品加成标志着2009年以来的新一轮医改落地,从效果上看:第一,改变患者无论大病小病都选择三级医院的定势思维,引导患者理性就医。分级诊疗、区域医疗联合体建设、家庭医生签约等逐步实施,明显降低二、三级医院门诊量,提升三级医院疑难危重病例比重。第二,改变医院收入构成比,打破以药养医模式。取消药品加成,降低大型检查费用,提高技术性服务收费价格,引导医院迅速降低药占比,确立技术性服务在医疗收入中的主导地位。第三,改变医疗质量监管力度,拓展监管主体。逐步推行医保患者异地结算、基于DRGS(疾病诊断相关分类)的支付方式,确立医保在医疗质量、合理用药等监管方面第二主体的地位,促使医院加大医疗质量管理力度。
作为传染病医院,从药品经济型向技术效益型和管理服务型转型是医改之后的必然之路。本研究中的以传染病医院为例具体来说:①突出特色优势。围绕传染病、肝病等主要收治病种,主动拓展诊疗手段,提升技术含量,开展药物治疗以外的新技术引进和(或)研发,在专科特色领域不断提升技术性服务比重。②补齐学科短板。传染病专科医院学科设置以内科为主[2],主要是感染科、肝病科、中医科。围绕传染病患者一站式诊疗需求,逐步建立普外科、妇产科、儿科、肿瘤科、介入科、放疗科、口腔科等学科,增加手术、介入、微创、放射等多种治疗手段,形成“大专科、小综合”、“强专科、精综合”的学科建设模式,打破以药物治疗为主的单一治疗模式,形成手段多样、互为支撑的治疗结构。③提高危重症救治能力。大部分医疗机构的发热门诊或专科门诊在实际工作中都发挥着传染病患者初筛门诊的作用,确诊或疑似诊断的传染病患者一般将被转诊到本地区的传染病专科医院救治。传染病医院作为传染病患者诊疗救治的最终归宿,投入专门设备,加强危重症救治能力是自身能力建设的重要环节。比如,建立传染病ICU、急诊团队;细分呼吸、心内、神内、肾内、消化、营养等专业分支;定期培训考核,努力与综合医院相应学科ICU保持同步水平,不断满足传染病危重症抢救需求。④运用信息化手段开展慢性传染病管理。慢性传染病患者是社会重要传染源,也是传染病死亡的主要人群。传染病医院针对本单位主要病种,充分利用信息化手段,从母婴阻断,抗病毒治疗,上消化道出血二级预防,肝硬化结节定期监测,肝癌早期筛查,AIDS合并症筛查,结核病动态监测等方面开展针对每一个复诊有慢性传染病的管理患者,通过防治并举提高传染病患者的生存质量,延长生存期,节约医疗支出。
虽然医药分开综合改革降低传染病医院的门诊量,减缓住院量增涨态势,显著降低药费,但是传染病医院应顺应改革、借力改革,降低药占比,增设相应学科,提供慢性传染病管理服务。一方面解决传染病患者跨学科院外会诊的“老大难”问题;另一方面提升诊疗技术和服务项目比重,充分发挥学科交叉融合的推动作用,进一步提升传染病及其相关合并症的诊治能力和急危重症救治水平,满足平时诊疗、战时防疫、日常保健需求[4]。
